失效模式与效应分析在PICC风险管理中的应用*
□ 金婷婷 JIN Ting-ting 周尧英 ZHOU Yao-ying
Objective To explore the effect of Healthcare Failure Mode and Effect Analysis (HFMEA) in PICC risk management. Methods HFMEA was used to evaluate the Peripherally Inserted Central Catheter (PICC) catheterization and maintenance procedures, and to analyze the potential causes of six failure mode, including catheter obstruction, catheter prolapse, catheter thrombosis, hematogenous infection, catheter ectopia, and self-extubation. The probability, severity, and detectability of each failure mode were estimated, and Risk Priority Number (RPN) was calculated. PICC risk management was employed to reduce the incidence of failure modes. Results After applying HFMEA in PICC risk management, the RPN values of the six failure modes all significantly decreased, and the difference was statistically significant (p<0.001). The unplanned extubation rate of PICC patients was reduced to 6.25%from 26.25%. Conclusion HFMEA is effective in PICC risk management. Evaluating potential risks and taking effective measure to prevent failure modes is conductive to improving nursing quality and patient satisfaction.
经外周置入中心静脉导管(Peripherally Inserted Central Catheters,PICC)是由外周静脉穿刺插管,使其尖端定位于上腔静脉或锁骨下静脉,为患者提供中、长期的静脉输液治疗[1]。对于需要反复进行化疗的肿瘤患者来说,经外周置入中心静脉导管是一种安全、可靠的选择。然而,在PICC置管及维护过程中,患者可能出现导管堵塞、导管脱出、导管血栓、血行感染、甚至导管异位和导管脱落等并发症,造成非计划性拔管[2]。非计划性拔管是指某些人为因素或并发症造成留置时间未到达预期要求,不得不提前拔除导管[3]。因此,如何有效加强PICC置管及维护,减少非计划拔管是当前临床护理中亟待解决的问题。
作为系统化的流程评估方法,医疗失效模式与效应分析(Healthcare Failure Mode and Effect Analysis,HFMEA)采用量化方法寻找和分析问题的潜在原因,针对原因制定、实施改进措施、完善制度、建立规范,从而达到改进医疗质量的效果[4]。本研究采用HFMEA模式用于PICC风险安全管理,旨在降低非计划性拔管。
资料与方法
1.临床资料。选取2017年2月至2018年6月在我院收治的PICC置管患者160例,随机分为实验组和对照组,每组80例。所有患者均采用BARD(美国巴德)公司生产的安全型三向瓣膜式PICC导管,型号为4Fr,由具备PICC置管资质的护士置管。对照组患者采用常规护理,如健康宣教、病情监护等,实验组患者在常规护理的基础上应用HFMEA管理模式。对照组患者男性39例,女性41例,年龄28~88岁,平均年龄46.59±6.15岁。实验组患者男性42例,女性38例;年龄26~85岁,平均年龄45.78±5.23岁。两组患者在年龄、性别等人口学变量上差异无统计学意义(p>0.05)。本研究经医院伦理委员会审批同意,患者及家属签署知情同意书。
2.方法
2.1组建PICC风险管理团队。团队包括具有PICC置管资质的护士长2名,肿瘤科和ICU护理组长及骨干10名。所有成员均接受系统培训,掌握HFMEA管理流程和PICC导管维护知识。
2.2构建PICC置管操作及维护流程图。项目组成员依据PICC置管操作及维护流程,集思广益,将每一步操作以流程图的形式展现,最终确认导管堵塞、导管脱出、导管血栓、血行感染、导管异位、自行拔管6种失效模式。
2.3计算危机值(RPN),制定改进方案。RPN值是与失效模式相关的量化估计值,为发生的可能性O、严重性S和可检测性D三者乘积。以1~10分赋值,可能性中1分为非常不可能,10分为非常可能;严重性中1分为失效模式引发的后果非常不严重,10分为非常严重;可检测性中1分为失效模式发生非常容易被发现,10分表示非常不容易被发现。RPN分值越高,失效风险越大。当RPN值>125分时,需立即对此失效模式采取改进措施。见表1。
3.指标评估。比较应用失效模式与效应分析模式前后PICC非计划性拔管率、失效模式RPN值及患者满意度。满意度=(非常满意+满意+一般满意)人数/调查人数×100%
4.数据处理。用SPSS13.0统计软件进行数据处理,计数资料以百分比(%)表示,采用χ2检验计量资料用(x±s)表示,采用t检验。p<0.05为差异有统计学意义。
结果
1.应用失效模式与效应分析模式后两组患者失效模式下RPN值比较。表2显示,在导管堵塞、导管脱出、导管血栓、血行感染、导管异位、自行拔管等失效模式下,实验组的RPN值显著低于对照组,差异有统计学意义(p<0.001)。
2.两组患者PICC非计划性拔管率差异比较。应用失效模式与效应分析模式后,实验组的PICC非计划性拔管率显著低于对照组。见表3。
3.两组患者对置管情况及护理工作满意度的比较。治疗结束后对,两组患者进行满意度调查,实验组对护理工作满意度(97.5%)高于对照组 (81.25%),差异有统计学意义 (p<0.001)。见表4。
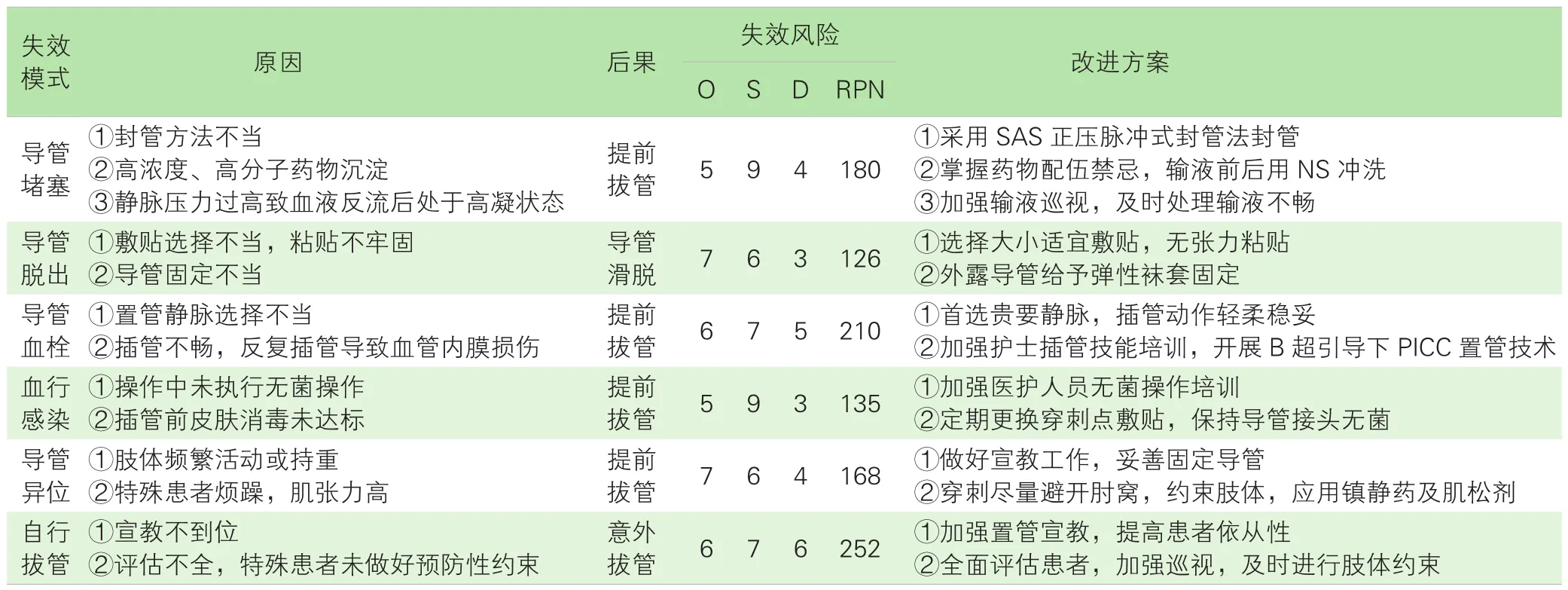
表1 PICC非计划性拔管失效模式效应分析与改进方案
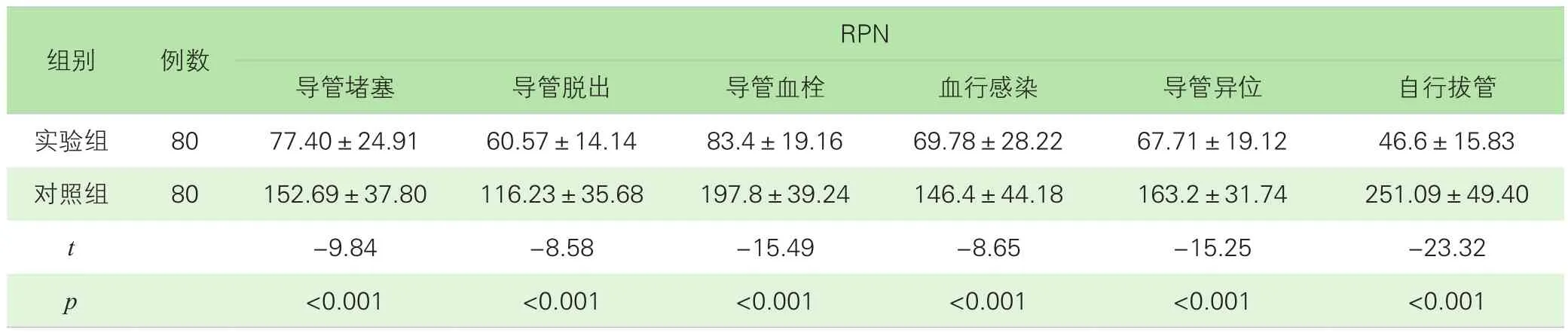
表2 PICC患者非计划性拔管失效模式RPN值分布
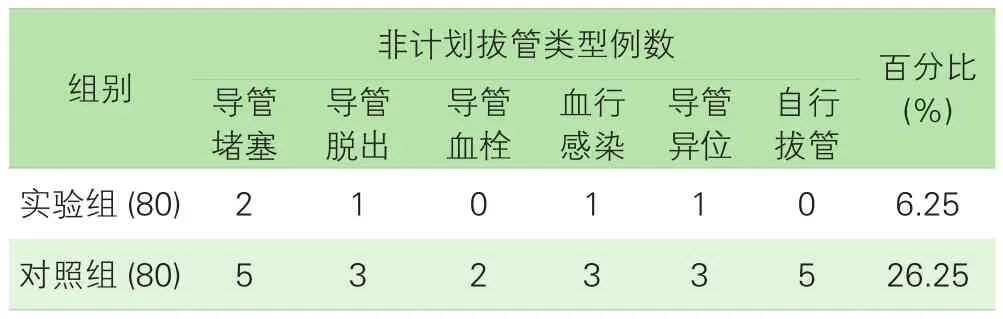
表3 PICC患者非计划性拔管率
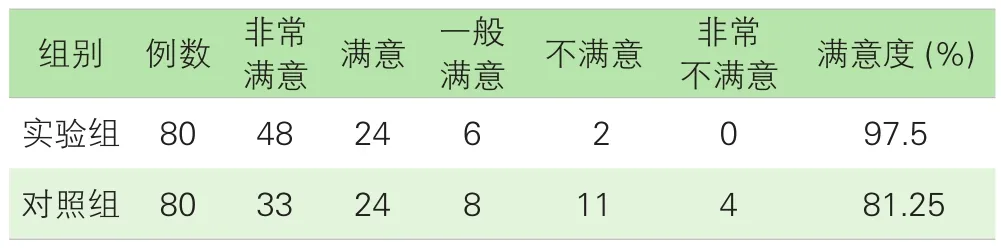
表4 PICC患者对置管情况及护理工作的满意度
讨论
作为系统化规范流程,HFMEA在识别、防止医疗失效模式中具有积极作用。对需要持续输液和化疗的患者,PICC置管虽能保护皮肤和血管,使患者避免反复穿刺带来的痛苦,但置管后如果护理不当,会引发多种并发症,最后导致非计划性拔管。通过开展HFMEA模式下PICC风险管理,护理人员事先对置管患者可能的失效模式进行预估,依据每种失效模式下的RPN值高低依次处理。全程评估、动态监护和预先处理是该模式重要特征,有助于规范操作规程及改善PICC护理流程。
开展HFMEA模式下PICC风险管理,对原有流程进行细节优化,制定改进措施以应对各种失效模式。比如,应对导管堵塞的失效模式时,应采用SAS正压脉冲式封管法,对于高浓度、高分子药物,应掌握药物配伍禁忌,输液前后NS冲洗,输液过程中加强巡视。应对导管脱出、导管异位及自行拔管的失效模式,首先选择合适的敷贴进行无张力粘贴,妥善固定导管,加强置管后的宣教,及时处理应急情况。本研究显示,实施HFMEA模式下PICC风险管理后,实验组导管堵塞、导管脱出、导管血栓、血行感染、导管异位和自行拔管6种失效模式的RPN值均显著低于常规护理模式的对照组。另外,实验组的非计划拔管率低于对照组,而患者满意度显著高于对照组,差异均有统计学意义(p<0.05)。这表明,HFMEA模式在PICC患者中的风险管理应用中切实有效,可用于临床。
本研究为PICC患者护理提供了参考建议。首先,规范置管前宣教内容,做好宣教工作,加强护士对PICC置管患者护理的重视程度。其次,加强护士置管技能培训,开展超声引导下PICC穿刺,提升PICC置管质量。最后,加强医护人员无菌操作观念,掌握每种失效模式下的改进措施,便于及时应对突发状况。

