动脉瘤破裂致蛛网膜下腔出血24h内微弹簧圈栓塞干预的预后分析
黄明火 熊学辉 魏小川 罗杰
颅内动脉瘤破裂易导致蛛网膜下腔出血,严重威胁患者生命安全,目前临床主要采用微弹簧圈栓塞术治疗该疾病[1]。有报道显示入院3 d 内行微弹簧圈栓塞术较3 d 后手术具有更好的疗效及预后,证明早期手术能够迅速、有效地栓塞血管,可预防再出血[2,3]。但对于脑动脉瘤破裂患者,再次复发破裂出血的情况任何时间均可发生,且有调查指出,24 h 内发生再出血的概率最高[4]。将入院至栓塞时间缩短至24 h 内,可能有助于获得更好的疗效,但尚需临床研究证实。本研究拟通过回归性分析,探讨24 h内微弹簧圈栓塞治疗动脉瘤破裂致蛛网膜下腔出血的疗效及预后,现报道如下。
资料与方法
一、一般资料
纳入2014年1月至2017年6月黄冈市中心医院神经外科收治的脑动脉瘤破裂致蛛网膜下腔出血患者为研究对象,进行回顾性分析,本研究已获得院伦理委员会批准。纳入标准:(1)经DSA 和(或)CT血管造影,确诊为颅内动脉瘤破裂至蛛网膜下腔出血;(2)颅内动脉瘤首次破裂出血;(3)接受微弹簧圈栓塞治疗;(4)临床病例及随访资料完整。排除标准:(1)伴恶性肿瘤;(2)伴其他类型脑部疾病;(3)存在智力或精神疾病;(4)血管炎等结缔组织病继发颅内动脉瘤,或创伤、感染等其他原因导致的继发性蛛网膜下腔出血;(5)曾发生脑实质出血、脑梗死等神经系统疾病,导致神经系统功能遗留损伤。
二、手术方案
入院后,所有患者均接受常规基础治疗,包括绝对卧床、严密检测、控制血压、抗纤溶治疗、镇痛等,并积极应用尼莫地平抗脑血管痉挛。在此基础上行微弹簧圈栓塞: 患者接受全身麻醉后,经股动脉Seldinger 法穿刺,置入6F 导管鞘,导引导管到达患侧颈内动脉。造影观察动脉瘤位置、大小及形态,在微导丝的配合下,将微导管送入动脉瘤,根据动脉瘤形态特征,选择合适的微弹簧圈,经微导管送入动脉瘤内进行栓塞。第1 个弹簧圈编成篮状,根据残腔大小依次继续置入合适的弹簧圈,直到瘤腔被致密填塞,造影证实载瘤动脉通畅。术后常规降颅压、抗脑血管痉挛,并根据患者状态,早期应用腰椎穿刺腰大池引流或侧脑室外引流。手术完成后,患者返回神经外科重症监护病房。根据入院至手术时间分为2组,,24 h 为超早期组,≥24 h 为非超早期组。
三、观察指标
(1)患者术前再出血情况:根据临床表现及CT检查结果,明确患者在等待手术、保守治疗期间是否出现动脉瘤再次破裂出血;(2)调查患者术后并发症发生情况、院内存活情况及动脉瘤栓塞程度。其中并发症主要包括脑积水、脑梗死等。动脉瘤栓塞程度通过DSA 确定,在至少2 个投射角度上动态观察动脉瘤,评价标准[5]:完全栓塞,指造影确认动脉瘤完全不显影;次全栓塞,指瘤颈少部分显影而瘤体完全不显影;不完全栓塞:指瘤体内仍可见造影剂显影;(3)存活患者持续随访,在术后6 个月时入院复查,采用改良Rankin 量表(modified Rankin scale,mRs)评分测评预后:0 级:无症状;Ⅰ级:有症状但不影响正常生活;Ⅱ级:轻度残疾;Ⅲ级:中度残疾,需要他人照顾;Ⅳ级:中重度残疾;Ⅴ级:严重残疾;Ⅵ级:死亡[6]。
四、统计学分析
采用SPSS25.0 软件进行统计学分析,术后再出血、并发症、死亡等计数资料以率(%)表示,术后再出血及并发症采用χ2检验,术后死亡采用Fisher确切概率检验;栓塞程度及预后等等级资料计算构成比,采用秩和检验;年龄、动脉瘤直径等计量资料以(±s)表示,采用t 检验。P<0.05 为差异有统计学意义。
结果
一、2组患者一般资料比较
根据纳入与排除标准,本组患者共纳入127 例,根据入院至手术时间,将患者划分为2组,超早期组:入院至手术时间<24 h,共71 例;非超早期组:入院至手术时间≥24 h,共56 例。2组患者一般资料比较,差异无统计学意义(P>0.05)。
二、2组患者术前再出血情况
超早期组患者术前出现再出血3 例,占4.23%,非超早期组术前再出血12 例,占21.43%,2组患者术前再出血发生率比较,差异有统计学意义(χ2=8.895,P=0.003)。
三、2组患者术后并发症比较
2组患者手术均成功完成。超早期组术后脑梗死及脑积水发生率明显少于非超早期组,差异有统计学意义(P<0.05)。2组术后院内各死亡1 例,死因均为术后再出血,2组院内存活率比较差异无统计学意义(P>0.05)(表2)。

表1 2组患者一般资料比较
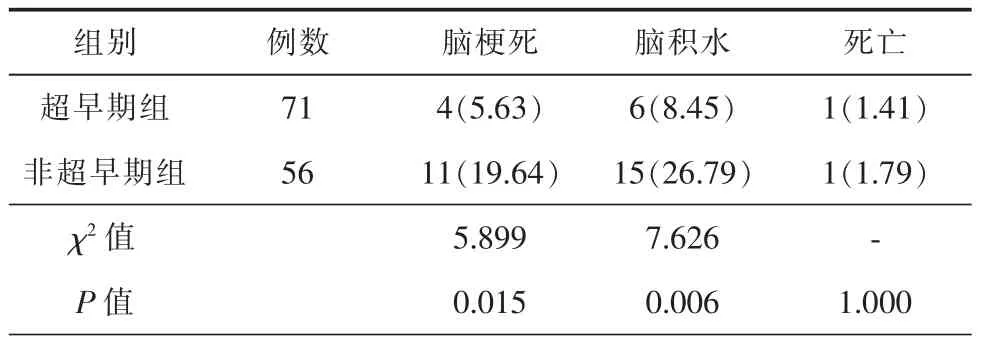
表2 2组患者术后并发症比较[例(%)]
四、2组患者动脉瘤栓塞程度比较
超早期组动脉瘤栓塞程度明显好于非超期组,差异有统计学意义(P<0.05)(表3)。

表3 2组患者动脉瘤栓塞程度比较[例(%)]
五、2组患者术后6个月预后比较
2组患者术后6 个月mRs 评分比较,差异无统计学意义(P>0.05)(表4)。
讨论
脑动脉瘤是威胁公众健康的较严重疾病,发病率较高,国内调查显示35~75 岁人群中有7%携带脑动脉瘤,另有报道显示伴脑卒中家属史人群中,10.3%患有脑动脉瘤[7,8]。脑动脉瘤破裂是导致蛛网膜下腔出血的主要原因,具有较高的致残率和致死率[9]。针对该术式手术时机的选择,目前临床研究多倾向于开展早期手术,但早期手术的概念多局限于入院后3 d 内[10,11]。而患者可能在任何时刻发生再出血,因此有关早期介入治疗的最佳时期仍需深入研究,本次研究以24 h 为界,观察入院至治疗时间24 h前后是否存在临床差异,为今后介入栓塞的治疗时机选择提供依据。
目前,动脉瘤破裂致蛛网膜下腔出血的治疗主要采用微创介入栓塞治疗,该治疗方式具有创伤小、恢复快、不会造成血管损伤等优势。有报道显示与传统手术相比,介入栓塞治疗的病死率和致残率均有所下降[12]。本研究所纳入的127 例患者患者均接受该术式治疗,其中院内期间死亡2 例,占1.57%,其余存活患者术后6 个月时仅34 例的mRs 评分在Ⅲ级~Ⅵ级,占27.20%,也说明其具备较可靠的疗效。本研究超早期组术前再出血率为4.23%,非超早期组为21.43%,提示入院至手术时间越长,患者再出血风险越高,这可能影响患者预后,与既往报道结论相符[13]。这说明将手术时间缩短至24 h 内,可能有助于更好地改善患者预后。本研究显示,超早期组术后脑梗死和脑积水发生率均明显低于非超早期组,能够证实超早期手术可降低蛛网膜下腔出血带来的风险和破坏,与王雪涛等[14]报道相符。超早期组栓塞效果明显好于非超早期组,可能是因为蛛网膜下腔出血可导致血管痉挛,使动脉瘤更为脆弱,从而影响栓塞效果,而早期栓塞能够减少上述不良影响。
但超早期组与非超早期组的院内死亡率以及存活患者术后6 个月预后情况比较,差异均无统计学意义,提示2组患者手术时机的不同不会对患者预后造成明显的差异。朱家球等[15]也证实,颅内前循环动脉瘤破裂后在3 d 内适时接受开颅夹闭治疗即可,而非必须在24 h 内急诊手术。Consoli 等[16]报道也提示在12 h 内开展手术不会进一步提升患者预后。这可能是因为院内期间,患者均能够接受可靠的术前保守治疗及术后康复治疗,因此能够有效控制蛛网膜下腔出血所致的死亡,同时随着医疗水平的提高,患者能够接受有效的后期康复治疗,因此其神经功能损伤也能够得到较好控制。
综上所述,对动脉瘤破裂致蛛网膜下腔出血患者,在24 h 内开展微弹簧圈栓塞术治疗,可以降低术前再出血风险及术后并发症率,但对显著提升患者预后并无明显作用。
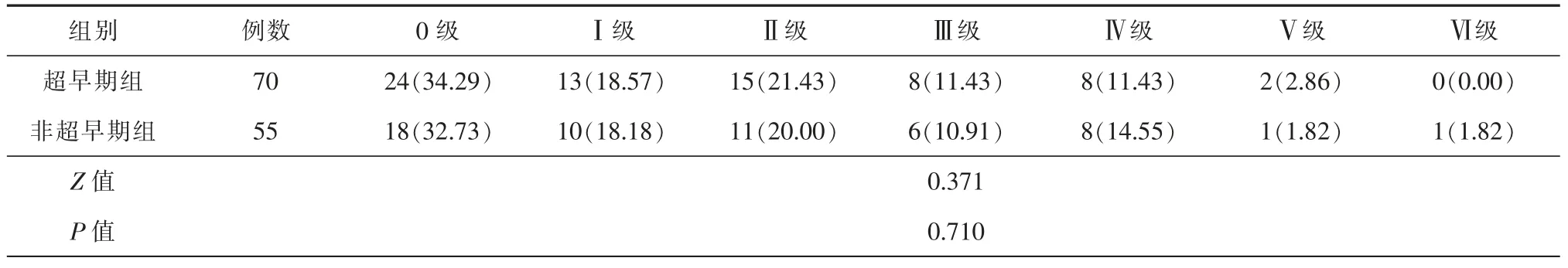
表4 2 患者术后6 个月改良Rankin 评分量表比较[例(%)]

