外周血血小板计数在创伤性颅脑损伤预后判断中的研究
齐皓 茆翔 叶雷 胡兵兵 程宏伟
创伤性颅脑损伤(traumatic brain injury,TBI)是目前外伤致死的主要原因之一,未来一年内TBI将超过许多其他疾病,成为死亡和残疾的最主要原因[1-3]。TBI的范围较广,按照GCS 评分指标可分为轻型、中型、重型及极重型。早期风险因素的评估是必要的,可对疾病严重程度和预后提供参考。有研究表明创伤的严重程度以及预后确实与早期风险因素有关系[4]。在TBI 早期,颅内微环境中有着明确的白细胞动员现象,提示粒细胞系统在TBI 疾病过程中可能存在一定的预测价值[5]。同时,血小板的活化和聚集可能在血管损伤和动脉粥样硬化血栓形成过程中发挥重要作用[6,7]。本研究旨在评估外周血常见指标中影响TBI 预后的独立危险因素,据此探讨某些常见检验指标在TBI 预后预测中的应用价值。
资料与方法
一、一般资料
选取安徽医科大学第一附属医院神经外科自2016年1月至2017年12月收治的TBI 患者140 例,其中男性104 例,女性36 例,年龄范围12~82 岁,年龄(45.2±17.48)岁。纳入标准:(1)伤后72 h 内入院,未于外院接受相关治疗;(2)不合并或合并其他部位轻微损伤。排除标准:(1)入院后24 h 内患者死亡;(2)伤后6个月内失访者;(3)急诊颅脑CT 表现为阴性者。
二、研究方法
1.数据收集及分组:收集纳入患者的病历资料,如年龄、性别、血白细胞计数、中性粒细胞百分比、血小板计数、 血白蛋白含量、 血糖等入院常规检查指标。以患者入院时的GCS 评分作为患者TBI 严重程度的评价指标,以患者出院后30 d 的GOS 评分作为预后评价指标,GOS 1~3 分为预后不良组(108例),GOS 4~5 分为预后良好组(32 例)。
2.观察指标:比较预后良好组和预后不良组患者的临床特征(包括年龄、性别、入院病情等),利用受试者工作特征(receiver operating characteristic,ROC) 曲线分析探讨外周血血小板计数在预测30 d预后中的价值,并且分析了阳性预测值(positive predictive value,PPV)、阴性预测值(negative predictive value,NPV)、阳性似然比(positive likelihood ratio,+LR)和阴性似然比(negative likelihood ratio,-LR),探讨不同检验指标与TBI 严重程度、 预后评价之间是否存在联系,且判断该联系是否存在统计学意义。
3.评价标准:出院后30 d 进行随访,采用GOS评分作为TBI 患者预后判断的标准,分为5 个级别。5 分:恢复良好,恢复正常生活,尽管有轻度缺陷;4分:轻度残疾但可独立生活,能在保护下工作;3 分:重度残疾但清醒、残疾,日常生活需要照料;2 分:植物生存仅有最小反应(如随着睡眠/清醒周期,眼睛能睁开);1 分:死亡。
三、统计学分析
采用SPSS22.0 软件及Graphpad Prism 6.0 软件进行分析,计量资料(年龄、白细胞计数、中性粒百分比、外周血血小板计数)以均数±标准差(±s)表示,采用t 检验,计数资料(性别)采用χ2检验,GCS 评分的中位数采用秩和检验,P<0.05 为差异有统计学意义。
结果
一、2组患者基本资料的比较
2组患者的性别、年龄比较,差异无统计学意义(P>0.05)。2组患者入院时中性粒细胞系统的监测存在差异,包括白细胞计数(t=1.944),中性粒细胞百分比(t=0.276),但差异均无统计学意义(P>0.05)。2组患者入院时的血小板计数(t=-4.73)以及GCS 评分(t=-14.36)存在明显差异,且差异具有统计学意义(P<0.05)。详细信息见表1。
二、血小板数量与致残率的关系
统计结果发现作为30 d 致残率预后指标的血小板数量最优临界值为128×109/L。ROC 曲线分析结果显示,血小板数量作为30 d 致残率预测指标的曲线下面积为0.90(95%CI:0.7495~1.047,P<0.001)(图1)。外周血血小板数量预测TBI 致残率的灵敏度为96.30%,特异度为87.50%,其+LR 为7.70,-LR为0.04,PPV 为96.3,NPV 为87.5。
三、血小板数量与GCS 评分的关系
血小板含量与入院时GCS 评分存在可信的正相关关系,血小板数量越低,GCS 评分越低 (P<0.05),这种相关性确实存在,但相关度不高(r=0.53)(图2)。
讨论
TBI 作为一种常见的外伤性疾病,致死致残率高,治疗方法多样,但效果差距大[8]。尽管治疗方法不断进步,重型TBI 仍有较高的死残率,而且不同患者的治疗效果也有着较大差异[9-11]。目前普遍认为,GCS 评分是TBI 预后的一项极为重要的预测因素[12]。除GCS 评分外,研究已经发现S100β、神经元特异性烯醇化酶、 胶质原纤维酸性蛋白和其他生物标记与TBI 后死亡率相关[13-16]。但是这些指标一方面监测难度大,临床实施困难;另一方面测试费用高,临床应用可能较小,因此研究人员一直致力于寻找更为现实可靠的临床检验指标。血小板在凝血和血栓形成的生理、病理过程中发挥重要作用,高度提示血小板在TBI 患者中的潜在价值[17,18]。本研究通过初期筛查及进一步研究,探讨并证实了外周血血小板计数在TBI 预后预测中的应用价值。

表1 2组患者基本资料的比较

图1 血小板数量作为30 d 致残率预测的ROC 分析
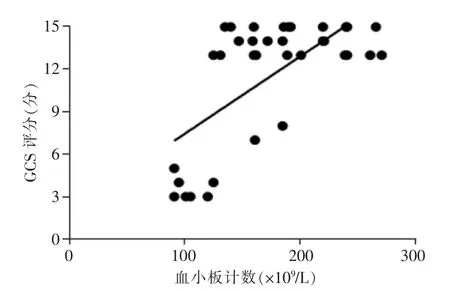
图2 血小板数量与患者入院病情(GCS 评分)的相关性分析
研究结果发现外周血白细胞计数以及中性粒细胞百分比在不同预后的TBI 患者中的差异并无统计学意义,这种差异与入院时病情的严重程度无明显相关性。因此,尽管Härtl 等[5]认为TBI 早期有着明确的白细胞动员,但本文认为TBI 患者入院时外周血粒细胞系统的变化并不适合作为其病情严重程度及预后的一种预测因子。预后不良组患者与预后良好组患者在入院检验中即出现了外周血血小板计数的差异,且这种差异具有统计学意义(P<0.05),提示外周血血小板计数可能对TBI 患者的预后情况具有良好的预测价值。30 d 后预后良好组患者入院时的外周血血小板计数明显高于预后不良组,究其原因可能与TBI 患者外伤后血脑屏障损害、 止凝血系统激活有关,血小板在凝血和血栓形成的生理和病理过程中发挥重要作用[17,18]。相比其他昂贵复杂的检测指标,本研究显示血小板数量对TBI 患者的致残率具有良好的预测价值。GCS 评分是预测TBI 预后最常用的临床标准。结果显示血小板数量与GCS 评分呈正相关。根据相关文献报道,S100β 蛋白的预测灵敏度为72%,特异度仅为37%,其预测价值有限[13,14]。本研究中作为30 d 致残率预后指标的血小板数量的灵敏度及特异度均较高,其中灵敏度为96.30%,特异度为87.5%,因此推断其可能为预测TBI 患者致残率的有效指标。血小板计数与S100β 蛋白、神经元特异性烯醇化酶等相比较,更为廉价、 操作简单、应用广泛[19]。同时,对于血小板与TBI 重症患者相关性的研究并不能局限于血小板计数,而应继续深入血小板相关特殊指标,如血小板形态、活性、分布比以及大血小板比例等。除此以外,对于血小板计数的动态监测可能也有极重要的意义。既往有研究表明血小板计数的减少是重症患者长期ICU 治疗预后判断的重要因素[20]。重型TBI 患者有较大概率接受ICU 治疗,因而这些研究提示TBI 患者的血小板计数的动态监测在预后判断中可能有着重要意义。
本研究也存在较多局限性:(1)本研究为回顾性研究,选择偏倚不可避免;(2)本文的纳入和排除标准较为严格,所以患者选择与自然状态有所不同,而且不能排除其他基础疾病或者自身内环境改变带来的外周血成分的改变,使得研究结果的可信度有所降低。希望未来的工作涵盖更多的多中心前瞻性研究样本。
综上所述,对于TBI 患者而言,外周血血小板计数可能是预后判断的有效指标。

