新型颅脑穿刺定位器结合新型头颅CT定位贴片辅助软通道穿刺引流术治疗高血压脑出血
姚瀚勋 苏忠周 周跃 李晓斌 沈亮 徐杰
软通道穿刺引流术作为一种治疗高血压脑出血的微创手术方法,已在临床上广泛应用并取得较好的治疗效果[1]。软通道微创手术的关键在于准确穿刺到血肿中心,以便早期清除颅内血肿,尽可能减轻脑内血肿造成的继发性脑损伤[2,3]。盲穿准确性不高,而且术中导航系统价格昂贵,基层医院较难实现[4]。湖州市中心医院神经外科自2014年以来,相继研制成功新型头颅CT 定位贴片和新型颅脑穿刺定位器,两者结合可以大大提高颅内血肿穿刺定位的准确性,而其成本和手术所需时间都远低于立体定向技术,采用该方法治疗的高血压脑出血患者预后有明显提高,现报道如下。
资料与方法
一、一般资料
采用随机抽样法,选取湖州市中心医院神经外科自2016年1月至2018年7月收治的高血压脑出血患者48 例,均采用“新型颅脑穿刺定位器结合新型头颅CT 定位贴片辅助软通道穿刺引流术” 进行治疗,作为观察组。并通过回顾病历,选取2014年1月至2015年12月收治的高血压脑出血患者45 例,均采用 “普通电极片CT 定位法辅助软通道穿刺引流术”进行治疗,作为对照组。本组93 例患者中男性61 例,女性32 例,年龄范围18~72 岁,年龄(56.8±6.9)岁;术前GCS 评分6~15 分,发病24 h 内均未出现脑疝;平均血肿体积(32.7±6.5)cm3。出血部位:基底节区75 例,额叶9 例,顶叶5 例,枕叶4 例。所有患者术前均行CTA 或DSA 检查未见血管异常。患者或家属均签署知情同意书。2组患者性别、年龄、病程、体质量、血肿量及术前GCS 评分比较,差异均无统计学意义(P>0.05),详细信息见表1。
二、纳入与排除标准
纳入标准: 经头颅CT 检查颅内血肿量为30~60 mL;发病时间6~24 h,并行头颅CT 复查血肿量稳定未增加者;术前GCS 评分为8~15 分;年龄<72岁;有完整的诊治及随访资料。排除标准:后颅窝或脑干出血;出血量>60 mL,术前已有瞳孔散大等脑疝征象;由颅内动脉瘤、动静脉畸形等破裂导致的继发性脑出血者;伴有心、肺、肝、肾等其他重要器官功能障碍者;未签署知情同意书者[5]。
三、手术方法
1.对照组:术前通过CT 确定最大血肿层面,剃头后将2 张电极片分别贴于两侧头皮表面,再次行CT 扫描,可见两侧头皮各有一个高密度点状影,计算其与血肿最大层面之间的距离,在头皮上标出穿刺进针点。以血肿中心作为穿刺靶点,通过穿刺进针点和靶点做一条直线,标出该直线与对侧头皮的交点,以此作为瞄准点。以穿刺点到靶点的距离作为进针深度。术中由助手食指指示瞄准点,术者手持穿刺针和引流管,对准穿刺点,沿穿刺点与瞄准点的假想连线穿入血肿腔,到达预定穿刺深度后拔出针芯,用注射器轻轻抽吸,若有陈旧性血液或血凝块流出证明穿刺到位,将5 万单位尿激酶注入血肿腔内并夹闭引流管,留置4 h 后打开引流管。
表1 2组患者的一般资料比较(±s)
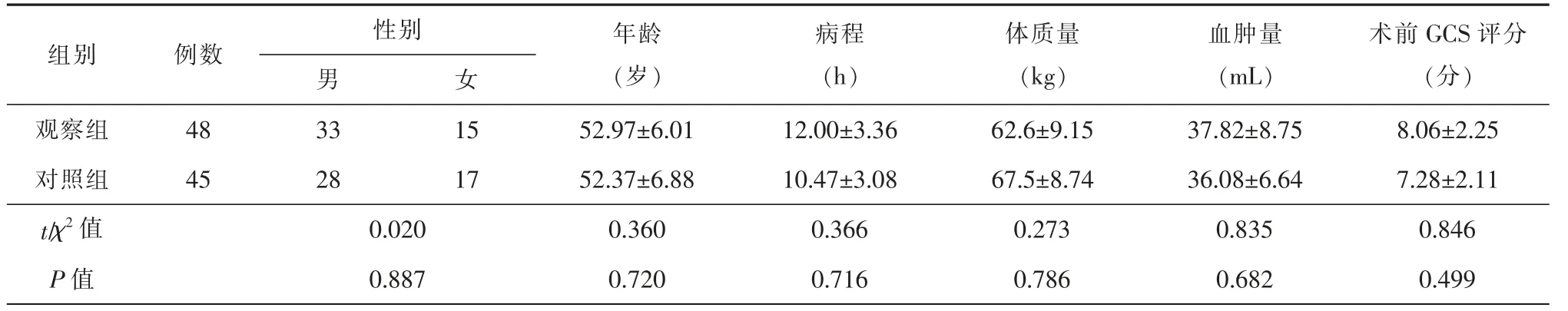
表1 2组患者的一般资料比较(±s)
例数性别男术前GCS 评分(分)观察组 52.97±6.01 12.00±3.36 62.6±9.15 37.82±8.75 8.06±2.25对照组 52.37±6.88 10.47±3.08 67.5±8.74 36.08±6.64 7.28±2.11 t/χ2 值 0.360 0.366 0.273 0.835 0.846 P 值 0.720 0.716 0.786 0.682 0.499组别年龄(岁)女病程(h)体质量(kg)血肿量(mL)48 45 33 15 28 17 0.020 0.887
2.观察组:剃头后将2 张新型头颅CT 定位贴片(专利号:ZL201520651459.8,图1A)分别贴于最大血肿层面穿刺长轴两侧头皮表面。行CT 扫描(扫描层距为4.5 mm),在几层头颅CT 片上可见1~3 个间隔一致的高密度点状影沿头皮有序排列,其中的某一点是穿刺进针的定位标志点,以血肿中心作为穿刺靶点,通过该靶点避开侧裂血管和脑膜中动脉做一条直线为穿刺方向,在头皮上标记出该直线与血肿两侧脑定位贴片的交点:穿刺点和对侧瞄准点。穿刺点到靶点的距离即为进针深度。常规消毒铺巾,将新型颅脑穿刺定位器(专利号:ZL201520651466.8,图1B)固定于头颅上,使穿刺通道对准穿刺点,并使另一侧的定位针对准瞄准点,然后旋紧固定臂顶端的定位针。通过穿刺通道将配套的穿刺针和引流管按预定穿刺深度进入血肿腔,拔出针芯。其余操作同对照组。

图1 新型头颅CT 定位贴片和新型颅脑穿刺定位器的结构示意图
四、术后处理
术后立即复查CT 并测量引流管头端到穿刺靶点的距离,严密观察神志、瞳孔及生命体征的变化,并予严格控制血压、适度脱水、预防应激性溃疡、维持水电解质和酸碱平衡及营养支持等综合治疗。术后用含尿激酶的生理盐水冲洗血肿腔,并留置5 万单位尿激酶于血肿腔4 h,1~2 次/d,第3 天复查头颅CT并计算血肿引流量,根据引流情况尽早拔除引流管[6]。
五、观察指标
(1)手术时间:用于评估新型头颅CT 定位贴片和新型颅脑穿刺定位器的应用是否造成手术时间的大幅延长以及由此导致的麻醉和感染风险;(2)术中出血量:用于评估手术对脑组织所造成的创伤大小;(3)血肿清除率:术前行头颅CT 扫描,通过CT 软件在计算机上逐层勾画血肿轮廓后软件自动测出每个血肿层面的手术前血肿面积,血肿体积=所有层面血肿面积之和×层厚。术后3 d 再次行头颅CT 扫描,同样用上述软件勾画血肿轮廓后计算出手术后残余血肿体积。血肿清除率=(手术前体积-手术后体积)/手术前体积×100%;(4)住院时间:用于比较2组患者从手术当天开始直至达到可以转院至社区康复医院的条件所需的时间;(5)预后评估:对所有患者进行术后3 个月随访观察并按日常生活能力量表(activity of daily living scale,ADL)分为5 级:Ⅰ级为完全恢复日常生活; Ⅱ级为部分恢复日常生活或可独立生活;Ⅲ级为需人帮助,扶拐可走;Ⅳ级为卧床,但存在意识; Ⅴ级为植物生存。ADLⅠ~Ⅲ级为预后良好,ADL Ⅳ~Ⅴ级为预后不良。死亡病例予以排除。
六、统计学分析
采用SPSS18.0 统计软件对数据进行处理,计量资料用均数±标准差(±s)表示,采用one-Sample Kolmogorov-Smirnov 检验计量资料的正态性,所有计量资料均符合正态分布,2组间比较采用独立样本t检验,计数资料用率(%)表示,采用χ2检验进行分析。以P<0.05 为差异具有统计学意义。
结果
一、2组患者的穿刺结果
对照组45 例患者中37 例一次性穿刺成功(回抽有陈旧性血液或血凝块流出),6 例患者穿刺2 次后到位,2 例患者穿刺3 次仍未到位改行小骨窗开颅手术。术后24 h 复查头颅CT:43 例患者引流管头端位于血肿腔内,其中7 例患者的引流管头端距离血肿靶点的位置<3 mm;23 例引流管头端距离血肿靶点的位置≥3 mm,但<5 mm;13 例引流管头端距离血肿靶点的位置≥5 mm。术后3 例患者出现穿刺道出血引起脑疝遂立即行开颅血肿清除+去骨瓣减压术。
观察组48 例患者颅内血肿全部一次穿刺成功,未出现术中出血改行开颅手术的情况(图2A)。术后24 h 复查头颅CT:所有患者引流管头端均位于血肿腔内,其中38 例患者的引流管头端距离血肿靶点的位置<3 mm;7 例引流管头端距离血肿靶点的位置≥3 mm,但<5 mm;3 例引流管头端距离血肿靶点的位置≥5 mm,但仍位于血肿边缘处(图2B)。术后3 d 再次复查头颅CT: 所有患者引流管周围半径3 mm 范围内的血肿均得到引流,其中32 例患者在影像学上已引流干净,11 例患者血肿腔内尚余少量残血,另有5 例患者剩余血量超过术前血肿量的40%(图2C)。
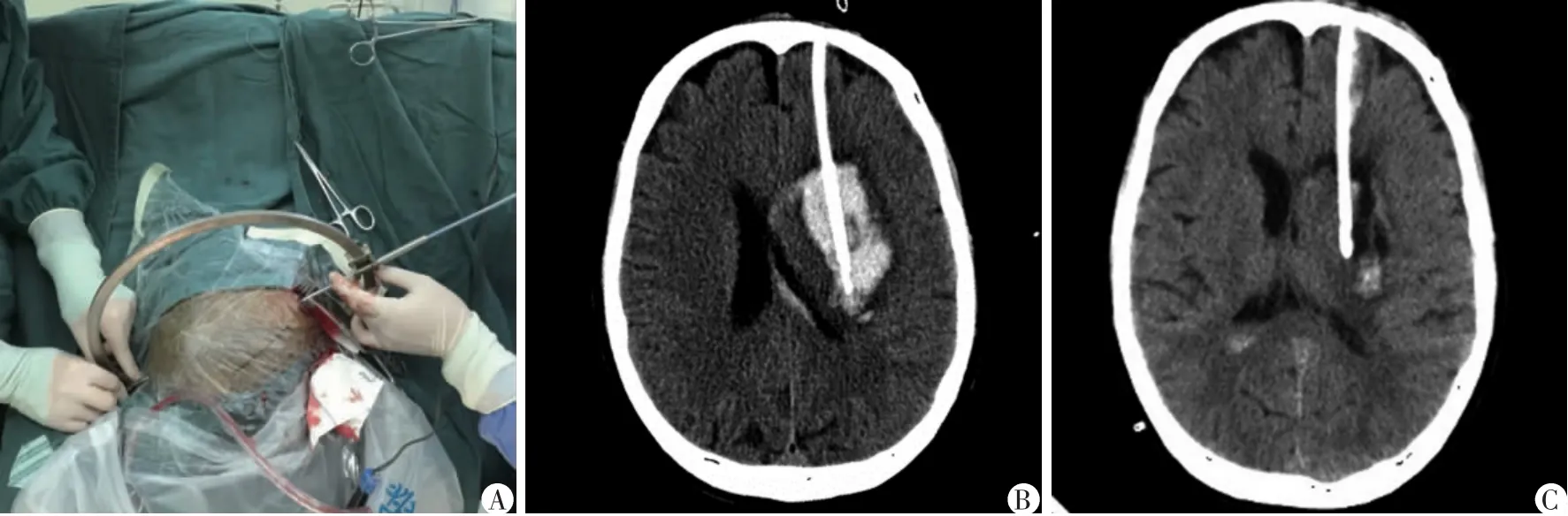
图2 高血压脑出血患者术中穿刺及术后CT 影像图
二、2组患者手术时间、术中出血量、血肿清除率比较
2组患者手术时间差异无统计学意义(P>0.05);与对照组比较,观察组术中出血量更少,血肿清除率更高,住院时间更短,且差异均具有统计学意义(P<0.05)(表2)。

表2 2组患者手术时间、术中出血量、血肿清除率及住院时间比较
三、2组患者临床预后比较
观察组患者术后3 个月的预后优于对照组,差异具有统计学意义(P<0.05)(表3)。
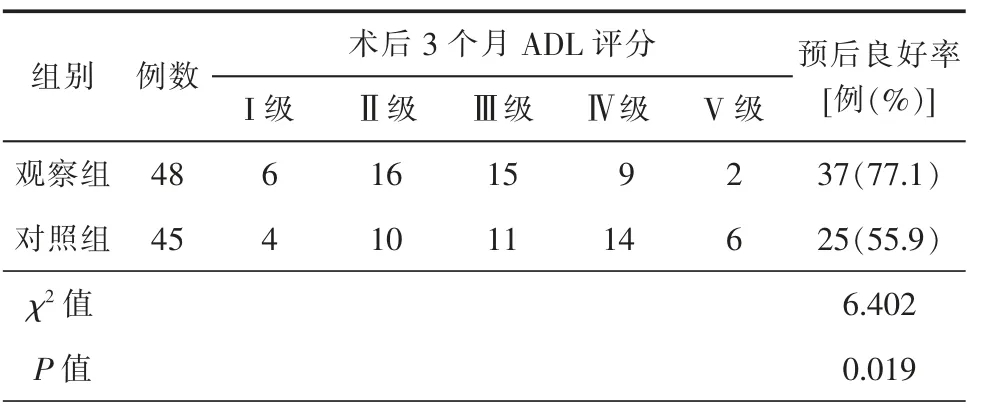
表3 2组患者临床预后比较
讨论
近年来,高血压脑出血的发病率逐年上升,通过软通道穿刺引流术可快速清除颅内血肿、 降低颅内压,其有效性和安全性已得到初步证实,并在临床广泛开展[1,7-10]。穿刺后引流管头端与血肿腔的相对位置决定了血肿清除的效果[11,12]。如何将引流管准确地穿刺定位到血肿腔的中心已成为影响患者疗效的重要问题。湖州市中心医院神经外科自2014年以来,相继研制成功新型头颅CT 定位贴片和新型颅脑穿刺定位器,两者结合可以大大提高颅内血肿穿刺定位的准确性,改善高血压脑出血患者的预后。
目前,颅内血肿穿刺定位方法主要有:(1)立体定向法:穿刺定位精确,但步骤复杂,设备庞大,操作繁琐,耗时长[13]。(2)无框架神经导航法:精准度和安全性高,但设备昂贵,术前影像导入操作复杂,且存在飘移现象[14-18]。(3)CT 徒手定位法:选取血肿最大层面作出血肿最长轴与额、 顶、 颞相交处作为锥孔点,避开重要功能区,粗略估算锥孔点与血肿内外边缘的距离并在头皮表面划线[19]。无需特殊设备,适合基层医院,但定位准确性不高。(4)心电电极片辅助CT 定位法: 心电电极片价格低廉,CT 下容易辨认。相比于徒手定位法准确性更高。(5)新型颅脑穿刺定位器结合新型头颅CT 定位贴片辅助穿刺定位法:两种器械价格远低于脑立体定向仪,穿刺精确度低于立体定向法,但远远高于心电电极片辅助CT 定位法。
心电电极片是一种自带胶黏贴性很强的透气材料,价格低廉,中间凸起部分在CT 下显示为高密度影,容易辨认。心电电极片的应用使术者在头皮标线的过程中有了参照物,明显提高了定位的准确性,具有一定的临床价值[1]。本研究中对照组患者采用心电电极片辅助软通道穿刺引流术,其穿刺准确率(引流管头端距离血肿靶点的位置<5 mm 即判定为准确)达到66%以上。但普通的心电电极片只有一个金属心,且CT 层面未必恰好经过金属心的中央,往往无法判断金属心位于CT 层面上方还是下方,易造成定位的误差。而新型头颅CT 定位贴片中心由带钢丝的四个正方形构成,四边的距离均为4.5 mm,正好和CT 层距相吻合。其优势在于,只要血肿腔最大层面与其任意一根钢丝或金属心相交,就可以准确定位出穿刺点(误差在4.5 mm2之内,即钢丝围成的最小面积)。然而,仅仅在头皮标画穿刺点后,常常由于消毒铺巾过程中头皮相对颅骨发生位移,导致术中穿刺方向和角度出现偏差。鉴于此,新型颅脑穿刺定位器因运而生,其主体是带有角度刻度的C形固定臂,一端是带滑动轴的穿刺通道,中间和另一端是带滑动轴的可调节螺栓,使用时将可调节螺栓旋紧直达颅骨,使整个颅脑穿刺定位器稳定于头颅表面。穿刺通道和对侧瞄准点可保持在同一轴线,结合两点直线定位法,确保穿刺定位的准确性。
本研究中观察组患者应用新型颅脑穿刺定位器结合新型头颅CT 定位贴片辅助行颅内血肿软通道穿刺引流术,穿刺准确率达90%以上,更有38 例引流管头端距离血肿穿刺靶点的位置<3 mm,充分体现该方法穿刺精确的优点。2组患者手术时间差异无统计学意义,说明观察组并未因增加一项手术器械而导致手术时间大幅延长。应用新型头颅CT 定位贴片+新型颅脑穿刺定位器之后,穿刺更为精确,故而血肿清除率更高,同时减少了穿刺通道周围正常血管的损伤,使得术中出血量也有所减少。另一方面,穿刺准确性的提高必然带来正常脑组织损伤的减小,本研究中观察组患者普遍恢复快,不但术后住院时间有所减少,且术后均未出现颅内感染、脑脊液漏及脑积水等并发症,随访3 个月ADL 评定良好率也优于对照组。然而,本组仍有3 例患者引流管头端距离血肿靶点的位置≥5 mm。笔者分析产生偏移的主要原因在于: 虽然新型颅脑穿刺定位器避免了在穿刺操作过程中定位点附近的头皮发生移位,但无法避免CT 检查和头皮标线过程中头皮发生移位。因此,行CT 检查时患者的体位尽量和手术体位一致,检查和头皮标线时都要避免周围物体接触压迫定位贴片。术中可先将对应穿刺点和固定点的两个定位针穿透两点的皮肤直到颅骨后,再固定颅脑穿刺定位器。
本研究尚存局限性:(1)较大血肿体积的患者易发生脑疝,抢救时间紧迫,往往首选开颅血肿清除+去骨瓣减压术,故本组资料实际纳入病例的血肿体积偏小(平均在40 mL 以下);(2)本研究对血肿穿刺定位准确性的要求相对较低,引流管头端距离血肿靶点的位置<5 mm 即认为穿刺准确[20];(3)因后颅窝血肿穿刺时头皮较厚,可移动度大,故本研究仅纳入幕上脑出血患者,实际工作中对于后颅窝脑出血患者,该方法也适用[21]。
综上所述,采用新型颅脑穿刺定位器结合新型头颅CT 定位贴片的方法,只需根据头颅CT 影像结果,便可确定血肿穿刺靶点及进针的角度和深度,同时具有成本低廉、结构简单、操作方便的优点,适合在基层医院推广和应用。

