PTVE联合PSE治疗肝硬化门脉高压并上消化道出血的观察
张明礼
(河南省郑州市第一人民医院消化内科 郑州 450004)
肝硬化进展到失代偿期因门静脉血流量及系统阻力增加极易合并肝硬化门静脉高压症,门静脉高压症是肝硬化严重合并症[1]。有资料报道[2],我国肝硬化患者合并胃底食管静脉曲张患病率为40.0%~60.0%,且超过66.7%的患者伴静脉曲张破裂出血,病死率高达15.0%~35.0%。肝硬化门脉高压并上消化道出血病情危重,既往临床主要采用脾脏切除联合断流或分流术治疗,但术后患者肝功能低下,免疫力下降,病死率较高。介入治疗是近年发展起来的新型学科,对预防及治疗静脉破裂出血有着重要作用。我院采用经皮肝穿刺胃冠状静脉栓塞术(PTVE)联合脾动脉部分栓塞术(PSE)治疗肝硬化门脉高压并上消化道出血患者取得了良好的效果。现报道如下:
1 资料与方法
1.1 一般资料 选取我院消化内科2016年12月~2018年12月收治的72例肝硬化门脉高压并上消化道出血患者,按随机数字表法分为观察组和对照组,每组36例。对照组男27例,女9例;年龄35~68岁,平均(47.72±3.93)岁;乙肝肝硬化19例,丙肝肝硬化11例,酒精性肝硬化6例;Child-Pugh分级B级22例,C级14例。观察组男28例,女8例;年龄35~66岁,平均(47.75±4.01)岁;乙肝肝硬化 20例,丙肝肝硬化10例,酒精性肝硬化6例;Child-Pugh分级B级25例,C级11例。两组基线资料比较无显著性差异(P>0.05),具有可比性。本次研究经医院医学伦理委员会批准。
1.2 纳入及排除标准
1.2.1 纳入标准 经胃镜、CT等检查确诊,诊断符合《肝硬化门静脉高压症食管胃底静脉曲张破裂出血的诊治共识(2015版)》[3]中肝硬化门脉高压并上消化道出血相关诊断标准;患者及家属对本次研究知情并签署知情同意书。
1.2.2 排除标准 合并精神障碍、认知异常、无法参与研究者;因其他原因导致的上消化大出血者;拒绝参与本次研究者。
1.3 治疗方法
1.3.1 对照组 采用PTVE术治疗。先行超声定位,根据扩张肝内门静脉确定进针部位及路径,以及进针点与靶血管距离。X线引导下,用22G千叶针经皮肤、肝组织,穿刺至靶血管,抽取针芯,缓慢退针,若有血液流出,注入少量对比剂证实为较大门静脉分支;门脉右支有癌栓者,于剑突下穿刺门脉分支,X线透视下,从千叶针置入导丝至门静脉主干,退出针芯,沿导丝置入穿刺套管;经外套管置入导丝,更换猪尾导管至脾静脉造影,确定门脉系统有无狭窄、栓子,更换Simena导管至胃冠状静脉,推注对比剂无反流后,即可进行栓塞;缓慢推注无水乙醇5~20 ml,以明胶海绵颗粒或明胶海绵条栓塞;过粗血管者,使用明胶海绵颗粒和无水乙醇混合后栓塞;胃冠状静脉主干行不锈钢圈栓塞,静脉造影栓塞满意后,即可退管。
1.3.2 观察组 采用PTVE术联合PSE术治疗。PTVE术操作方法同对照组。PSE术:采用Seldinger技术经皮股动脉穿刺插管,在电视监视下送入5 F-RH导管,选择性插入脾动脉深处,确定脾动脉分布及导管头部位置;0/5真丝线段及1 mm×1 mm×1 mm明胶海绵颗粒加入16万U庆大霉素与造影剂混合液内,缓慢注入脾动脉分支,待脾动脉血流缓慢时停止栓塞;若栓塞不足,再补充栓塞,栓塞面积控制在40.0%~70.0%。两组术后常规保肝、预防感染等治疗,补充白蛋白及血浆。
1.4 观察指标 检测两组门静脉压力、门静脉内径、血流速度;记录两组白蛋白及直接胆红素值;记录两组止血成功率;比较两组再出血率。
1.5 统计学方法 数据采用SPSS20.0统计学软件处理。计量资料以(x±s)表示,采用t检验;计数资料以%表示,采用卡方检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组门静脉血流动力学变化比较 术前两组门静脉血流动力学比较无显著性差异(P>0.05),术后两组门静脉血流动力学较术前明显改善,且观察组改善更为明显(P<0.05)。见表1。
表1 两组门静脉血流动力学变化比较(s)
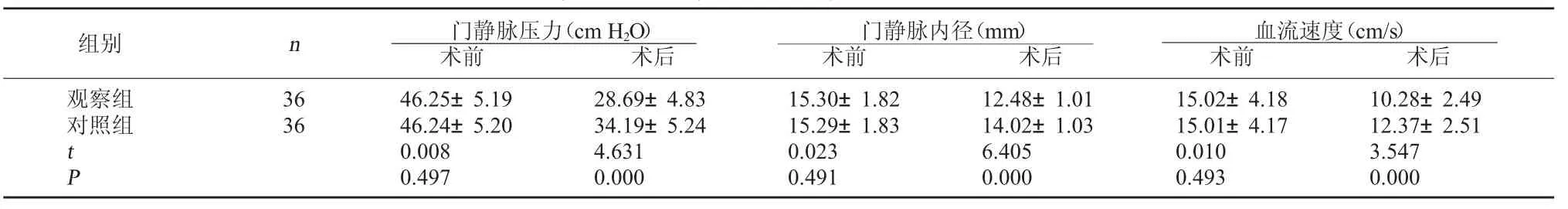
表1 两组门静脉血流动力学变化比较(s)
血流速度(cm/s)术前 术后观察组对照组组别 n 门静脉压力(cm H2O)术前 术后门静脉内径(mm)术前 术后36 36 tP 46.25±5.19 46.24±5.20 0.008 0.497 28.69±4.83 34.19±5.24 4.631 0.000 15.30±1.82 15.29±1.83 0.023 0.491 12.48±1.01 14.02±1.03 6.405 0.000 15.02±4.18 15.01±4.17 0.010 0.493 10.28±2.49 12.37±2.51 3.547 0.000
2.2 两组止血成功率比较 观察组止血成功率为100.00%(36/36);对照组止血成功率为 97.22%(35/36)。两组止血成功率比较,差异无统计学意义(χ2=0.000,P=1.000)。
2.3 两组白蛋白及直接胆红素比较 术前两组白蛋白及直接胆红素比较无显著性差异(P>0.05);术后两组白蛋白较术前显著增加,且观察组术后白蛋白高于对照组,差异有统计学意义(P<0.05);术前两组直接胆红素比较无显著性差异(P>0.05),术后两组直接胆红素比较也无显著性差异(P>0.05)。见表2。
表2 两组白蛋白及直接胆红素比较)

表2 两组白蛋白及直接胆红素比较)
?
2.4 两组再出血率比较 观察组术后再出血率2.78%(1/36);对照组术后再出血率22.22%(8/36)。观察组再出血率低于对照组,差异有统计学意义(χ2=4.571,P=0.033)。
3 讨论
肝硬化门静脉高压是肝硬化上消化道出血的主要原因。肝硬化门静脉高压并上消化道出血占所有上消化道出血的25.0%,食管静脉曲张破裂出血占肝硬化并上消化道出血的50.0%~80.0%[4]。目前介入疗法是治疗肝硬化门静脉高压并发上消化道出血的主要方法,较外科手术相比,介入操作简单,并发症少,尤其适用无法耐受外科手术患者。
PTVE是在超声引导下经皮穿刺肝内门静脉分支,超选至胃冠状动脉、胃短静脉等曲张静脉分支,注入栓塞材料,堵塞出血的食管及胃底曲张静脉,以此防治曲张静脉破裂出血的方法。内镜治疗失败者,采用PTVE治疗,将栓塞剂注入胃右动脉、胃底静脉沟通支,随着血液循环,栓塞剂流至末梢循环,阻断食管下段、胃底及胃壁外血管以及胃食管内外反流血流,以阻断胃底出血,止血率高[5]。肝硬化患者门静脉压力升高,随之脾窦压升高,瘀血性脾肿大,使网状内皮系统过度增生,导致脾功能亢进。PSE多用于治疗脾功能亢进症,通过栓塞40.0%~70.0%的脾,导致部分脾梗死,缓解脾实质对外周血细胞的损害程度,增加外周血白细胞及血小板数量,缓解脾功能亢进症状[6]。单独采用PSE治疗肝硬化门静脉高压并发上消化道出血的报道较少,临床多采用PTVE与PSE联合治疗,能够预防肝硬化静脉曲张破裂。
本次研究中,观察组止血成功率100.00%,对照组止血成功率97.22%,两组比较差异无统计学意义;观察组治疗后再出血率2.78%,低于对照组的22.22%,白蛋白高于对照组,差异有统计学意义,表明肝硬化门静脉高压并发上消化道出血患者经PTVE联合PSE治疗,止血成功率高,利于患者肝功能的提高。原因为通过降低门静脉压力,缓解了肝脏组织缺氧缺血程度,促使患者肝功能得到改善,同时能降低患者术后再出血率。
门静脉内径及门静脉压力均能反映食管静脉曲张程度,门静脉压力升高,静脉曲张破裂出血率随之增加,破裂出血风险提高。本次研究中,观察组术后门静脉压力、门静脉内径、血流速度低于对照组,差异有统计学意义,表明PTVE与PSE联用能使门静脉高压患者食管、胃底静脉曲张程度明显改善,能扩张黏膜下血管,起到预防出血的目的。
综上所述,经皮肝穿刺胃冠状静脉栓塞术联合脾动脉部分栓塞术治疗肝硬化门脉高压并上消化道出血,止血成功率高,能使患者门静脉压力明显降低,且能在一定程度改善患者肝功能,降低术后再出血率。

