乳腺癌患者DCE-MRI各参数与MVD、VEGF的关系及其临床诊断价值
付 贝 沈夏平 马 超 赵 娜 王敏杰 生 晶
现阶段随着磁共振扫描技术以及临床检验技术的不断发展,乳腺疾病的检出率得以显著提高,其中动态增强磁共振成像(dynamic contrast-enhanced MRI,DCE-MRI)现已成为敏感度极高的临床检查手段,其可有效提供乳腺病变区形态学特征,提供图像清晰,还可有效通过图像后处理获取半定量或多个定量参数,在临床诊断及鉴别中起到十分重要的辅助作用[1]。有学者指出,肿瘤血管生成与肿瘤发生发展及转归状态密切相关[2]。而血管内皮生长因子(vascular endothelial growth factor,vEGF)及微血管密度(micro vessel density,MVD)是评估肿瘤血管状态的重要指标[3]。但目前乳腺癌患者DCE-MRI各参数与MVD、VEGF的关系仍缺乏相关报道,因而笔者对我院收治的乳腺癌患者进行分析,探讨DCE-MRI各参数与MVD、VEGF的关系及其临床诊断价值。
方 法
1. 一般资料
选取2016年3月至2017年3月间我院收治的112例乳腺疾病患者作为本组研究对象,将所有患者依照病理检查结果分为良性病变组及恶性病变组,良性病变组中共68例,年龄19~54(38.48±5.39)岁,共78个病灶,纤维腺瘤25例、增生类病变13例、导管上皮不典型增生8例、脂肪瘤5例、乳腺炎5例、乳腺囊肿3例、良性叶状肿瘤3例、导管内乳头状瘤3例、错构瘤3例;恶性病变组中共44例,年龄38~74(50.48±6.92)岁,共50个病灶,浸润性导管癌20例、浸润性小叶癌8例、髓样癌6例、浸润性微乳头状癌5例、导管内乳头状癌5例。
2.入组标准
参与本研究所有患者均符合如下标准:①患者均行手术切除病灶进行治疗;②常规病理学检查证实其诊断结果;③患者手术切除病灶均行免疫组化检查;④对本研究知情,并签署知情同意书。
3. 排除标准
若患者符合如下任一标准,则将其排除本研究:①患者并发其他恶性肿瘤的;②肝肾功能异常;③存妊娠或者哺乳需求女性;④并发严重高血压、糖尿病、心肺严重疾病及其他重要器官功能障碍。
4.方法
4.1 设备选择及对比剂使用:本组研究中使用美国GE HDX 3.0T高场强磁共振对患者进行检查,使用乳腺MR专用线圈。检查时患者取俯卧位,使双侧乳腺自然下垂且完全暴露,尽可能防止并且避免压迫皮肤。检查过程中患者以耳塞隔绝机器噪音以避免听觉受损。患者检查时使用钆喷酸葡胺注射液(北京北陆药业)做对比剂,剂量为0.l mmol/kg,注入速度为2ml/s,并以20 ml生理盐水冲管。扫描序列详见表1,
4.2 脂肪抑制及图像后处理:采用脂肪抑制序列进行脂肪抑制处理,并采用病灶三维重建法对病灶进行三维定位,可有效抑制脂肪并可准确的对病灶进行三维定位,提高乳腺病变诊断准确性及检出率。图像处理时选取感兴趣区(ROI),选择最大层面,尽可能避开出血、坏死、钙化或囊变区,使用GE 3D软件测定ADC值并绘制TIC曲线。选取最大层面的病灶边缘、强化显著部位及正常腺体,分别选取3个ROI,生成并绘制TIC曲线图。
4.3 图像分析及参数测定:本组研究中选用DWI、DCE-MRI、SWI扫描对病灶信号及形态特征、强化后边缘特征、病变内部特征、淋巴结肿大情况、强化程度等信息进行描述。而后利用软件测量ADC值,通过MIP图计算NTV,绘制TIC曲线行分型处理,并测算Slope、EER、Tpeak、SImax参数。TIC分型时可分为流出型、平台型、单向型,流出型:对比剂快进快出,中晚期信号强度降低明显;平台型:早期信号轻度增强,中晚期去强化变化程度低于10%;单向型:观察期内,呈持续上升状态。
参照乳腺影响报告和数据系统标准(MRI BIRADS)[4]对图像进行打分、描述,总分0~7分。打分规则为:形态规则0分、形态不规则1分,强化均匀0分、强化不均匀1分,边界清楚0分、边界不清1分,早期强化低于50% 0分、大于50% 1分,TIC曲线流出型、平台型、流出型分别计为0、1、2分,所有得分加和计为总分,若评分低于3分计为良性,4分计为疑似恶性、不低于5分计为恶性。
5. 病理分析
获取手术标本后最大层面取材,使用10%福尔马林及石蜡固定包埋切面,使用MaxVision试剂盒行免疫组化分析,所用抗体未MaxVision试剂盒、CD34抗体(MAB-0034)及VEGF抗体(MAB-0243)均购买自南京福麦斯生物科技有限公司。在对结果进行判定时,VEGF胞质呈棕黄色颗粒计为阳性细胞,阳性细胞数低于50%计为+,不低于50%计为++,无阳性细胞计为—。在光学显微镜下观察肿瘤中心及边缘区微血管密集区域,后在200倍视野下,选取5个视野并计算微血管数,后取均值,分别计算肿瘤中心区(cMVD)及边缘(mMVD)微血管密度。
6. 统计学方法
本组研究中使用SPSS 19.0存储并分析原始数据,使用均值±标准差表示计量资料,并行t检验分析组间数据差异,双侧α=0.05,采用方差分析分析组内差异,采用Spearman等级相关性分析后线性相关性分析两变量相关性,双侧α=0.05,P<0.05则认为差异存统计学意义。
结 果
1. 血管计数结果
本组研究中,使用NTV≥2条作为评判标准,良性病变组中共8处病灶,占10.26%,恶性病变组中共34处病灶,占68.00%。
2. TIC 分型
本组研究结果显示,恶性病变组患者病灶TIC为流出型及平台型,并无单相型,良性病变区为平台型及单相型,且无流出型TIC,详见表2。
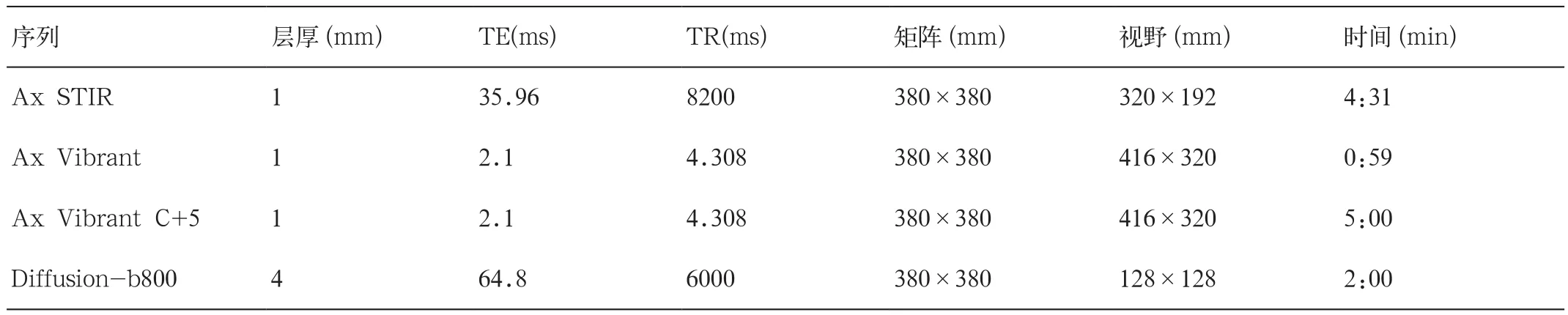
表1 扫描序列及参数表

表2 TIC分型结果
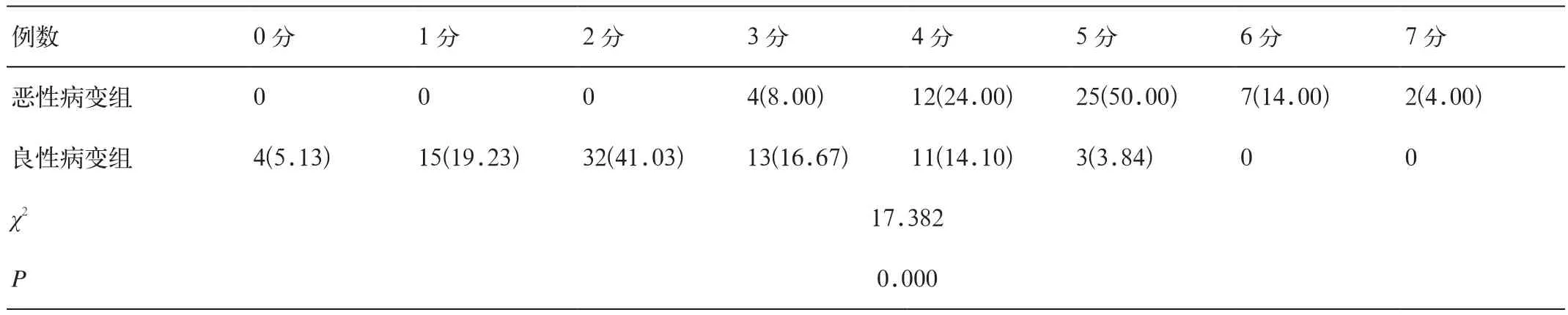
表3 BI-RADS评分结果
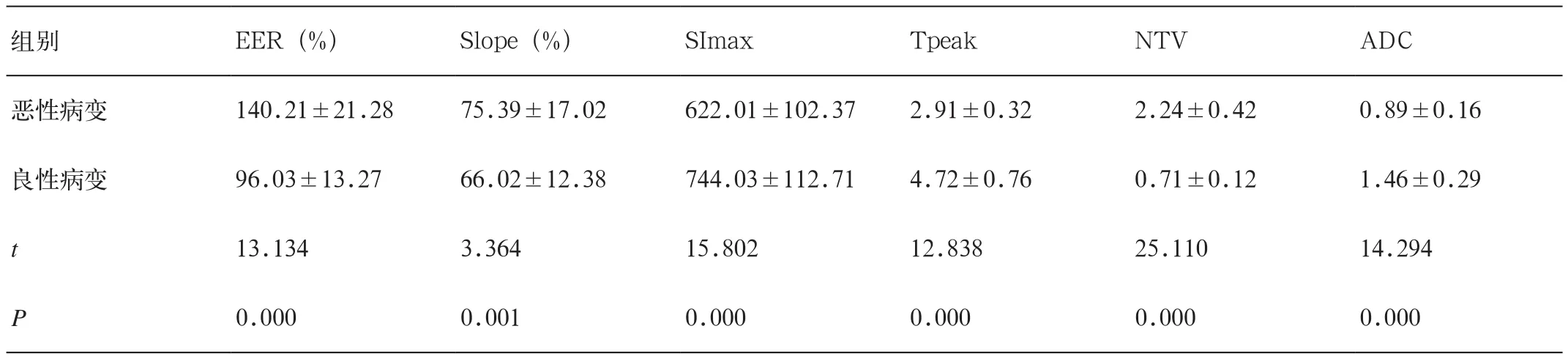
表4 DCE-MRI各参与及ADC值检测结果
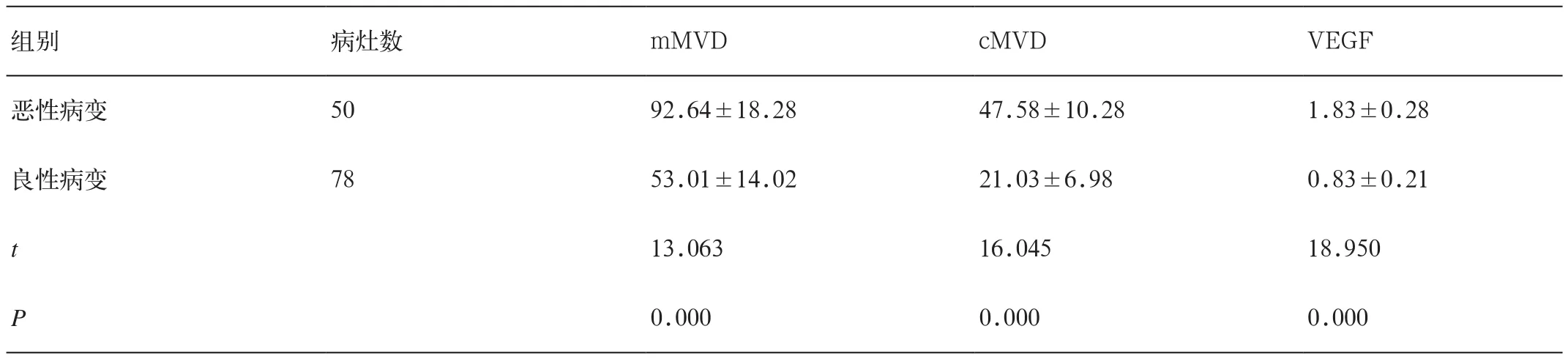
表5 MVD及VEGF统计结果
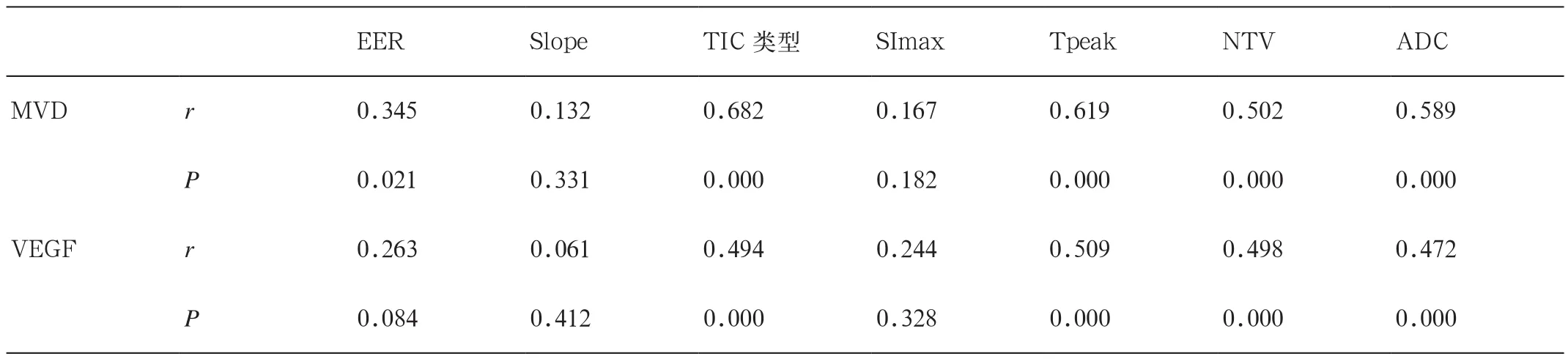
表6 DCE-MRI各参数与VEGF、MVD相关性
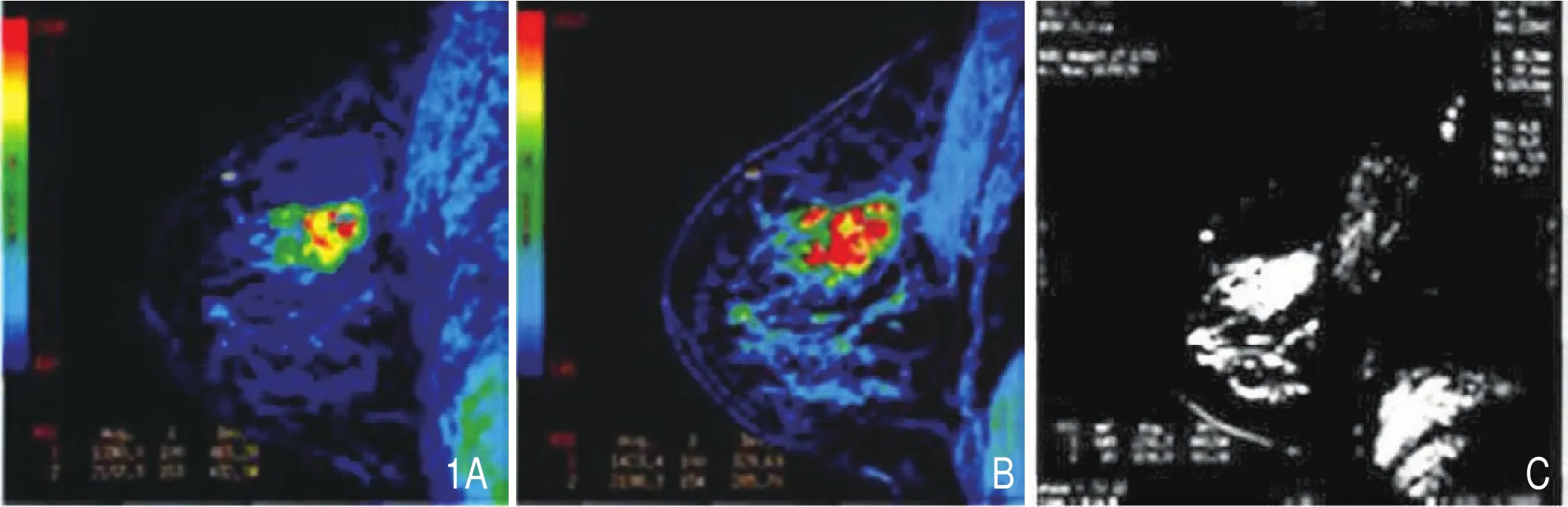
图1 典型案例图。A.MSI伪彩图;B.PEI伪彩图;C.病灶处。
3. BI-RADS评分结果
本组研究结果显示,恶性病变组及良性病变组患者BI-RADS评分差异存统计学意义(P<0.05),详见表3。
4. DCE-MRI各参与及ADC值检测结果
本组研究结果显示,恶性病变组患者EER、NTV、Slope显著高于良性病变组(P<0.05),且恶性病变组患者SImax、Tpeak及ADC显著低于良性病变组(P<0.05),详见表 4。
5.MVD及VEGF统计结果
本组研究结果显示,恶性病变组患者病灶组mMVD、cMVD及VEGF均显著高于良性病变组(P<0.05),详见表 5。
6. DCE-MRI各参数与VEGF、MVD相关性
本组研究结果显示,MVD与DCE-MRI的EER、TIC类、Tpeak、NTV及ADC值 显著 正 相关(P<0.05),VEGF与 DCE-MRI的 TIC 类 型、Tpeak、NTV及ADC值显著正相关(P<0.05),详见表6。
7.典型案例图
结果显示,本组典型患者为42岁女性,病灶为左乳外上象限肿物,患者MSI伪彩图及PEI伪彩图相应参数为 1390.0 及 1423.4,详见图 1。
讨 论
动态增强磁共振成像是现阶段临床中应用较广的结合血流动力学和形态学改变的检查方法,其中微血管密度增加、乳腺癌心室肿瘤血管密度增高是其应用基础[5]。通过使用对比剂干预后,联合减影技术及脂肪抑制技术可有效增强正常腺体与病变组织间信号对比,呈病变区暴露更为清晰,因而在现阶段的临床应用中,DCE-MRI是敏感度较高的检测方法[6]。
TIC曲线可有效评估并反映病灶区情况和血液灌注状况,可直接评估病变组织内对比剂分布情况,揭示血流动力学在病变组织中的改变状态[7]。一般情况下,在恶性病变组织中,对比剂存在明显的快进快出特性,其血供丰富、生长快,毛细血管通透性高,血管增生不良,且动静脉吻合导致病变区内对比剂快速流出,呈流出型曲线[8]。而良性病灶区,导管内乳头状瘤及纤维腺瘤血管丰富,呈平台型曲线,部分也可能出现流出型曲线[9]。本组研究结果显示,恶性病变区TIC为平台型及流出型,良性病变为平台型及单相型。结果表明,单相型TIC常提示病变区为良性病变,而流出型TIC可能为乳腺恶性病变,应予以重视,结合其他指标详细诊断,做出准确判断。
BI-RADS-MRI评分体系的建立及实施可有效提高乳腺活检肿块的阳性预测值,提供一个标准化、客观的标准,其主要基于DCE-MRI结果进行评分,将其分为≤3分、4分、≥5分三个级别[10]。本组研究结果显示,以BI-RADS-MRI≥4分作为乳腺癌的诊断标准,具有较高的临床应用价值。
一般情况下,恶性肿瘤血供丰富,生长速度快,血管多支密集或血管粗大供血充足[11]。可使得对比剂迅速达到高峰,与本组研究结果相似,良性病变组织NTV及EER明显低于恶性病变,Tpeak高于恶性病变组。分析认为,恶性肿瘤血供充足,但动静脉吻合且毛细血管增生不良,因而对比剂无法有效持续充盈,快速开始廓清,导致恶性病变组最大强化率SImax小于良性病变组织区。大量研究结果显示,乳腺病变组织细胞密度与ADC值相关性较高。本组研究结果显示,恶性病变组DWI图像呈高信号,且ADC值明显高于良性病变组。分析认为,肿瘤细胞密度较高、繁殖旺盛、生长活跃、细胞外容积减少。此外,大分子物质对水分子吸附及细胞生物膜限制作用增强,导致水分子扩散不足,降低ADC水平,而良性病变区细胞密度较低,导致ADC增高[12]。
VEGF主要表现为增加血管通透性和刺激内皮细胞生长,有学者指出,VEGF的高表达可能是MRI强化的基础之一[13]。本组研究结果显示,乳腺病变组织VEGF表达与MIP、Tpeak及TIC类型存显著正相关关系,即VEGF表达量越高,强化后快进快出流出型曲线更易出现。其中VEGF与Tpeak关系密切,VEGF高表达病灶其血管通透性增强,且血流灌注速度快,故峰值时间短,于前人研究结果相似[14]。有学者研究结果显示,MVD与MRI动态强化特征明显相关[15]。本组研究结果显示,MCD与MIP、Tpeak及TIC曲线类型密切相关,结果表明,病变强化越早、越快、减影后血管越多,病变组织区边缘微血管丰富。MVD与TIC类型关系密切,MVD增高,TIC逐渐过渡至平台型及流出型,结果表明血管生长程度与强化方式有关,可依照病变区TIC类型及动态强化参数,评估乳腺病变区微血管生成。
综上所述,MVD、VEGF与DCE-MRI的NTV、TIC类型、ADC及Tpeak存一定相关关系,上述参数可反映恶性、良性病变的血管差异,其可评估乳腺病变的生物学性质及预后治疗,影响较小,且微循环灌注对ADC值影响较小,但水分子扩散对其影响较大。

