鼻咽部淋巴瘤与鼻咽癌的MR表现及误诊分析
朱光斌 邓 义 杜国新 罗锦文 欧阳中敏
发生于鼻咽中线部位的淋巴瘤 (nasopharyngeal lymphoma,NPL) 具有独特的病理和临床特征[1],部分病例相当于旧称的“中线致死性肉芽肿”,其发病机制EB病毒感染关系密切,发病区域与鼻咽癌(nasopharyngeal carcinoma,NPC)有较高的一致性,两种肿瘤临床表现缺乏特异性[1-2],且在治疗方案上存在较大差异,使得NPL与NPC的影像鉴别诊断具有较高的临床指导意义。本文收集我院2013年至2017年间经病理证实的7例鼻咽部淋巴瘤和12例鼻咽癌病例, 回顾性分析其影像学特征,提高对其诊断及鉴别诊断的价值。
方 法
1.一般资料
搜集本院 2004年12月至2017年12月期间19例经手术病理或病理活检证实的 NPL和NPC病例,男11例,女8例,年龄31~ 57岁(中位年龄43岁),所有病例均有不同程度鼻塞、头痛、发热、耳闷耳鸣或听力下降、咽痛、涕中带血及颈部淋巴结肿大临床表现;因为鼻咽癌又称“广东癌”,患病人数极多,选择的12例NPC患者均有颈部淋巴结转移的病例。其中NPL组5例,其中3例患者被误诊为鼻咽癌,经过病理活检确诊为淋巴瘤;鼻咽癌组12例,所有患者均经鼻腔镜活检获得病理学和免疫组化证实。
2. 仪器与方法
MRI扫描采用德国Siemens Somatom Vision Plus1.5 T超导型扫描仪。常规扫描用SE、FSE序列;全部病例均行T1WI、T2WI平扫及钆喷替酸葡甲胺(Gd-DTPA) 增强扫描,按0.1mmol/kg体重经肘静脉团注,进行横断位、矢状位、冠状位T1WI增强扫描。
结 果
1. 病灶位置特点及形态
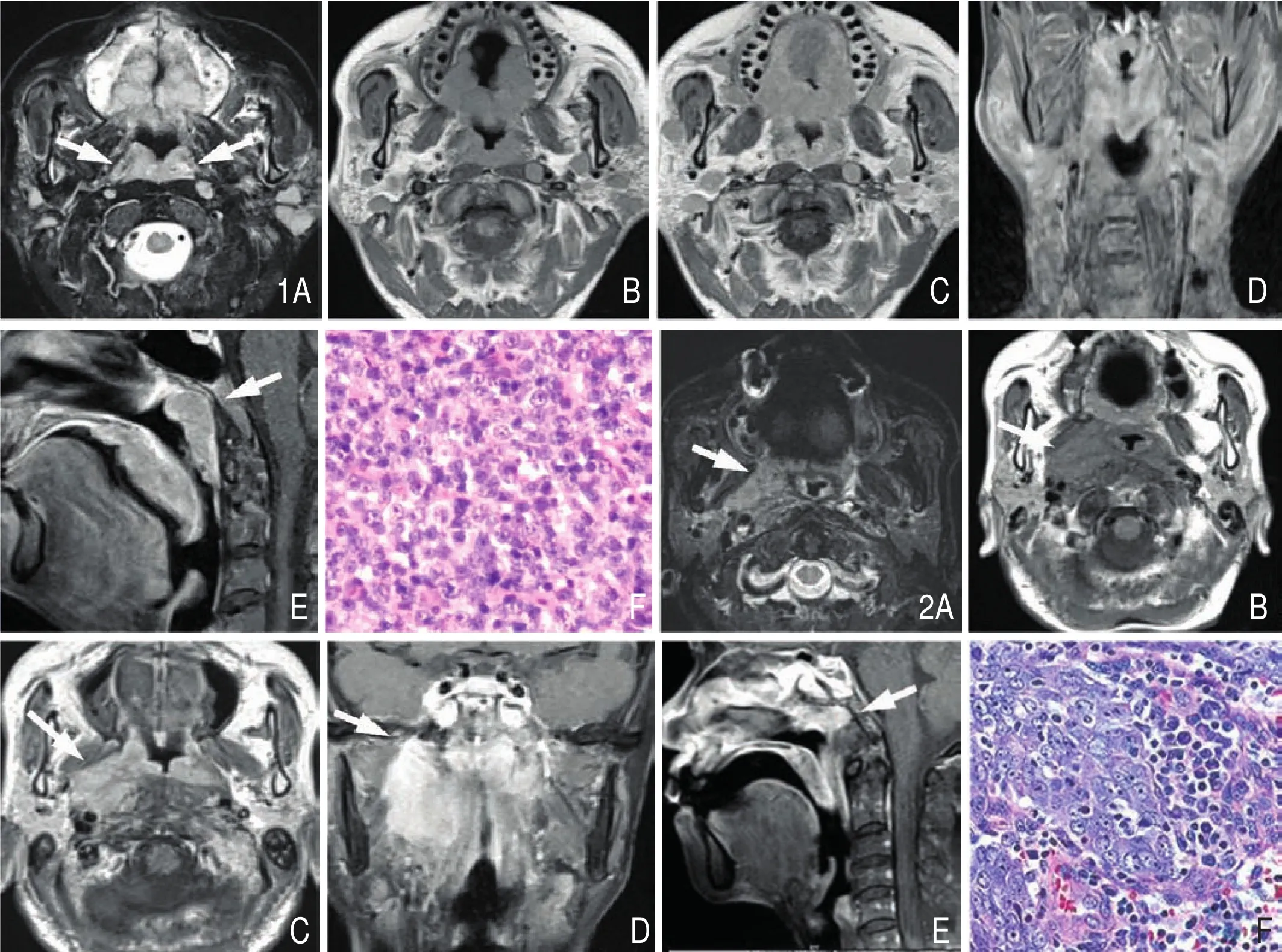
图1 男,43岁,鼻塞、流涕,涕中带血,EB病毒阳性,外院诊断为鼻咽癌收入院。A.鼻咽顶后壁、侧壁及软腭弥漫性黏膜增厚,T2WI脂肪抑制像呈均匀稍高信号影。B.T1WI呈均匀等信号影,信号稍高于同层面胸锁乳突肌信号。C.钆喷替酸葡甲胺 ( Gd-DTPA ) 增强扫描见前述病灶及鼻咽Waldeyer环弥漫性轻中度强化。D.冠状位见双侧咽旁、颈动脉鞘多发肿大淋巴结,与胸锁乳突肌界限不清。E.矢状位扫描图像可见鼻咽顶后壁、软腭黏膜增厚,弥漫性强化,相邻斜坡、鞍区及蝶窦未见骨质破坏 。F.经鼻咽镜活检镜下见淋巴细胞体积大、胞质丰富,核圆形或卵圆形,核仁明显,偶有核分裂象(HE ×400),结合免疫组化确诊为弥漫大B细胞淋巴瘤。图2 男,45岁,鼻塞、涕中带血,EB病毒阳性入院。A.鼻咽顶后壁黏膜增厚,双侧咽隐窝受累以右侧为明显, T2WI脂肪抑制像呈均匀稍高信号影。B.T1WI呈均匀等信号影。C.增强扫描鼻咽顶后壁、侧壁中度强化。D.冠状位可见双侧咽旁、颈部多发肿大淋巴结。E.矢状位增强扫描图像可见相邻斜坡、鞍区、蝶窦、额窦明显骨质破坏。F.经活检病理确诊为鼻咽低分化鳞癌(HE ×400)。
纳入研究的19例患者均表现为鼻咽部粘膜增厚,双侧颈部多发淋巴结肿大;7例NPL中,病灶呈双侧对称侵犯或位置居中者6例(6/7, 85.71%); 形态上病灶较为表浅且呈弥漫性累及鼻咽腔韦氏环,口咽、扁桃体2个以上部位者5例(5/7, 71.43%);邻近骨质受侵者1例(1/7,14.29%)。12例鼻咽癌病例中有10例表现为偏侧侵犯 (10/12,83.33%),其中7例(7/12,)出现侵犯蝶窦者,斜坡、颅底骨质破坏。口咽部、鼻腔、副鼻窦及翼腭窝四个部位中至少两个部位同时受累者。
2. 病变MR信号特点
7例NPL组6例病灶信号均匀,MRI上均表现为长T1、长T2 信号,仅发生明显部分坏死者1例,T2WI脂肪抑制像呈混杂稍高信号影;增强扫描呈均匀轻、中度强化,少数(n=2) 明显强化,中央坏死而不均匀环形强化者1例;病灶呈双侧对称侵犯或位置居中者6例,呈非对称性生长者1例。NPC组12例信号与NPL相似,增强扫描多数(n=6)呈中度或明显强化(图2),强化程度较NPL明显,坏死区域呈不均匀强化或环形强化。
3. 临近骨质破坏
7例NPL中,除3例与周围腭帆张肌、腭帆提肌等界限欠清以外,病灶大都与周围软组织、骨质境界清楚,仅1例(1/7,14.29%)可见颅底骨质破坏征象,表现为骨质吸收、变薄。12例NPC则有10例(10/12,83.33%)侵犯邻近组织,有7例(7/12,58.33%)出现侵犯蝶窦,发生斜坡、颅底骨质破坏。
讨 论
1. 鼻咽淋巴瘤临床与病理特点
鼻咽部淋巴瘤可以是原发淋巴瘤, 也可以是全身淋巴瘤的一部分, 病理上多为非霍奇金淋巴瘤 (NHL),以B细胞淋巴瘤为主[1,3],且表达 CD20的阳性率显著高于鼻腔,也可以有黏膜相关性淋巴瘤(MALT) 。鼻咽部位于鼻后孔的后方,软腭以上,上达颅底,下续口咽; Waldeyer 环为非霍奇金淋巴瘤 (NHL) 易侵犯的结外部位之一[4];鼻咽部淋巴瘤发病率仅结外组织淋巴瘤3%~8%,以此可见鼻咽部淋巴瘤占恶性肿瘤比例较低[5]。鼻咽部淋巴瘤是Waldeyer环淋巴瘤的一种 ,发病率仅次于腭扁桃体淋巴瘤。有时单凭活检病理诊断尚不足以鉴别 ,特别是弥漫性大无裂细胞型淋巴瘤往往与鼻咽低分化鳞癌的淋巴上皮型难以鉴别, 需要免疫组织化学鉴别诊断[6],淋巴瘤可表达CD20, 而鳞癌可表现为 CK阳性。有报道鼻咽镜活检诊断为鼻咽癌的病例经影像、病理专家会诊后建议行免疫组织化学检查,最后纠正诊断为淋巴瘤。
鼻咽部淋巴瘤以弥散型大 B细胞淋巴瘤居多,NK/T 细胞淋巴瘤所占比例则相对较高;其发病机制EB病毒感染关系密切, 发病区域与鼻咽癌有较高的一致性,临床表现缺乏特异性,CT扫描的影像特征相似,常容易误诊为鼻咽癌[7],而在临床上这两种疾病的诊治方案大相径同,后者的局部放疗如被运用在前者之上,只会放任淋巴瘤的转移,对患者的顺利诊治造成了极大的威胁[8]。非霍奇金淋巴瘤(non-Hodgkin lymphoma,NHL),口腔上壁、舌头根部腺样体的淋巴瘤几乎都为弥漫性大B细胞类型[2,9],本文中1例口腔上壁、舌头根部腺样体被浸润,大多由韦氏环向上衍生导致,这些病理特征影像检查无法鉴别。
临床症状多以鼻塞、流涕、听力下降、咽痛、头痛、颈部淋巴结肿大等为主,与 NPC 颇为相似。NPC为鼻咽部最常见的恶性肿瘤,其发生与基因突变 (如HLA-A2,HLA-BS-in-2) 及EB 病毒高度相关[10]。临床表现主要为颈部淋巴结肿大、鼻出血、头痛、颅神经麻痹等, 但大都缺乏特异性。就本组病例而言,最为普遍的症状为鼻塞、流涕和发热,鼻出血者仅3例。单纯放疗对于局限性肿块的控制效果理想,但放疗手段难以控制其转移,多数发生于Waldeyer环的NHL患者死于远处转移[11]。
2. 鼻咽部淋巴瘤的影像学特点
NPL多表现为累及鼻咽腔的对称性、浅表平面性软组织肿块,病变呈“平铺式”生长[12],倾向于向周围横向蔓延而非纵向浸润深层软组织及骨质,而包括 NPC 在内的鼻咽部其他肿瘤则多具有非对称性生长的特点;因此NPL骨质侵蚀破坏者更为少见;增强扫描多呈较为均匀的轻、中度强化,咽隐窝受累程度较轻,以推压、变浅为主要表现,窝内可见“气泡影”,口咽部、鼻腔、副鼻窦等部位早期即可同时受累;本研究中4例淋巴瘤为弥漫型和双侧对称型生长,King等[8]人的文献中数据表明占有71%的鼻咽NHL涉及到鼻咽部的多个壁面,以此可以推断出韦氏环被病灶浸润多个壁面时,可推断淋巴瘤。
磁共振平扫中大部分NPL患者病变图像病灶在T1W1中表现为致密实性,信号分布规律均匀,极少部分表现为高信号低信号混杂,无显著的坏死情况等或者较低信号;T2W1中表现为稍高信号,病变位置范围较大,因病变浸润周围组织导致边界不清晰。本病例中7例NPL均表现为均匀致密的等或稍低信号影;增强扫描之后呈现为轻中度均匀强化,较少出现坏死部位;侵犯邻近的组织和脑颅部临近的骨头几率极低甚至几乎不存在;如果鼻咽部肿块相邻骨质破坏征象,要考虑到鼻咽癌的可能[4,10]。
3.误诊分析与鉴别诊断
发生于鼻咽部的淋巴瘤(NHL)是常见的结外淋巴瘤, 占Waldeyer环NHL的22.7%, 由于症状多样、病变局限和隐蔽, 常被疏忽而误诊为咽炎、腺样体增生、扁桃体炎、淋巴结炎以及鼻咽癌。特别是误诊为鼻咽癌,使病人错过了正确的治疗方案和最佳治疗时机,有必要对误诊的原因进行分析。鼻咽非霍奇金淋巴瘤误诊存在以下因素:①发病机制EB病毒感染关系密切, 发病区域与鼻咽癌有较高的一致性;②两种肿瘤临床症状缺乏特异性,多出现鼻塞、流涕、听力下降、咽痛、头痛,颈部淋巴结肿大多见;③影像学方面均表现为鼻咽部肿块,CT呈软组织密度影,MRI呈等T1等T2软组织信号影,DWI呈高信号,虽然国内有不少学者[12]将其量化以鉴别NPL和NPC,但作为影像科医师依然很难辨别两者差异。有报道[13]病理诊断为鼻咽癌, 经放疗后很快复发, 后经过进一步免疫组化和专家会诊后修正诊断为NHL,按NHL拟予化疗至今存活;即使是最有经验的病理科医师, 有时也会出现偏离和错误。
临床上鼻咽部淋巴瘤常常容易误诊为鼻咽癌,而两种疾病的诊治方案大相径同,后者的局部放疗如被运用在前者之上,只会放任淋巴瘤的转移。NPL与NPC的影像鉴别就非常重要:①NPL多表现为累及鼻咽腔的对称性软组织肿块扩散蔓延生长,常累及Waldeyer淋巴环,而NPC肿块相对较为局限,具有非对称性生长的特点;②NPL咽隐窝受累者不及NPC常见,少有广泛累及口咽及鼻腔者,NPC易发生深层组织浸润,大部分病例可见咽隐窝消失;③NPL病变图像表现为致密实性,分布均匀一致,强化规律,无显著的坏死情况,而NPC坏死更为常见;④NPL淋巴结转移向下蔓延至口咽部扁桃体,NPC颈部淋巴结转移的发生率较NPL高,常发生淋巴结内部坏死、包膜外侵犯、直径>2.5cm等征象在NPC患者中不在少数,但相对少见于NPHNL 患者;⑤NPC常发生向上侵犯颅底,发生蝶窦、鞍区及斜坡骨质破坏,而NPL 多表现为借助自然孔道蔓延进入副鼻窦,少有骨质破坏;⑥NPL和NPC还应与鼻咽部的血管纤维瘤、脊索瘤、恶性黑色素瘤、嗅神经母细胞瘤等肿瘤相鉴别。
总之,鼻咽淋巴瘤在MRI的扫描图像中具有显著的特征性。病灶信号强化规律均匀,淋巴结受累,坏死概率极低,累及Waldeyer淋巴环,没有邻近骨质破坏均是鼻咽部淋巴瘤影像诊断的主要特点,治疗前准确的鉴别诊断有利于降低误诊率[13],为患者制订更贴合病情的治疗方案,对临床治疗有重要价值。

