纳布啡对剖宫产孕妇术后镇痛效果及安全性观察
王光明 王迎斌
(1甘肃省静宁县人民医院麻醉科 静宁743400;2兰州大学第二医院 甘肃兰州730030)
随着医疗技术的发展成熟,剖宫产手术安全性已大幅度提高,为胎位不正、产道狭窄、产程迟滞孕妇带来了福音。据相关调查数据显示[1],我国平均剖宫产率已达50%,位居世界第一。剖宫产术后疼痛是临床常见症状,可引起孕妇免疫系统应激反应,延长切口愈合时间,亦能够导致孕妇情绪改变,增加产后抑郁风险。因此,选择恰当镇痛方式和镇痛药物是剖宫产术后镇痛的关键。盐酸纳布啡是一种麻醉性镇痛药物,疗效与吗啡相当,但安全性更高,常用于缓解各类疾病引起的疼痛。但目前临床鲜有盐酸纳布啡用于剖宫产孕妇术后镇痛的报道。对此,本研究旨在探讨纳布啡对剖宫产孕妇术后镇痛效果及安全性,为临床选择提供依据。现报道如下:
1 资料与方法
1.1 一般资料 选取2016年3月~2017年9月在我院行剖宫产的孕妇90例,依据术后镇痛方式不同分为对照组和观察组各45例。观察组年龄16~33岁,平均年龄(25.71±5.63)岁;美国麻醉医师协会(ASA)分级:Ⅰ级23例,Ⅱ级22例;体质量指数16.8~33.7 kg/m2,平均体质量指数(25.21±6.38)kg/m2。对照组年龄19~31岁,平均年龄(26.29±6.27)岁;ASA分级:Ⅰ级25例,Ⅱ级20例;体质量指数17.3~34.1 kg/m2,平均体质量指数(27.21±6.32)kg/m2。两组一般资料比较,差异无统计学意义,P>0.05,具有可比性。
1.2 纳入与排除标准 纳入标准:(1)均为初产妇,且临床资料齐全;(2)均为ASA分级Ⅰ~Ⅱ级;(3)患者及家属自愿签署知情同意书。排除标准:(1)术前48 h使用过与本研究相关药物;(2)对本研究所用药物过敏或有禁忌证;(3)合并严重心、肝、肾等重要脏器病变;(4)术中失血过多,需进入重症监护室观察。
1.3 麻醉方法 两组孕妇均于腰-硬联合麻醉下行剖宫产术,自L3~L4穿刺点位作硬模外穿刺,见脑脊液回流后给药,将浓度为0.5%的布比卡因(国药准字H20056442)2 ml缓慢注入蛛网膜下腔,硬膜外置管备用。观察组术后采取纳布啡复合罗哌卡因镇痛:盐酸纳布啡注射液(国药准字H20130127)60 mg,甲磺酸罗哌卡因注射液(国药准字H20113445)2 ml;对照组术后采取舒芬太尼复合罗哌卡因镇痛:枸橼酸舒芬太尼注射液(国药准字H20054172)0.1 mg,甲磺酸罗哌卡因注射液2 ml。两组均用0.9%氯化钠注射液配置成100 ml,静脉自控镇痛(PCIA)剂量2 ml/次,背景剂量2 ml/h,锁定时间10 min。
1.4 观察指标 (1)采用视觉模拟法(VAS)评分法评价两组术后6、12、24 h疼痛程度,分值范围0~10分,0分为无痛;1~3分为轻度疼痛;4~6分为中度疼痛;7~10分为重度疼痛。(2)采用Ramsay镇静评分法两组术后6、12、24 h镇静情况。Ramsay镇静评分标准:6分为深睡,呼唤不醒;5分为入睡,呼叫反应迟钝;4分为浅眠,可唤醒;3分为嗜睡,可敏捷执行指令;2分为清醒,安静配合;1分为躁动难安。1~2分是镇静不全,2~4分是镇静满意,5~6分是镇静过度。(3)比较两组术后6、12、24 h超敏C-反应蛋白(hs-CRP)、血浆皮质醇(COGT)、肿瘤坏死因子 -α(TNF-α)等应激激素水平。(4)比较两组术后24 h头痛、呕吐、呼吸抑制、皮肤瘙痒等不良反应发生情况。
1.5 统计学方法 数据处理采用SPSS21.0统计学软件,计量资料以(±s)表示,采用t检验,计数资料用率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组VAS评分比较 观察组术后6、12、24 h的VAS评分均明显低于对照组(P<0.05)。见表1。
表1 两组VAS评分比较(分,±s)
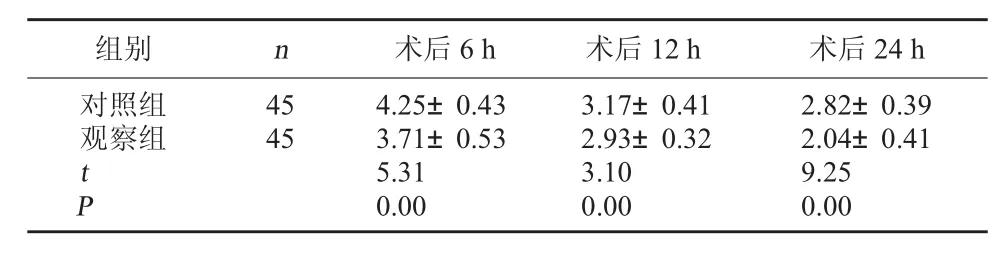
表1 两组VAS评分比较(分,±s)
组别 n 术后6 h 术后12 h 术后24 h对照组观察组45 45 tP 4.25±0.43 3.71±0.53 5.31 0.00 3.17±0.41 2.93±0.32 3.10 0.00 2.82±0.39 2.04±0.41 9.25 0.00
2.2 两组Ramsay镇静评分比较 两组术后6、12、24 h Ramsay镇静评分均提示镇静满意,组间差异无统计学意义(P>0.05)。见表2。
表2 两组Ramsay镇静评分比较(分,±s)
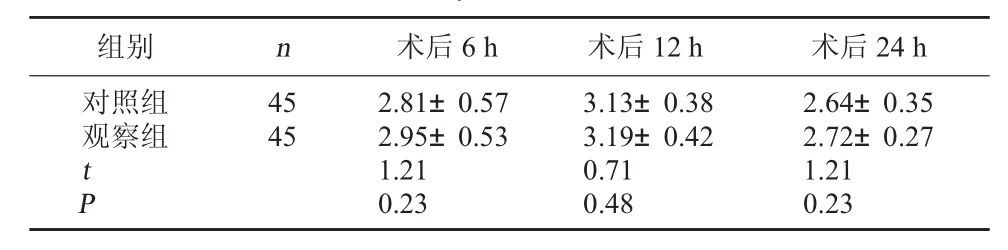
表2 两组Ramsay镇静评分比较(分,±s)
组别 n 术后6 h 术后12 h 术后24 h对照组观察组45 45 tP 2.81±0.57 2.95±0.53 1.21 0.23 3.13±0.38 3.19±0.42 0.71 0.48 2.64±0.35 2.72±0.27 1.21 0.23
2.3 两组应激激素水平比较 术后6、12、24 h,两组应激激素水平均呈持续升高趋势。但术后6、12 h两组hs-CRP、COGT、TNF-α水平比较无显著性差异(P>0.05);术后24 h,观察组hs-CRP、COGT、TNF-α水平显著低于对照组(P<0.05)。见表3。
表3 两组应激激素水平比较(±s)

表3 两组应激激素水平比较(±s)
注:与对照组同时段比较,*P<0.05。
组别 n 时间 hs-CRP(mg/L) COGT(ng/ml) TNF-α(ng/L)观察组45对照组45术后6 h术后12 h术后24 h术后6 h术后12 h术后24 h 10.31±3.42 14.22±4.65 16.62±5.15*10.45±3.48 14.28±4.54 19.83±6.10 172.53±10.54 190.62±14.15 210.65±19.25*170.56±11.72 193.26±22.38 240.26±25.41 9.67±3.29 12.08±3.26 14.29±4.12*9.72±3.54 12.31±3.56 17.53±4.41
2.4 两组不良反应发生率比较 术后24 h,观察组出现头痛1例,呕吐2例,皮肤瘙痒3例,未出现呼吸抑制,不良反应发生率为13.33%(6/45);对照组出现头痛3例,呕吐3例,呼吸抑制3例,皮肤瘙痒6例,不良反应发生率为33.33%(15/45)。观察组不良反应发生率显著低于对照组(P<0.05)。
3 讨论
近年来,随着我国剖宫产率逐年增长,术后疼痛已成为人们关注的焦点和热点。剖宫产术后疼痛主要有两个来源,一为手术切口痛,是由创口引起外周和内脏伤害性感受器敏化,导致其阈值降低,超阈值反应性增强,组织损伤而引起疼痛;另一来源为子宫收缩所致宫缩痛,为减少产后出血和促进子宫复旧,术后常应用大剂量缩宫素,同时子宫收缩可压迫神经末梢,引起局部组织缺血缺氧,产生白三烯、乳酸、前列腺素、缓激肽、5-羟色胺等疼痛介质,从而引起疼痛[2]。术后疼痛峰值在24 h内,可引起孕妇焦虑不安、烦躁等,严重影响正常睡眠和休息,延迟创口愈合,不利于孕妇术后恢复。故采取有效镇痛措施缓解术后疼痛对孕妇早日恢复身体机能,回归正常生活具有重要意义。
PCIA镇痛是临床常见术后镇痛方式[3]。与PCEA模式相比,PCIA镇痛具有操作简单、给药灵活、痛苦小、并发症少的特点,常选用阿片类药物联合局麻药进行镇痛。舒芬太尼属阿片类镇痛药物,具有高亲脂性和长效性,主要作用于μ阿片受体,以此来达到镇痛效果,但常并发头痛、呕吐、呼吸抑制、皮肤瘙痒等不良反应[4]。罗哌卡因是长效酰胺类局麻药,具有麻醉和镇痛双重效应,主要通过阻断钠离子流入神经纤维细胞膜内,引起沿神经纤维传导的冲动产生可逆性阻滞,但该药单用效果不佳,需与其他药物联用[5]。纳布啡是一种新型阿片受体激动-拮抗剂,对σ受体无活性,μ受体部分拮抗,κ受体完全激动,由于激活σ受体可产生烦躁不安、心慌等不良反应,激活κ受体可发挥镇静、镇痛作用,故纳布啡与μ受体激动剂联用可降低不良反应,取得极佳镇痛效果,应用前景广阔[6]。
本研究结果显示,观察组术后6、12、24 h的VAS评分均明显低于对照组(P<0.05)。证实纳布啡用于术后镇痛可显著降低疼痛程度,这与其对κ受体完全激动,而κ受体激活是内脏痛调节的重要一环有关。两组术后6、12、24 h的Ramsay镇静评分均提示镇静满意,组间差异无统计学意义(P>0.05);术后 24 h,观察组 hs-CRP、COGT、TNF-α 水平显著低于对照组(P<0.05);观察组不良反应发生率显著低于对照组(P<0.05)。说明纳布啡和舒芬太尼具有相似镇静效果,但纳布啡有利于减轻术后应激反应,且安全性更高。综上所述,纳布啡对剖宫产孕妇术后PCIA镇痛具有极佳效果,不良反应低,值得临床推广。

