内镜联合腹腔镜治疗胆总管并胆囊结石疗效观察
陈飞 贺露露 王闪 张雪民
(1河南省新乡市传染病医院 新乡453000;2河南省新乡市中心医院 新乡453000;3河南省新乡市第一人民医院 新乡453099)
胆总管结石为临床常见胆道疾病,患者多合并胆囊结石,伴有不同程度胆绞痛、胆区钝痛等,对其日常工作及生活影响极大。外科手术为胆总管结石并胆囊结石重要治疗措施,其中传统开腹术式可取得良好结石清除效果,但创伤较大,术后机体功能康复用时较长,导致临床应用存在局限性[1]。随腔镜技术发展完善,腹腔镜胆囊切除术(LC)被引入胆石症外科治疗,虽具有创伤小、安全性高等优势,但针对胆总管结石并胆囊结石,其仍存在术后结石残留等弊端[2]。内窥镜逆行胰胆管造影(ERCP)为临床常用消化内镜诊疗技术,可有效明确狭窄处及深处结石,结合LC有利于提高结石清除率[3]。本研究旨在探讨ERCP联合LC治疗胆总管结石并胆囊结石的效果。现报道如下:
1 资料与方法
1.1 一般资料 选取新乡市传染病医院和新乡市第一人民医院2014年1月~2017年12月收治的胆总管结石并胆囊结石患者68例,按随机数字表法分为研究组与对照组各34例。对照组男19例,女15例;年龄 44~63岁,平均年龄(53.41±3.69)岁;结石数目1~4个,平均结石数目(2.49±0.41)个。研究组男16例,女18例;年龄46~66岁,平均年龄(52.97±3.81)岁;结石数目 1~4个,平均结石数目(2.52±0.39)个。两组一般资料比较,差异无统计学意义,P>0.05,具有可比性。本研究经两个医院医学伦理委员会审批通过。
1.2 入组标准
1.2.1 纳入标准 (1)经B超等影像学检查确诊;(2)具备手术指征;(3)签署知情同意书。
1.2.2 排除标准 (1)合并其他胆道疾病者;(2)肾肝功能重度障碍者;(3)合并血液系统重度病变者;(4)合并恶性肿瘤者;(5)合并全身性感染性疾病者。
1.3 手术方法
1.3.1 对照组 采取腹腔镜胆总管探查术+LC治疗。全身麻醉,取平卧位,四孔法建立CO2气腹,脐下弧形切口,穿刺、置入腹腔镜,探查腹腔,右腋前线、右锁骨中线及剑突下建立操作孔,显露第一肝门及胆囊,经超声检查胆囊病变,周边组织游离,阻断胆囊动脉、胆囊管,抽吸胆汁,切除胆囊。经腹腔镜辅助穿刺胆总管,微型剪切开第一段胆总管前壁,参照胆总管直径与结石直径明确切口长度(一般约0.5~2 cm),将上下两端的结石轻轻挤向切口处,取出结石,或经剑突下10 mm穿刺套管将纤维胆道镜送入胆总管内,探查肝内、外胆道,取出二级肝支管结石及胆总管结石。生理盐水清洗胆道,常规放置引流管,术后2~3 d撤除。术后常规给予抗感染处理。
1.3.2 研究组 采取ERCP+LC治疗。全身麻醉,取俯卧位,将十二指肠镜插至十二指肠降段,找到十二指肠乳头,导丝导引经十二直肠乳头实施ERCP造影,确定胆管中结石体积、数目、位置等,针对直径较小结石,可剖开乳头用取石篮网将其取出,针对直径较大结石,可碎石后篮网取出,明确无结石残留后放置引流管。术后3~7 d实施LC,全身麻醉,取平卧位,脐下缘弧形作1 cm切口,建立人工气腹,压力值维持于10~15 mm Hg,腹部脂肪经电凝钩分离,胆囊三角结构朝右上方牵拉,三角前后浆膜经电钩解剖处理,胆囊动脉与胆囊管显露,完全切除胆囊,常规放置引流管。术后常规给予抗感染处理。
1.4 观察指标 (1)记录两组围术期相关指标情况,包括手术时长、术中失血量、腹腔引流时间、肠鸣音恢复时间、肛门开始排气时间、住院时长、结石清除率。(2)统计两组并发症发生率。
1.5 统计学方法 数据处理采用SPSS25.0统计学软件,计量资料以(±s)表示,采用t检验,计数资料用率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组围术期相关指标情况比较 研究组术中失血量、手术时长、腹腔引流时间、肠鸣音恢复时间、肛门开始排气时间、住院时长均明显低于对照组(P<0.05);两组结石清除率比较,差异无统计学意义(P>0.05)。见表1。
表1 两组围术期相关指标情况比较(±s)
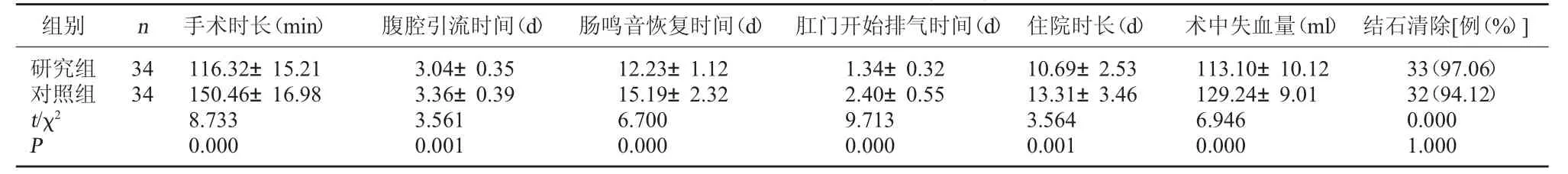
表1 两组围术期相关指标情况比较(±s)
组别 n 手术时长(min) 腹腔引流时间(d) 肠鸣音恢复时间(d) 肛门开始排气时间(d) 住院时长(d) 术中失血量(ml) 结石清除[例(%)]研究组对照组t/χ2 P 34 34 116.32±15.21 150.46±16.98 8.733 0.000 3.04±0.35 3.36±0.39 3.561 0.001 12.23±1.12 15.19±2.32 6.700 0.000 1.34±0.32 2.40±0.55 9.713 0.000 10.69±2.53 13.31±3.46 3.564 0.001 113.10±10.12 129.24±9.01 6.946 0.000 33(97.06)32(94.12)0.000 1.000
2.2 两组并发症发生情况比较 研究组并发症发生率明显低于对照组(P<0.05)。见表2。
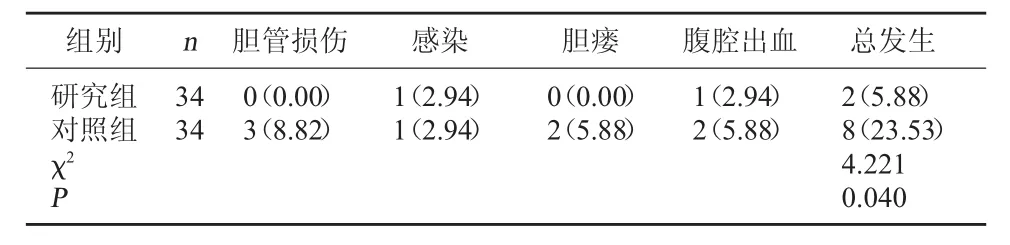
表2 两组并发症发生情况比较[例(%)]
3 讨论
胆总管结石合并胆囊结石若未得到及时有效干预,可能会引发胰腺疾病、肝硬化、胆道炎症、黄疸等,严重者甚至发生胆道恶性肿瘤,且该疾病好发于中老年群体,多合并诸多基础疾病,机体耐受性较差,故疾病发生后应及时予以有效治疗[4~5]。
既往临床多采取胆总管切开取石术、开腹胆囊切除术、T管引流术等治疗胆总管结石合并胆囊结石,效果确切,但创伤较大,术后机体功能康复缓慢,且需留置T管数周,撤管时胆瘘等发生风险较高,易造成胆道变形、结石再生等[6]。LC的普及应用实现了胆总管结石合并胆囊结石的微创治疗,有助于减少手术创伤及术中失血量,利于促使术后机体功能及早恢复。但既往LC多联合腹腔镜胆总管探查术治疗,要求最大程度将胆道镜探入胆总管与胆囊,于直视下评估结石位置、数目与体积,若胆管较狭窄则会造成探查镜头难以深入,进而对结石清除率产生不利影响[7]。同时,腹腔镜胆总管探查术需实施T管引流,具有侵袭性,易损伤胆管,增加并发症发生风险,减缓术后康复进程。而ERCP主要是将十二指肠镜插至十二指肠降部实施造影,经显影直观判断胰胆管病变情况,包括结石形态、体积和位置等,利于术者有效清除结石,且术后无需放置T管,利于术后康复。何锋[8]研究显示,胆总管结石并胆囊结石患者经ERCP及LC治疗后结石残余率仅为1.45%,且具有重复性好等优势。
本研究结果显示,研究组术中失血量、手术时长、腹腔引流时间、肠鸣音恢复时间、肛门开始排气时间、住院时长以及并发症发生率均明显低于对照组(P<0.05);两组结石清除率比较,差异无统计学意义(P>0.05)。说明采取ERCP联合LC治疗胆总管结石合并胆囊结石,可取得良好结石清除效果,且能减少手术创伤,术后机体功能康复较快,并发症发生风险低,安全有效。分析其原因主要在于ERCP可减少医源性损伤,保护Oddi氏括约肌功能,维持胆道完整性和正常生理功能,以降低并发症发生率,并促使患者机体功能及早康复。但临床实际应注意,ERCP具有插管失败风险,若插管时间过长或反复插管则易造成乳头水肿等,而导丝反复进出胰管、胰管反复显影等则可能会引发胰腺炎,因此临床实际应结合患者病情,若插管失败则中转其他术式,保证治疗安全。综上所述,采取ERCP及LC治疗胆总管结石合并胆囊结石效果好,可减少手术创伤,缩短术后康复用时,且并发症发生率少,安全性高。

