颅内静脉窦血栓形成预后不良的临床与影像学分析
李晓晖 , 赵明亮, 方 建, 刘 朝, 李进一 , 陈文武, 管 生
颅内静脉窦血栓形成(cerebral venous sinus thrombosis,CVST)是一种特殊类型的脑血管病,其典型特征是多种原因引起脑静脉回流受阻伴脑脊液吸收障碍导致的颅内压增高[1]。其在成人的发病率为1.32/10万,女性产褥期发生概率较高可达10/10万[2],占所有脑卒中的0.5%~1.0%,由于其无特异性表现,因此容易误诊与漏诊。随着影像学技术的发展,越来越多的CVST被发现,有文献报道其有较高的病死率,可达6.1%[3]。目前关于CVST预后不良的危险因素的研究,不同的研究得出不一样的结果:Sahraian等[4]人认为女性、昏迷、静脉性梗死后再出血、多个静脉窦血栓形成是静脉窦血栓短期预后不良的危险因素;Ferro等[5]的研究表明,年龄>37岁、男性、昏迷、精神状态失常、脑出血、脑深部静脉受累、中枢神经系统感染和肿瘤,均与预后独立相关。本研究通过回顾性分析河南大学第一附属医院神经内科2008年1月-2017年12月的104例颅内静脉窦血栓形成患者的临床与影像资料,通过分析预后不良组与预后良好组的差异性,旨在得出静脉窦短期预后不良的危险因素,指导临床工作。
1 材料和方法
1.1 患者资料 收集河南大学第一附属医院神经内科2008年1月-2017年12月诊断为颅内静脉窦血栓形成的患者。纳入标准:(1)患者须经MRV(磁共振静脉成像)或CTV(CT静脉成像)、DSA(全脑血管造影)显示颅内静脉窦显影欠佳或闭塞,支持CVST诊断;(2)MRV、CTV、DSA检查可以清楚显示颅内静脉窦侧支循环情况。排除标准:(1)临床以及影像学检查不支持CVST诊断标准;(2)治疗过程中放弃治疗的患者。
1.2 研究方法 通过收集诊断明确的104例CVST患者的临床资料以及影像学检查结果,并根据患者出院时的改良Rankin量表评分进行回顾性评价,分为两组:转归良好组(MRS≤2分)和转归不良组(MRS>2分)。关于静脉窦主要侧支循环评估方法按照以下标准:(1)残余静脉窦引流;(2)头皮静脉引流;(3)蝶顶窦与海绵窦引流;(4)不符合以上的纳入椎旁静脉丛及其他引流。
1.3 治疗方式 所有的CVST患者均经常规抗凝,预后不良组15例患者,行介入与抗凝治疗7例患者,静脉窦置管溶栓3例,动脉溶栓1例,行机械再通3例(1例再通,2例部分再通);预后良好组89例患者,行介入与抗凝治疗19例,静脉窦置管溶栓10例,动脉溶栓6例,机械再通治疗3例(2例再通,1例部分再通),两组比较无统计学意义(P=0.076)。


表1 一般资料及临床表现的单因素分析
P<0.05,有统计学意义
2 结 果
2.1 共收集104例CVST患者 预后良好组(MRS≤2分)89例,预后不良组(MRS>2分)15例。女性患者52例(50%),两组比较χ2=0.078,P=0.78,性别无统计学意义;患者平均年龄(37.56±10.23),≤35岁占64.42%,>35岁占35.58%,两组比较χ2=2.411,P=0.12,年龄无统计学意义。临床症状中昏迷11例,癫痫13例,头痛88例,视力障碍24例(包括视力下降12例、视野缺失5例,复视及其他7例),认知障碍28例(蒙特利尔认知障碍评分量表<26分),两组比较,昏迷、癫痫、视力障碍症状两组有差异。起病方式上,急性起病22例,亚急性起病42例,慢性起病40例,两组比较无明显差异。缺血性卒中6例,两组比较无明显差异;出血性卒中6例,两组比较χ2=4.629,P=0.031;静脉窦累及上矢状窦27例,下矢状窦12例,直窦16例,横窦和乙状窦31例,≥2病变部位18例,两组比较无明显差异;静脉窦血栓主要侧支循环方面,头皮静脉引流38例,蝶顶窦海绵窦引流28例,残余窦引流27例,椎旁静脉丛及其它引流11例,两组比较χ2=13.438,P=0.004,有明显差异;在主要治疗方式上,用华法林以及(或)低分子肝素抗凝治疗78例,血管内介入治疗(静脉或动脉溶栓、静脉窦拉栓、支架成形术等)26例,两组比较无明显差异(见表1)。
2.2 多因素Logistic回归示昏迷(OR=20,P=0.0016),侧支循环(OR=0.056,P=0.0004)为静脉窦形成预后不良的独立危险因素(见表2)。
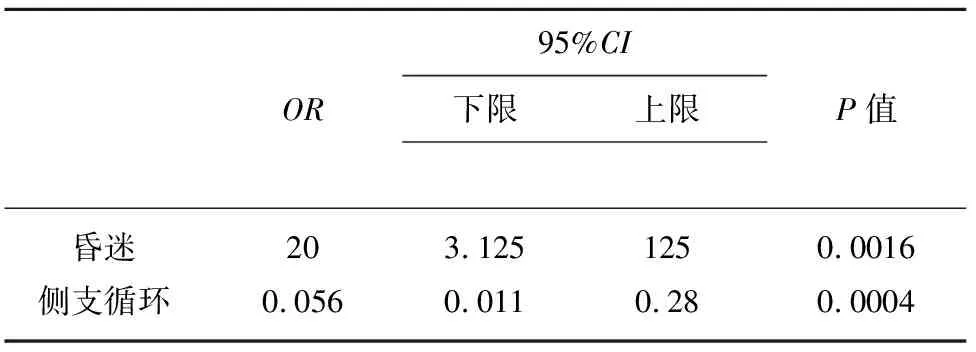
表2 静脉窦血栓短期预后不良的多因素Logistic 回归
有统计学意义P<0.05
3 讨 论
CVST(cerebral venous sinus thrombosis,CVST)由于颅内静脉窦血栓形成的病因复杂、临床表现多样,特别是影像学表现早期不典型,导致确诊困难或治疗延迟。近年来,随着影像学技术的进步,其早期确诊率有所提高,但仍存在临床误诊和漏诊的情况,从而影响治疗效果。同时一部分CVST患者是静脉性梗死和颅内出血并存,限制了抗凝或溶栓治疗,结果导致CVST患者短期预后不良。
目前CVST短期预后不良的研究很多,国内外不同的研究得出不同的结论。Bin等[6]前瞻性分析了73例颅内静脉窦血栓患者临床表现、危险因素、影像学特点、治疗、预后及相关因素,并随访12 m,认为癫痫、视乳头水肿为静脉窦血栓短期预后不良的危险因素,可能与颅内压增高、引起静脉严重回流障碍有关。
ISCVT研究[7]对624例患者进行前瞻性研究,随访16 m,对静脉窦血栓形成的病因、一般临床资料、症状、影像学表现等进行了多因素分析,显示短期预后不良的危险因素是:年龄>37岁、男性、昏迷、精神症状、头部CT扫描示出血、深静脉系统血栓形成、中枢神经系统感染及肿瘤。
本研究中临床危险因素单因素分析可见昏迷、癫痫、视力障碍症状两组有差异;多因素分析可见昏迷(OR=20,P=0.0016),提示昏迷症状是静脉窦血栓短期预后不良的独立的危险因素。颅内静脉窦血栓形成患者出现昏迷时常常为脑出血、水肿等脑实质损害严重的患者,颅内占位效应明显,出现脑疝,病情更重,病死率高。与李新崇等[8]观点出现意识障碍为首诊表现的CVST预后更差相一致。
目前国内外有关静脉窦血栓形成的侧支循环研究的文章比较少,特别是静脉窦血栓发展过程中的侧支循环演变情况、如何根据静脉窦血栓不同的侧支循环选择个体化的治疗方案以及静脉窦血栓侧支循环与短期预后不良的关系。若侧支循环差,静脉压快速升高,更容易引起脑出血或梗死,增加死亡率。
颅内静脉回流代偿脑静脉回流除了残余狭窄的静脉引流外,还有以下几种回流途径[9]:(1)通过与矢状窦、海绵窦相连接的蝶顶窦引流;(2)通过与头皮静脉、板障静脉相通引流;(3)颅后窝静脉通常通过椎旁静脉丛引流;(4)通过海绵窦引流。由于海绵窦代偿作用非常重要,海绵窦回收蝶顶窦和侧裂静脉的血液,向下与翼腭窝静脉丛相通。向后下经岩下窦、向后经乙状窦与颈内静脉相通,向前与眼上、下静脉连接,向内经海绵问窦向对侧引流。
王君、李宝民等[10]通过研究89例多发性脑静脉窦血栓患者采用在全身抗凝治疗的基础上,经颈动脉溶栓、静脉窦内留置微导管连续溶栓等治疗方法,观察临床效果和侧支循环的关系,得出静脉侧支回流的建立和加强对于多发性脑静脉窦血栓的治疗和预后判断意义重大。通过对侧支静脉回流能力的判断,能对病情预后做出较准确的估计。
Farrag等[11]对39个静脉窦血栓的患者进行了前瞻性的研究,通过MRV、CTV随访 3~12 m,发现静脉窦血栓侧支循环越差,同时没有进行闭塞再通治疗的患者,其头痛的比例越高,持续的时间越长,临床症状越重。
Dagmar Kraj’ckova’等[12,13]回顾性分析了51例静脉窦患者的临床表现、影像学表现、治疗方式、预后(MRS评分),认为短期预后不良的危险因素是:静脉窦血栓位于左侧横窦(P=0.022)、左乙状窦(P=0.045)、上矢状窦(P=0.046);预后较好组的独立危险因素是静脉窦再通治疗后,血流再通与侧支循环形成有关(P=0.048)。
本研究中静脉窦血栓患者主要通过残余窦引流27例,占26.0%; 蝶顶窦、海绵窦引流患者28例,占26.9%;椎旁静脉丛引流患者11例,占10.6%;头皮静脉引流患者38例,占36.5%。转归良好组残余静脉窦引流比例为19.1%,其他侧支循环引流比例为80.9%;转归不良组残余静脉窦引流比例为66.7%,其他侧支循环引流比例为33.3%;两组比较,单因素分析提示:χ2=13.438,P=0.004,有明显差异;多因素分析示:侧支循环(OR=0.056,P=0.0004)不良为静脉窦形成预后不良的独立危险因素,可以为进一步研究静脉窦短期预后不良提供依据。
总之,昏迷、颅内静脉窦侧支循环不良是静脉窦血栓形成短期预后不良的独立危险因素。由于本文是单中心、回顾性研究,样本量较小,在对颅内静脉窦血栓短期预后不良的危险因素选择方面可能存在遗漏;对静脉窦血栓侧支评估判断方面,难免出现误差。另外,对颅内静脉窦血栓的治疗,目前尚存在争议,如何对颅内静脉窦血栓进行个体化治疗,并适宜的选取介入治疗,还需要未来进一步研究和探讨。期待进一步大样本、多中心、前瞻性的研究进行静脉窦血栓短期预后不良的分析。

