阿托伐他汀钙强化降脂在缺血性脑血管病二级预防中的应用
赵燕云, 刘晓丽, 符大勇, 周建国
缺血性脑血管病具有较高的患病率及致死致残率,严重危及患者的生命健康。血脂水平异常是其发生的独立危险因素[1]。本文评估短期大剂量阿托伐他汀钙在缺血性脑血管病患者强化降脂治疗中的安全性及可靠性,现报道如下。
1 资料与方法
1.1 一般资料 选取2017年1月-2018年12月于我院康复科及脑病科治疗的80例缺血性脑血管病患者做为研究对象,纳入标准:(1)符合缺血性脑血管病诊断标准,病情稳定且能够定期进行随访复查;(2)头部MRI磁敏感加权成像(SWAN)序列提示脑微出血(CMBs)。排除标准:(1)大面积脑梗死;(2)既往脑出血或脑外伤患者;(3)严重心肝肾功能不全者。依据随机数字表法将患者分为常规治疗组和强化治疗组。常规治疗组:男23例、女17例,年龄46~80岁,平均年龄(62.7±7.8)岁;强化治疗组:男21例、女19例,年龄44~80岁,平均年龄(63.6±8.2)岁。两组患者在性别、年龄、血压、疾病及病程等一般资料方面无统计学意义(P>0.05),具有可比性。
1.2 方法 两组患者均给予保护脑细胞、改善微循环及抗血小板等基础治疗。常规治疗组给予阿托伐他汀钙(国药准字H20051408,辉瑞制药有限公司,20 mg×7 s)20 mg/d,强化治疗组给予阿托伐他汀钙40 mg/d治疗,疗程为3 m。MRI检查使用美国GE Discovery 750 3.0T MRI机,磁敏感加权成像(SWAN)原始数据使用最大密度投影处理(MIP),将直径小于5 mm点状低信号定义为CMBs。
1.3 观察指标与疗效评定 比较两组治疗前后甘油三酯(TG)、高密度脂蛋白 (HDL-C)、低密度脂蛋白(LDL-C)、C反应蛋白(CRP)、空腹血糖(FBS)、糖化血红蛋白(HbAlc)水平;比较两组SWAN序列显示CMBs数量改变;比较两组肌肉酸痛、胃肠道不适、血清转氨酶及血清磷酸肌酸激酶升高的发生比例。
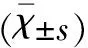
2 结 果
治疗后两组TG、LDL-C、CRP水平与治疗前比较均明显下降,HDL-C水平较治疗前升高(P<0.05)(见表1)。强化治疗组FBS、HbAlc水平较治疗前升高(P<0.05),常规治疗组则无明显变化(P>0.05),SWAN序列提示两组治疗前后CMBs数目均无明显统计学差异(P>0.05)(见表2)。强化治疗组患者出现肌肉酸痛4例,胃肠道不适5例,血清转氨酶升高7例,血清磷酸肌酸激酶升高3例,而常规治疗组分别为1例、2例、1例和1例,差异有统计学意义(χ2值=11.681,P<0.05)。
3 讨 论
随着我国人口老龄化的日趋严重,脑血管病的发病率亦明显增加。脂质代谢异常,尤其是TG、TC、LDL-C水平的增高,可诱发大脑动脉血管粥样硬化,增加缺血性脑血管病的发生率[2]。然而过低的血脂水平亦会造成毛细血管壁的损伤,优化血脂水平是保证毛细血管壁完整性的前提和基础[3]。当脑组织发生缺血缺氧后,CRP通过结合脂蛋白,继而激活补体系统,导致血管壁内膜的损伤,与动脉粥样硬化程度及脑血管病的发生关系密切。CMBs在脑血管病患者MRI SWAN序列检查中极为常见,其为漏出毛细血管壁的血细胞被吞噬细胞摄取,导致含铁血黄素的局灶性沉积[4],脑血管病患者的抗凝、抗血小板等相关治疗与CMBs密切相关。CMBs通过阻断神经传导通路导致患者认知功能发生障碍,其数目及分布与脑血管病的严重程度、临床症状及预后存在因果关系[5,6]。临床治疗过程中针对脑血管病患者主要采取保护脑细胞、改善微循环、抗血小板等治疗。阿托伐他汀钙做为一种重要的他汀类降血脂药物,通过抑制羟甲戊二酰辅酶A还原酶的表达,抑制胆固醇合成,调整脂蛋白水平,同时抑制血小板黏附和聚集,降低血管炎性反应,从而稳定血管壁的粥样硬化斑块,改善脑实质的血流量,预防脑卒中的发生[7,8]。对于合并CMBs的缺血性脑卒中患者,阿托伐他汀钙能够提高患者的认知功能和临床治疗效果,改善患者的预后,提高生活质量[9,10]。
本研究结果显示:常规剂量和强化剂量阿托伐他汀钙均可以高效优化缺血性脑血管病患者的血脂水平,同时通过阿托伐他汀钙短期强化降脂对CMBs无明显影响,说明短期强化降脂治疗并未增加患者发生出血的可能性,这亦与既往的研究[11,12]相符。但强化剂量组FBS、HbAlc水平较治疗前升高,而常规剂量患者治疗前后血糖水平无明显改变,强化降脂并未给缺血性脑血管病患者治疗带来额外的疗效,反而提高了血糖水平,因此针对合并糖尿病的缺血性脑卒中患者不宜使用大剂量阿托伐他汀钙强化降脂。同时短期强化降脂治疗也较易导致患者血清转氨酶、血清磷酸肌酸激酶的升高,出现胃胀、消化不良、便秘以及肌肉酸痛等不适症状。与强化剂量阿托伐他汀钙相比,常规剂量在优化血脂水平的同时,具有更高的安全性,但由于阿托伐他汀钙自身的药物毒性,亦不推荐活动性肝病、血清转氨酶及磷酸肌酸激酶明显升高的患者使用,同时需要加强服药期间的肝功能指标监测。

表1 治疗前后两组TG、LDL-C、HDL-C、CRP水平比较
注:P<0.05为差异有统计学意义

表2 治疗前后两组FBS、HbAlc水平水平及CMBs比较
注:P<0.05为差异有统计学意义

