表现为脑梗死的孤立性前庭综合征危险因素分析
任雅芳, 张道培, 张洪涛, 付胜奇, 禹 萌, 张淑玲
孤立性前庭综合征(isolated vestibular syndromes,IVS)是指发作性或持续性头晕或眩晕,可伴有恶心、呕吐、出汗、行走不稳等症状,但无肢体麻木、无力、复视、构音障碍等局灶性中枢神经系统受损的表现,部分文献亦称为孤立性眩晕(isolated vertigo)[1~4]。既往认为脑血管病所致的头晕多伴有其他神经功能缺损的症状体征,IVS大部分被认为是周围前庭神经疾病所致[5,6]。随着影像学及神经耳科学的发展,发现中枢性血管性原因所致的IVS比例逐渐升高[2]。且表现为IVS的脑梗死早期识别困难,从而造成治疗的延误[7]。因此,及时识别中枢性血管原因所致的IVS显得尤为重要。
1 资料与方法
1.1 研究对象 回顾性收集2014年3月-2017年10月以头晕或眩晕就诊于郑州人民医院神经内科住院治疗的患者197例,其中男性99例,女性98例,平均年龄(60.91±12.25)岁。所有的患者首先进行头部CT检查排除出血,然后对高度怀疑梗死的患者进行头部MRI-DWI检查,根据首次或48~72 h复查的DWI有无高信号由从事神经内科工作的5 y以上的临床医师确诊是否为脑梗死患者[8],所有诊断为脑梗死的患者均符合《中国急性缺血性脑卒中诊治指南2018》标准[9]。根据有无合并脑梗死将患者分为两组,IVS合并脑梗死称为梗死组,DWI为阳性;非梗死组为IVS患者无脑梗死,且DWI为阴性。
入选标准:以眩晕或头晕为主诉;入院体检无肢体活动、感觉障碍、复视、共济失调等神经系统体征,可伴随头痛、恶心、呕吐、耳鸣及行走不稳等症状。排除标准:有占位、出血等颅内病变;不能配合完成磁共振检查者;严重的精神或智能障碍;意识障碍。
1.2 方法 收集入选患者一般资料,包括年龄、性别、既往史、实验室检查结果。既往史包括:高血压病、糖尿病、高脂血症(高总胆固醇血症或高甘油三酯血症或高低密度脂蛋白血症)、卒中史(脑梗死、短暂性缺血发作、脑出血)、冠心病、吸烟(2 y以上,每天至少大于1支)、饮酒(2 y以上,白酒每周大于350 ml)、卒中家族史。实验室结果为入院24 h内空腹抽血,包括肝功能、肾功能、白细胞(WBC)、红细胞(RBC)、血红蛋白(Hb)、总胆固醇(CH)、甘油三酯(TG)、低密度脂蛋白(LDL)、空腹血糖、C反应蛋白(CRP)、血浆纤维蛋白等。以上危险因素均为脑血管病危险因素或入院常规检查[10,11](见表1)。所有患者均进行头部CT、MRI-DWI平扫及头部磁共振血管成像、颈部血管超声、头部多普勒超声、心电图等检查。

本研究方案经郑州人民医院伦理委员会审核批准。
2 结 果
2.1 临床特征 共纳入197例患者,梗死组48例(24.4%),男性33例,女性15例,平均年龄(60.83±10.45)岁,47例(47/48,98%)患者梗死病灶位于脑干、小脑,其中有1例(1/48,2%)位于背侧岛叶。非梗死组149例(75.6%),男性66例,女性83例,平均年龄(60.94±12.81)岁,诊断包括外周前庭功能所致眩晕、焦虑抑郁状态(见表1)。
2.2 单因素统计分析 两组间在年龄、高脂血症、冠心病、卒中家族史、BMI、CH、LDL、TG的分布无差异(P>0.05)。男性、高血压、糖尿病、卒中史、吸烟、饮酒、WBC、RBC、Hb、空腹血糖、CRP等分布存在差异,具有统计学意义(P<0.05),其中男性、高血压、糖尿病、卒中史、吸烟、饮酒等发生率在梗死组均较高,WBC、RBC、Hb、空腹血糖、CRP的平均值也高于非梗死组(见表1)。
2.3 多因素Logistic回归分析 将单因素分析有统计学意义的11个指标纳入二分类Logistic回归方程,采用向前LR法,IVS合并脑梗死与脑卒中史、吸烟等危险因素相关,OR值分别为7.123(95%CI2.490~20.379,P<0.001)、3.439(95%CI1.561~7.578,P=0.002,见表2)。
2.4 危险因素个数分析 两组间危险因素(高血压病、糖尿病、高脂血症、冠心病、吸烟、饮酒、脑卒中家族史)分布个数(见表3)。查阅既往文献[6],3个及以上危险因素称为脑梗死高危组;1~2个危险因素成为中危组;0个危险因素为低危组。高危组中脑梗死患者为28例(41.8%),明显高于低危组(8.1%)及中危组(18.3%,P<0.001)。中危组患者发生脑梗死的OR值为2.535,但无统计学意义(P=0.158);高危组患者发生脑梗死的OR值为8.137(95%CI2.271~29.159,P=0.001,见表3)。
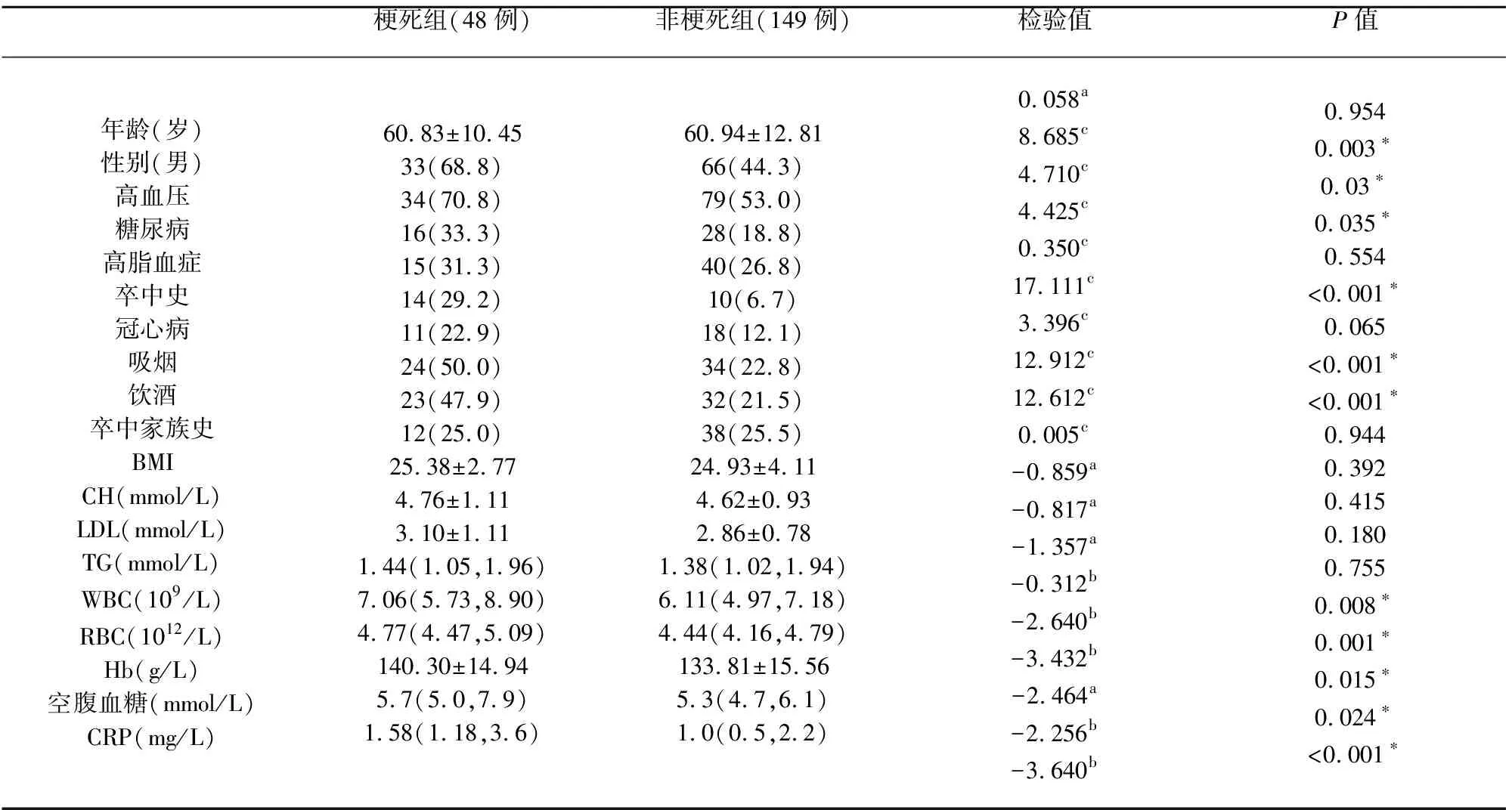
表1 两组患者的基线资料
注:*P<0.05为差异有统计学意义,a为t值;b为Z值;c为χ2值

表2 孤立性前庭综合征合并脑梗死的多因素Logistics回归分析

表3 孤立性前庭综合征合并梗死两组间危险因素个数分析
注:RF为危险因素
3 讨 论
IVS分为中枢性及外周性两种类型,中枢性IVS以后循环缺血性卒中为主。随着研究的逐渐深入,以IVS为首发症状的后循环卒中的比例上升为20%,且1/6~1/3的患者被误诊[12]。鉴于小脑前下动脉梗死、前庭动脉梗死、小脑梗死等后循环缺血性卒中可表现为梅尼埃病、良性阵发性位置性眩晕、前庭神经元炎等疾病[13~16],早期识别存在困难。因此早期区别周围性IVS与中枢血管性IVS,避免治疗时机的延误显得尤为重要。现有用于鉴别IVS患者是否为中枢血管原因所致的方法包括DWI和床旁检查头脉冲-眼震-眼偏斜(head impulse-enystagmus-test of skew,HINTS)。但少部分脑梗死在超早期DWI表现为假阴性[17],发病2 h内完成DWI检查的假阴性率较高[17]。
本研究中也发现1例首发症状为IVS的患者发病3 h第一次DWI检查为阴性,但该患者危险因素较多,甩头实验为阴性高度怀疑脑梗死,48 h后再次复查DWI发现脑桥延髓交界处急性梗死灶。此外,DWI除急性期检查存在假阴性率外,其价格昂贵,同时存在不能床旁检查以及等待时间过长等限制因素。部分学者提出床旁HINTS检查,该检查能够快速区分眩晕患者的中枢性与周围性病变,优于DWI检查[3]。但IVS急性期HINTS检查依从性较差,且未经受训的医师执行该检查较为困难。因此,本研究纳入IVS急性期患者,通过危险因素分析识别高危中枢性血管原因患者,结果显示,以IVS为首发症状的脑梗死患者为48例,占24.4%,以男性、高龄为主。首发症状表现为IVS的脑梗死患者比例高于Kerber[18]等的研究,考虑为Kerber纳入为急诊室的眩晕患者,本研究选取为神经内科住院患者,较急诊患者病情重,且目前神经影像学发展较为迅速,以上可能是本研究中脑梗死患者所占比例较高的原因。
IVS的血管基础为前庭迷路的短暂性缺血发作[19]。供应内耳前庭器的内听动脉起自后循环的小脑前下动脉,为分支较少的终末动脉,容易受到缺血的影响而导致迷路损伤[20]。目前的研究假说为迷路缺血可被看作为全身系统性小动脉的病变,由此解释了眩晕患者随访期间卒中的发生比例增高,眩晕、行走不稳等急性前庭综合征可作为后循环梗死的首发症状。文献报道[3]IVS的梗死部位多为小脑小结、脑桥延髓交界处前庭蜗神经根入脑区以及前庭神经核,其次为小脑绒球及背侧岛叶皮质。其动物理论基础为前庭神经结构较小脑和脑干对缺血更敏感[21]。本研究入组的脑梗死患者,其中后循环区域梗死为47例(98%),梗死病灶多位于脑干、小脑,与既往文献报告相同。其中有1例位于背侧岛叶,为少见的眩晕中枢病灶。
既往针对表现为脑梗死的IVS危险因素的研究,Wang[6]等人通过单因素分析得出危险因素为高龄(年龄大于60岁)、男性、高血压、糖尿病、吸烟和既往卒中史。Akoglu[22]等人的研究中,单因素分析提示危险因素包括高龄、心血管疾病、高血压、对急诊治疗的无应答。本研究单因素统计分析结果为男性、高血压、糖尿病、卒中史、吸烟、饮酒、WBC、RBC、Hb、空腹血糖、CRP等分布具有统计学意义,与既往研究结果相似。单因素分析两组间年龄、高脂血症、冠心病、卒中家族史、BMI、CH、LDL、TG分布无差异,考虑为本研究纳入均为神经内科住院患者,纳入例数有限,患者年龄均较高,较多具有冠心病且服用他汀的病史,服用他汀后影响LDL等血脂结果。既往研究多为单因素研究结果,本研究通过多因素Logistic回归分析,排除混杂因素的影响,发现脑卒中史,吸烟表现为脑梗死的IVS患者的独立危险因素。提示临床中针对既往有脑卒中、吸烟史的IVS患者,需特别警惕中枢血管性IVS的可能,注意优先完善MRI检查。
研究提示危险因素个数的增多提示罹患脑血管病风险的增高。Lee[19]等人通过4 y的随访发现, IVS的患者发生卒中的风险为正常人群的3.01倍,超过3个及以上危险因素的IVS患者发生卒中的风险增加至5.51倍。同样Wang[6]等人的研究也提示具有3个及以上危险因素的IVS患者罹患脑卒中风险为11.43倍,明显高于具有1个或2个危险因素的患者。本研究中根据危险因素个数将患者分为高、中、低危3组,67例(34%)高危组患者脑梗死发生率为41.8%,明显高于低危组(8.1%)及中危组(18.3%)。提示具有3个及以上危险因素的IVS患者脑梗死的发生率明显高于没有危险因素或只有1~2个危险因素的患者。进一步统计分析发现,危险因素为3个及以上IVS患者发生脑梗死的风险增加至8.137倍。
综上所述,以急性前庭综合征为首发症状就诊的患者,需要进行完整而系统的神经系统体格检查,同时调查脑血管病危险因素,如发现患者既往存在脑卒中史、吸烟史,或超过3个及以上脑血管病危险因素,就需要反复复查磁共振以便及时发现病灶,如未发现病灶仍需规律随访数年。本研究例数过少,资料收集过程中难免出现偏倚,有待于大样本研究进行验证。

