高级别宫颈腺上皮病变的细胞学分析
何婷婷,彭忠异,阮 萍,姚 平
(广西中医药大学附属瑞康医院,广西 南宁 530011)
宫颈癌的组织学亚型主要有鳞状细胞癌及腺癌,近年来在宫颈细胞学筛查的普及下,晚期宫颈鳞癌的发病率有所降低,而腺癌的发病率则逐步升高[1-3]。液基细胞学(TCT)是宫颈癌筛查的重要手段,对鳞状上皮病变易于检出,而对腺上皮异常的发现往往不占优势,容易误诊或漏诊[4-5]。因此正确识别腺上皮病变是宫颈细胞学筛查的要点。宫颈腺性疾病的细胞学有其特征性,然而关于此类的文献报道不多。本研究以组织学为基础,重点分析23例高级别宫颈腺上皮病变的细胞学特征及可能的漏诊误诊原因,为高级别宫颈腺上皮病变的细胞学筛查提供诊断依据。
1 资料与方法
1.1 临床资料 选取广西中医药大学附属瑞康医院2012年6月至2018年8月经活检或手术病理诊断为高级别宫颈腺上皮病变的患者23例,年龄32~66(50.17±9.10)岁。组织病理学诊断为宫颈原位腺癌/高级别宫颈腺上皮内瘤变4例,宫颈腺癌14例,合并有高级别鳞状上皮病变的宫颈腺癌5例。
1.2 方法
1.2.1 组织病理学 包括宫颈活检及宫颈管搔刮、宫颈锥切、分段诊刮、子宫切除。组织切片均由2名病理副主任医师复阅。按WHO子宫颈肿瘤病理诊断和分类标准,筛选出:原位腺癌/高级别宫颈腺上皮瘤变(AIS/HG-CGIN),宫颈腺癌,合并有高级别鳞状上皮病变的宫颈腺癌。
1.2.2 TCT检查 采用液基薄层细胞制片技术,MCT-2000液基薄层细胞制片机制片。结果判读依据国际癌症协会推荐的 TBS(2001)分类标准[6],分为正常(NILM)、非典型鳞状细胞—意义不明确(ASC-US)、低度鳞状上皮内病变(LSIL)、高度鳞状上皮内病变(HSIL)、非典型腺细胞—无具体指定(AGC-NOS)、非典型腺细胞倾向肿瘤(AGC-FN)。
以组织学为基础,回顾性观察相应的细胞学形态特征,按TBS诊断标准,重新对细胞学做出判读并总结形态特征。
2 结果
2.1 高级别宫颈腺上皮病变的细胞学初诊情况 23例TCT初诊结果中,腺上皮异常13例(AGC-FN 9例,AGC-NOS 4例),NILM 3例,鳞状上皮异常7例(ASC-US2例,HSIL 5例)。初诊腺上皮病变的检出率为56.52%(13/23),对腺上皮异常的漏诊率为43.48%(10/23),误诊率为 17.39%(4/23)。见表 1。
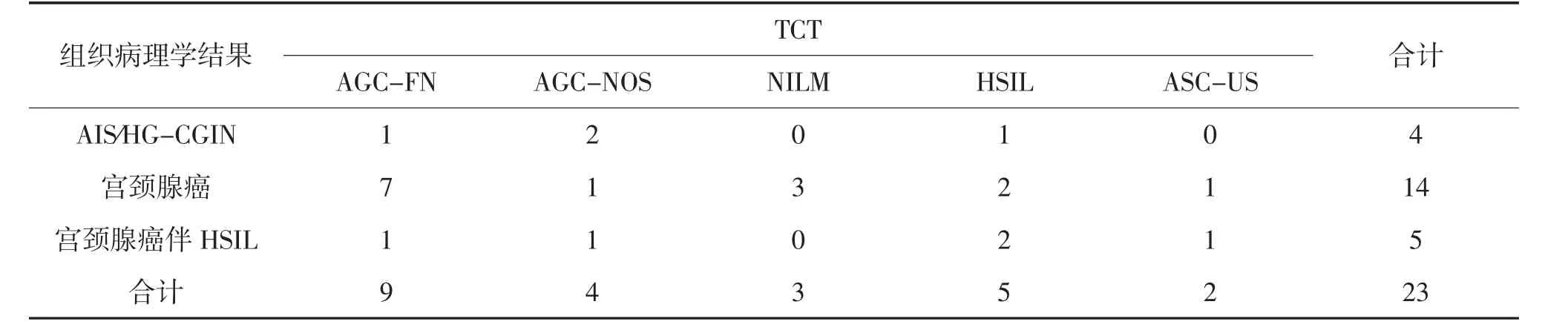
表1 高级别宫颈腺上皮病变的TCT初诊结果 (例)
2.2 以组织学为基础,复诊TCT后的细胞学特点 宫颈原位腺癌的细胞学特点:背景干净或呈炎症背景,无肿瘤素质;细胞排列呈片状、簇状、带状或菊形团样,可见“羽毛状”边缘,少见单个异常细胞;核拥挤、重叠、大小不一,失去蜂窝状结构;核增大、卵圆形或拉长形,核染色过深,有均匀分布的粗颗粒状染色质,可见小核仁;胞浆量及黏液减少(如图1的A、B)。宫颈腺癌的细胞学特点:常出现坏死性肿瘤素质;大量异常细胞,可单个散在、两维片状、三维团块

图1 高级别宫颈腺上皮病变的细胞学特点
3 讨论
宫颈上皮主要由鳞状上皮及腺上皮组成,由其来源的鳞癌及腺癌构成宫颈癌的两大组织学亚型,腺癌的发病率虽低于鳞癌,但其恶性程度高于鳞癌且预后比鳞癌差[7]。近年来宫颈腺癌的发生率逐渐增高,并出现发病年轻化趋势[8],因此重视宫颈腺上皮病变的筛查很有必要。高级别宫颈腺上皮病变包括宫颈腺癌及其癌前病变,其筛查遵循宫颈癌的“三阶梯”诊断原则。细胞学作为筛查的第一阶段,在宫颈癌筛查中具有举足轻重的作用。然而细胞学对鳞排列,合体聚集现象常见;核增大、异性明显、核透亮伴染色质分布不均,核膜不规则,可见巨大核仁;细胞呈圆形或柱状,胞浆淡染,常见黏液小空泡,或呈“印戒样”(如图1的C、D)。宫颈腺鳞癌的细胞学可见不同程度的鳞腺上皮异常,异常细胞散在或成片排列,核浆比增高,核深染,异型性明显(如图2的A、B)。被漏诊的宫颈低分化腺癌的细胞学主要以深染、高核浆比的小细胞组成,细胞散在或成团排列,部分核固定不佳(如图2的C、D)。状上皮病变的特异性较高,对腺上皮病变的诊断准确性却较低[9]。这是因为腺上皮病变的敏感性受取样和判读严重制约,特别是在判读中,正确识别难度较大[5]。回顾我院23例高级别宫颈腺上皮病变,细胞学初诊时,对腺上皮异常的检出率只有56.52%,对腺上皮异常的漏诊率为43.48%(10/23),误诊率为17.39%。

图2 宫颈腺鳞癌及漏诊宫颈腺癌的细胞学特点
宫颈细胞学诊断采用TBS报告系统,鳞状上皮病变包括 ASC-US、ASC-H、LSIL、HSIL、SCC,腺上皮病变有 AGC-NOS、AGC-FN、AIS及腺癌。细胞学诊断依赖细胞学形态结构,最终确诊离不开组织学,两者密不可分,相互影响,又各有其自身特点。故本文以组织学为基础,总结细胞学特征,以期提高对腺上皮异常的检出率。本研究中23例高级别宫颈腺上皮病变,TCT初诊时13例检出AGC(9例AGC-FN,4例 AGC-NOS),7例判读为鳞状上皮异常(5例HSIL,2例 ASC-US),3例 NILM。其中 4例腺上皮异常误判为鳞状上皮异常,6例漏判腺上皮异常。误判原因分析主要是宫颈腺上皮与鳞状上皮鉴别困难,因此对宫颈腺上皮与鳞状上皮的鉴别是细胞学判读的难点及重点[10]。与鳞状上皮不同,宫颈腺上皮的特点主要有:①胞浆:淡染,一般不融合,可有小空泡;②排列:蜂窝状、菊型团样,成排排列、胞界较清,有立体感;③核:空泡状核,腊肠样核,染色质粗颗粒状,分布均匀,核膜较光滑,可见核仁,核间差异较小[5]。另外对漏判的原因分析主要有:宫颈腺上皮病变发病率不高,诊断医生经验不足;宫颈腺上皮病变可伴发鳞状上皮病变,图像难以辨认[11],诊断出鳞状上皮异常后而忽略了腺上皮异常;炎症重,制片质量差,影响判读。此外,实际工作中将高级别腺上皮病变的细胞学判读为AGC-FN可能更恰当,因为细胞学判读宫颈原位腺癌非常困难,根据细胞学TBS诊断标准,出现肿瘤素质,核空亮或大核仁是诊断腺癌的重要指标[5],但一些分化好的癌涂片可能并不出现肿瘤素质或大核仁。这就解释了细胞学判读为AGC-FN的病例往往具有很高的阳性率,其中含癌的病变更多[12-14],同时提醒临床医生应重视AGCFN的细胞学诊断,加强对这类患者的进一步检查。
细胞学诊断具有主观性,与鳞状上皮异常比较,腺上皮病变的低发生率导致对其认识不足,诊断困难。尽管如此,高级别宫颈腺上皮病变的细胞学仍具有特征性形态改变。本研究以组织学为基础,回顾性分析细胞学,并与组织学反复对比,结合参考文献[5,10,15],对高级别宫颈腺上皮病变的细胞学形态学特征总结如下:①成堆排列的细胞团拥挤重叠、大小不一,局部边缘可见羽毛状边缘(图1A、B);②核增大深染、核膜增厚,染色质分布较均匀,可见明显核仁(图 1C);③胞浆疏松,小空泡(图 1C、D);④腺癌可出现肿瘤素质,当坏死背景明显时,残留的上皮细胞很少,经验不足时易被误诊为NILM,需警惕(图2C、D);⑤原位腺癌多呈团呈片出现,少有单个散在异常细胞出现(图1A、B),但腺癌或鳞状上皮异常时,除有成堆排列外,常能找到散在单个典型的腺上皮或鳞状上皮病变的图像(图2A、B)。本资料中3例细胞学被误诊为HSIL的病例,复核TCT时,均未找到单个散在的典型HSIL细胞,有2例见典型腺上皮异常的图像。因此在出现成堆成团异性细胞时,如果考虑是HSIL,而缺乏单个散在的典型的HSIL细胞时,需特别谨慎,应尝试寻找腺上皮异常的证据。
综上,宫颈腺上皮病变在细胞学中具有自身特点,在细胞学筛查时,应加强对腺细胞的认识,重点与鳞状上皮病变鉴别,把握腺上皮异常的细胞学特征,重视AGC-FN,对提高高级别宫颈腺上皮病变的筛查准确率具有重要指导意义。

