系统康复训练在老年髋关节骨折术后功能恢复的应用效果分析
姚 涛,李昌柳,陈雪婷,黄坚汉,廖德发,李琎涛
(广西壮族自治区江滨医院,广西 南宁 530021)
髋关节骨折是老年人群最常见的骨折类型,主要表现为股骨颈骨折、粗隆间骨折及髋臼骨折等[1]。目前临床常采取手术治疗,可大大降低患者死亡率,但术后髋关节疼痛、关节功能、关节活动度及日常生活活动能力等均受到较大影响,从而导致患者运动发生障碍,严重影响患者生存质量,长期卧床还会增加术后并发症的发生几率。因此,在老年髋关节骨折术后早期采取康复训练,对髋关节的功能恢复具有重要意义,是患者获得独立生活能力的关键。笔者对老年髋关节骨折术后患者早期进行系统的康复训练,在改善患者髋关节功能和日常生活能力等方面取得了良好效果,现报道如下。
1 临床资料
1.1 一般资料 选择2017年1月至2018年1月在我院骨科及骨与关节康复科住院的老年髋关节骨折术后患者60例,按随机数字表法分为对照组和治疗组各30例。其中对照组30例,男20例,女10例,年龄 68~77(72.64±4.33)岁;左侧 14 例,右侧 16 例;骨折类型:股骨颈骨折12例,粗隆间骨折11例,髋臼骨折7例。治疗组30例,男19例,女11例,年龄66~78(72.28±3.70)岁;左侧 15 例,右侧 15 例;骨折类型:股骨颈骨折13例,粗隆间骨折11例,髋臼骨折6例。两组患者一般资料比较无统计学意义(P>0.05),具有可比性。所有患者对本研究知情同意,符合医学伦理标准。
1.2 诊断标准[2]①患者有受伤史、摔伤史;②临床表现:髋关节肿胀、疼痛,不能站立行走,肢体活动困难,患肢典型屈髋,屈膝及外旋畸形,患侧肢体缩短,腹股沟有压痛,大粗隆叩击痛或足跟纵向叩击痛等;③X线检查提示骨折部位位于髋关节。
1.3 纳入标准 符合以上诊断标准;具备手术治疗适应证;患者年龄60~85岁;患者无严重合并证;患者无意识障碍,可正常进行沟通,签署知情同意书。
1.4 排除标准 合并有其他部位骨折者;合并心脑血管、肺、肝、肾和造血系统等严重原发性疾病者;既往有关节感染、关节结核、骨髓炎或下肢其他疾病导致的关节严重畸形和活动受限者;有明确的神经系统疾病、认知障碍者;术后切口未Ⅰ期愈合或已出现并发症者。
2 研究方法
2.1 对照组 采用镇痛、抗感染、功能锻炼等骨科髋关节术后常规治疗。术后48~72 h拔除引流管,进行3~5 d抗感染治疗。术后1~3 d卧床休息,患肢保持15°外展和中立位;术后3 d可在医师指导下进行关节活动;术后2周开始部分负重;术后3周内绝对避免患肢进行屈曲、内收和内旋的复合动作,以防止术后关节的脱位;8~12周后可适度拄拐部分负重行走。嘱患者术后3个月、6个月定期复查。X线检查显示骨折完全愈合后方可脱拐行走。
2.2 治疗组 在对照组基础上进行系统康复训练,方法如下。
2.2.1 早期肢体功能训练 术后1 d即可进行。指导患者进行良肢位摆放,患侧髋关节呈外展位30°摆放,进行深呼吸训练以防止肺部感染、保持心肺功能,在有效镇痛的前提下,指导患者进行足趾及踝关节充分活动,并进行股四头肌等长收缩训练:踝关节背屈,绷紧腿部肌肉10 s后放松,再绷紧、放松,以此循环。每次30min,每天1次。定时按摩下肢肌肉,以促进血液循环,预防肌肉萎缩以及深静脉血栓形成。
2.2.2 中期肢体功能训练 术后6~15 d可进行关节活动与肌力训练。协助患者在患髋伸直位下进行患肢内收及外展运动,并进行抗阻内收和外展等长肌力训练以及卧-坐-立位转移训练。患者仰卧位,缓慢屈膝屈髋,并进行直腿抬高训练,如发现患者肌力达到3级以上,可予适当阻力,每次45 min,每天1次。逐步增加髋部主动运动训练。
2.2.3 末期肢体功能训练 术后3周进行。除进行肌力训练及关节活动训练外,逐步进行站立、负重、平衡及步行训练。辅助患者在助行器下做站立训练,并在站立位进行屈膝屈髋,并使髋关节外展、内收;每次45 min,每天1次。逐渐增加下肢内收、外展的主动运动,增加静蹲练习,进行本体感觉和功率自行车的训练。指导患者迈步训练,并增加日常生活能力训练。出院时进行充分的居家康复指导,术后6个月内避免患侧髋关节大范围内收、内旋,不宜作剧烈运动,尽量减少髋部的负重程度。
2.3 观察指标 2组患者于术前、术后3个月、术后6个月进行康复功能评价。观察患者髋关节功能、日常生活活动能力(ADL)水平,比较两组临床效果。
2.3.1 髋关节功能评定标准 采用Harris髋关节功能评分量表[3]评估患者髋关节功能,评价分值范围0~100分,包括疼痛(44分)、关节功能(47分)、关节活动度(5分)、畸形(4分)等4个方面。优:≥90分;良:80~89分;中:70~79分;差<70分。得分越高提示髋关节功能越好。
2.3.2 日常生活活动能力(ADL)评定标准 采用改良Barthel指数量表[4]评定患者日常生活活动能力,具体包括穿衣、如厕、进食、洗漱、转移、步行等项目,满分100分。分数越高表示日常生活自理能力越好。
2.3.3 疗效标准 参考文献[5]评定两组临床效果。显效:患者活动不便等临床症状完全消失,同时未出现明显并发症;有效:患者活动不便等临床症状部分缓解且无并发症发生;无效:患者活动不便等临床症状未缓解甚至加重,同时伴有并发症。总有效率=(显效+有效)例数/总例数×100%。
2.4 统计学方法 采用SPSS21.0软件对数据进行分析和处理,计量资料以均数±标准差(x±s)表示,组间差异采用t检验;计数资料以例和百分比表示,组间差异采用χ2检验;等级资料采用Ridit分析。P<0.05为差异有统计学意义。
3 结果
3.1 两组Harris髋关节评分比较 见表1。
3.2 两组改良Barthel指数评分比较 见表2。

表1 两组Harris髋关节评分比较 (分,x±s)

表2 两组改良Barthel指数评分比较 (分,x±s)
表1、表2显示,两组术前Harris评分及改良Barthel指数水平均无显著性差异(P>0.05);术后 3个月、术后6个月,两组的Harris评分及改良Barthel指数水平均明显升高,与术前比较有显著性差异(P<0.05);且治疗组的 Harris评分及改良 Barthel指数均高于对照组术后同时段水平,差异具有统计学意义(P<0.05)。
3.3 两组疗效比较 见表3。
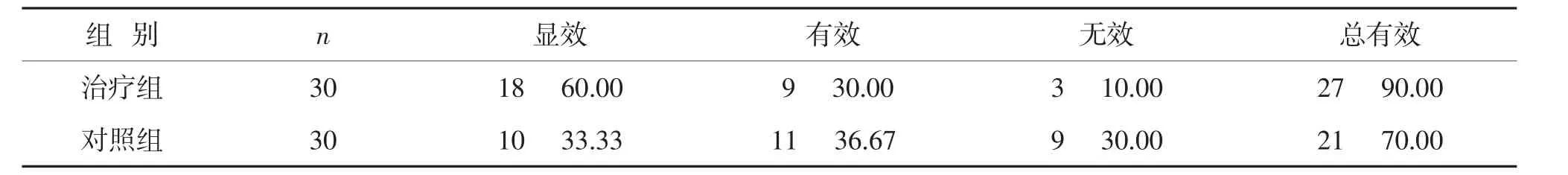
表3 两组疗效比较(例,%)
4 讨论
随着我国步入人口老龄化社会,骨折在老年人群中的发病率居高不下,其中以髋关节骨折最为常见,多由骨质疏松、跌倒、撞伤等意外伤而致[6]。由于老年患者常患有基础疾病,故手术后的长期卧床会导致原有基础疾病恶化,进而引起多种并发症,对术后关节功能的恢复产生不良影响。因此,如何改善患者术后髋关节功能障碍、提高生活质量、减少并发症是骨折术后康复亟需解决的问题。
对老年人髋关节骨折的治疗应以重建髋关节功能、恢复活动能力、减少各种手术并发症的发生、提高老年人生活质量为原则。老年患者髋关节骨折后髋关节功能障碍是导致日常生活能力丧失的主要诱因[7]。临床上对老年患者髋关节骨折以手术方式进行固定处理,可以有效恢复髋关节骨性力量,使其正常生理结构再建,但术后患者因长时间制动,出现肌力下降、关节挛缩等肢体功能障碍,影响髋关节功能恢复,进而使日常生活能力下降。因此,改善患者髋关节功能是恢复日常生活能力的前提。术后系统的康复训练有利于髋关节功能的恢复,通过术后有效的锻炼,能有效改善和促进血液循环,尽早恢复患肢功能和全身机能。本研究发现,两组术后3个月、术后6个月的Harris评分及改良Barthel指数水平均明显升高,与术前比较有显著性差异(P<0.05);且治疗组Harris评分及改良Barthel指数优于对照组(P<0.05),疗效亦优于对照组(P<0.05)。表明对老年髋关节骨折术后患者进行系统康复训练是十分必要和有效的。
根据患者恢复时期不同,康复训练侧重点也有所不同,比如,在早期训练中侧重于维持下肢肌力、关节活动度正常化;在中期则重点训练各协同肌如股四头肌肌力,并使髋关节在前屈、后伸、外展、内收等活动度达到稳定化;在末期则侧重于重建患者步行能力,为恢复日常生活提供保证。
综上,对老年髋关节骨折术后患者进行系统康复训练,可有效改善髋关节功能和日常生活能力,提高生存质量,对骨折后的功能恢复起到了重要的作用,值得临床推广应用。

