滋水清肝饮合百合地黄汤加减治疗躯体化症状阳类证临床观察
黎胜驹,李玉红(广东省阳江市中医医院内三科,广东 阳江 529500)
躯体化症状是一种以持久的担心或认为自己患有各种躯体症状的优势观念为特征的神经症,临床上以各种躯体症状为突出表现,如失眠、头晕、头痛、口苦、口干、颈背酸痛、心悸、胸闷、气短、叹气、肢体乏力麻木、胃部不适、腰酸背痛等,或合并有躯体疾病,但不能解释的所诉症状[1]。躯体化症状可伴有焦虑或抑郁情绪,在确诊心理障碍患者中,躯体化障碍占2.7%。西医认为躯体化症状是由人的心理或情绪转换而来,是以躯体症状表达精神不适的一种现象,是“生物、心理、社会”三方面演化的结果。躯体化症状西医以综合性治疗为主,以健康教育和心理支持为基础,症状较重者给予药物治疗或药物联合心理治疗及物理治疗等。本研究用滋水清肝饮合百合地黄汤加减治疗躯体化症状阳类证效果较好,报道如下。
1 临床资料
共80例,均为2017年4月1日至2018年3月31日阳江市中医医院脑病中心门诊及住院患者。男50例、女30例,年龄40~60岁,病程6个月~2.1年。按随机数字表法分为治疗组40例和对照组40例,两组一般资料差异无统计学意义(P>0.05),具有可比性。
诊断标准:西医诊断标准参照2016年中华医学会神经病学分会神经心理学与行为神经病学组制定《综合医院焦虑、抑郁与躯体化症状诊断治疗的专家共识》的相关标准[2]。存在对躯体症状持续过度的焦虑、不恰当思维,症状涉及多个系统,反复就医,由此造成社会功能缺损。躯体化常伴有焦虑或抑郁症状,但多不典型。运用15项患者健康问卷(PHQ-15)筛查患者躯体化症状及评估严重程度[3]。症状头痛、眩晕、疲劳或无精打采、背痛、关节肢体的疼痛、失眠、胃痛或胀气、便秘、腹泻、心悸心慌、透不过气来、胸闷等。中医辨证以热象为主,以身发热感,恶热,肢暖,烦躁口渴,脉数有力等为主证[4]。
纳入标准:①符合躯体化症状的西医诊断标准;②符合阳类证的中医诊断标准;③年龄18~80岁;④签署知情同意书。
排除标准:①患有躯体化症状相关的器质性疾病[15];②不能坚持口服中药治疗的患者;③具有躯体疾病影响效果判断;④妊娠期、哺乳期或准备受孕;⑤精神障碍;⑥辨证不属阳类证。
2 治疗方法
两组予以安慰、鼓励等支持性心理治疗。
治疗组另用滋水清肝饮合百合地黄汤治疗。熟地20g,生地20g,山茱萸30g,当归10g,白芍15g,大枣5g,茯苓15g,山药15g,柴胡15g,栀子15g,丹皮15g,泽泻5g,百合30g。食滞腹胀减量生熟地加神曲、鸡内金、麦芽,肝郁血瘀加丹参、郁金,口苦便秘加龙胆、大黄、黄连,气虚加党参、黄芪,湿困苔腻加竹茹、苍术。每日1剂,凉水浸泡30min,再加水没过药物,武火煮沸,文火再煮20 min倒出药液,再加温水进行第2次煎煮,两煎混合。早晚2次饭后温服,每次约200mL。1周为一疗程。
对照组口服氟哌噻吨美利曲辛片(H.LundbeckA/S生产,批准文号H20130126)1粒,早午各1次。1周为一疗程。
3 观察指标
用15项健康问卷躯体症状群量表(PHQ-15)评估躯体化症状严重程度。健康问卷躯体症状群量表 (PatientHealth Questionnaire-15,PHQ-15)是由Spitzer等制定,有15个条目,调查近4周受各种躯体症状或症状群困扰的严重程度。根据严重程度分为0分(没有困扰)、1分(少许困扰)、2 分(很多困扰),分数越高表示越严重。15个症状分别为胃痛,背痛,胳膊、腿或关节疼痛(膝关节、髋关节等),痛经或月经期间其他的问题,头痛,胸痛,头晕,一阵阵虚弱感,感到心脏砰砰跳动或跳得很快,透不过气来,性生活中有疼痛或其他的问题,便秘、肠道不舒适、腹泻、恶心、排气、或消化不良,感到疲劳或无精打采,睡眠有问题或烦恼。
用自我报告式用药依从性评价表评价治疗依从性。Moriky-Green测评表包含4个问题:①你是否有忘记服药的经历;②你是否有时不注意服药;③当你自觉症状改善时,是否曾停药;④当你服药后自觉症状更坏时,是否曾停药,4个问题均回答为“否”给予4分,3个问题回答为“否”给予3分,以此类推,全部回答“是”,给予0分。
4 疗效标准[3]
临床痊愈:临床症状、体征消失或基本消失,证候积分减少大于等于95%。显效:临床症状、体征明显改善,证候积分减少70%~94%。有效:临床症状、体征均有好转,证候积分减少30%~69%。无效:临床症状、体征均无明显改善,甚或加重,证候积分减少不足30%。
5 治疗结果
两组疗效比较见表1。

表1 两组疗效比较 例(%)
两组治疗前后15项健康问卷评分比较见表2。
表2 两组治疗前后15项健康问卷评分比较 (分,(±s )s)
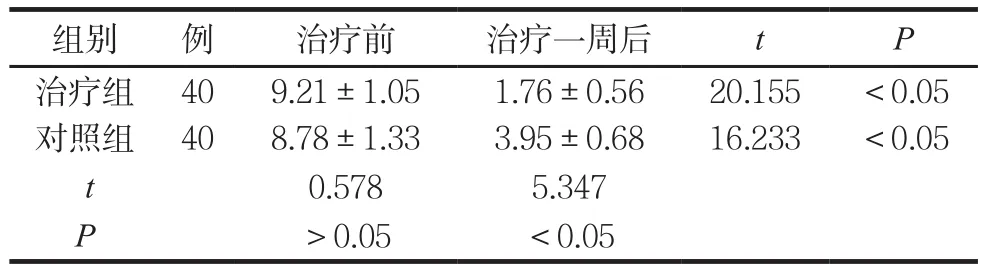
表2 两组治疗前后15项健康问卷评分比较 (分,(±s )s)
组别 例 治疗前 治疗一周后 t P治疗组 40 9.21±1.05 1.76±0.56 20.155 <0.05对照组 40 8.78±1.33 3.95±0.68 16.233 <0.05 t 0.578 5.347 P>0.05 <0.05
两组用药依从性比较见表3。
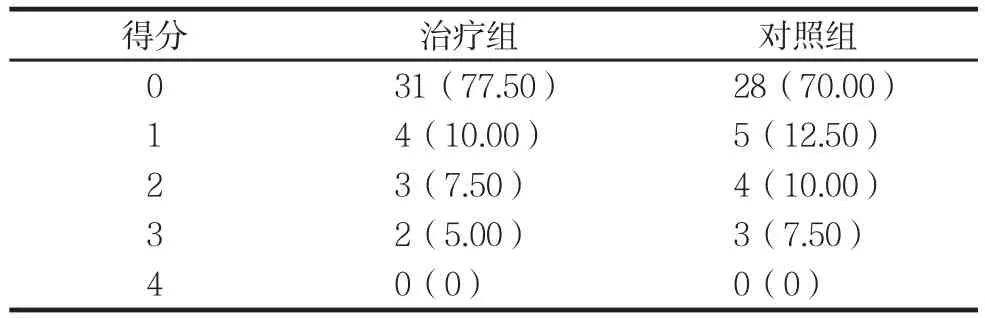
表3 两组用药依从性比较 例(%)
6 讨 论
躯体化症状属中医“郁病”范畴。基本病机为气机不畅,肝气郁结。肝为风木之脏,主疏泄而藏血,其气升发,喜条达而恶抑郁。情绪抑郁不舒,则可导致肝失疏泄,肝气郁结[6]。易于发生肝气郁结者,多源于肝气虚[7],所谓气虚引起气滞,肝气旺者气机流畅,不易为情志不畅所伤[8]。《灵枢》指出“肝气虚则恐,实则怒”,《灵枢·天年篇》指出“五十岁,肝气始衰”,《诸病源候论》言“肝气不足,则病目不明,两胁拘急,筋挛,不得太息,爪甲枯,面青,善悲恐,如人将捕之,是肝气之虚也……”秦伯未《谦斋医学讲稿》述:“从整个肝脏生理来说,以血为体,以气为用,血属阴,气属阳,称为体阴而用阳。故肝虚证有属于血亏而体不充的,也有属于气衰而用不强的,应该包括气、血、阴、阳在内,即肝血虚、肝气虚、肝阴虚、肝阳虚四种。在肝虚证上只重视血虚而不考虑气虚,显然是不全面的。”[9]肝气的虚实源于肾,因“肝肾同源”[10]。肝藏血,肾藏精,精血互生,故肝血和肾精相互滋养,肝肾相生[11]。若先天禀赋不足,肾精亏虚,则肝肾阴虚,精不化气,则肝气虚,容易发生肝气郁滞[12]。肝和肾均内藏相火,相火源于命门[13]。所谓“少火生气”,若先天禀赋不足,肾阳亏虚,则肝阳不足,阳虚则气弱,则肝气虚,而易于肝气郁滞[14]。肝为刚脏,赖肾水以滋养,肾阴亏损,水不涵木,或肝郁化火,暗耗肝阴等,均可导致肝阴不足,因为乙癸同源,肝阴不足往往易与肾阴不足合并出现,治疗要兼顾二脏[15]。郁病的发生往往是本有先天禀赋不足,肝肾的阴阳精血亏虚,肝气不旺,遇上情志诱因而致病。临床发现躯体化症状患者证候特点结合八纲辨证可以分为阳类证和阴类证。阳类证多以阴虚为本,因先天禀赋不足,肾精亏虚,则肝肾阴虚,精不化气。肝气虚,从而肝气郁滞,表现以身发热感,恶热,肢暖,烦躁口渴,脉数有力等为主证。
滋水清肝饮源于《医宗己任编》。《医宗己任编·四明心法·二十五方主证》载:“疏肝益肾汤,凡胃脘痛,大便秘结者,肝血虚也,此方主之,逍遥散所不能愈者,此方妙。柴胡、白芍、熟地、山药、山茱萸、丹皮、茯苓、泽泻,加归身、酸枣仁、山栀,名滋肾清肝饮。”滋水清肝饮以六味地黄汤滋阴养肾,合丹栀逍遥散疏肝清肝[16],从而达到滋水涵木,滋阴解郁的目的。百合地黄汤源自《金匮要略·百合狐惑阴阳毒病脉证并治第三》清热滋阴安神之效。滋水清肝饮合百合地黄汤治疗躯体化症状阳类证相须为用,有滋阴清热、疏肝理气之功。
滋水清肝饮合百合地黄汤治疗躯体化症状阳类证临床痊愈率较高,且不良反应少。

