血清脂肪酶对急性胰腺炎的诊断价值探讨
陈 静 吴 婷
1 福建中医药大学附属人民医院,福建省福州市 350000; 2 福建医科大学附属第一医院
急性胰腺炎(Acute pancreatitis,AP)作为临床常见的急腹症之一,大多数病程呈自限性,但高达47%的AP患者死于多器官损害,因此及时的诊断及治疗至关重要。因血清淀粉酶(Serum amylase,S-AMY)及胰腺的计算机X线断层扫描检查(X-ray computer tomography,CT)对早期或迟发的AP诊断存在一定局限性,故近年来国内外较集中于研究脂肪酶(Lipase,LPS)与AP的关系。研究发现,LPS因其半衰期相对较长,活力高于S-AMY,故在AP中的诊断效价均超过S-AMY,尤其对于某些非典型的胰腺炎(S-AMY正常或升高不明显者)。2003年国内的AP诊疗指南(草案)指出LPS活性测定对AP的诊断具有重要意义[1],但LPS在诊断AP时并无相应范围。2011年Cornett等[2]研究发现在LPS超过正常上限的3倍时,以胆源性AP最为常见。但有关LPS水平与AP病因的关系,目前为止国内尚未见相关报道。故本研究拟通过对急性腹痛时LPS水平的观察,AP时LPS的诊断效价以及各种病因导致的AP变化的研究,了解LPS的临床意义并分析LPS的影响因素,以进一步明确LPS在AP中的诊断价值。
1 资料与方法
1.1 研究对象 选取2014年1月—2016年12月期间于福建医科大学附属第一医院消化内科住院首诊为急性腹痛(发病时间在7d以内,并除外入院前有肺部疾病、糖尿病、心脏疾病病史或入院后确诊有该类疾病的患者)患者294例,其中男152例,女142例,平均年龄(52.2±18.5)岁。AP诊断及病情程度分级符合中国AP诊治指南(2003草案)[1],非AP腹痛病因则依据最后出院诊断。AP组116例,非AP组178例。其中AP组根据其严重程度可分为轻症急性胰腺炎(Mild acute pancreatitis,MAP)61例,重症急性胰腺炎(Severe acute pancreatitis,SAP)55例;根据其病因分为胆源性组、酒精性组、高脂血症性组、特发性组及其他组。胆源性组:影像学检查发现胆囊结石或肝内胆管壁增厚、胆道蛔虫等胆道疾病;酒精性组:饮酒后发病或既往存在酗酒史(男性:酒精量>40g/d,女性:酒精量>20g/d,且酒龄≥5年或者近2周平均饮酒精量达80g/d),又缺乏其他明显的发病证据[2];高脂血症组:血TG值>11.3mmol/L,或血清呈乳状,血TG值在5.65~11.3mmol/L之间,且找不到其他明显致病因素;其他组:发病因素为外伤性、妊娠性、先天性、遗传性、医源性、肿瘤性等;特发性组:患者入院后经各项检查,仍未发现明显的致病因素。非AP组可涵盖胆石症、肠梗阻、肿瘤、肝脏疾病等不同病因,若无法明确其病因的则归入不明原因急性腹痛组。
1.2 方法 (1)记录所有患者性别、年龄、饮酒史、吸烟史、病因,入院24h内静脉抽血检测LPS、S-AMY、TG等各项指标,并完善影像学检查。(2)实验室指标:LPS、S-AMY、TG,其中LPS和S-AMY均采用干片速率法,试剂购自强生(上海)医疗器材有限公司,仪器为美国强生VITROS FS 5.1自动干式生化分析仪, S-AMY的参考范围为30~110U/L,LPS参考范围为23~300U/L;(3)影像学检查:CT或超声检查。
1.3 诊断评价指标 包括灵敏度、特异度、阳性预测值、阴性预测值和Youden指数。其中Youden指数=灵敏度+特异度-1。
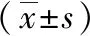
2 结果
2.1 一般情况 本组病例共294例,其中AP组116例(MAP组61例,SAP组55例),非AP组178例,AP组与非AP组、MAP组与SAP组比较,在年龄、性别方面差异均无统计学意义(P值分别为0.094、0.051及0.265、0.913,均P>0.05),具有可比性,见表1。
2.2 AP组与非AP组间LPS和S-AMY水平及不同病因的AP中LPS水平的观察 AP组LPS和S-AMY水平均明显高于非AP组,且两组间LPS和S-AMY水平的差异均有统计学意义(P<0.001),见表2。胆源性组、酒精性组、高脂血症性组、特发性组及其他组中LPS均有不同程度的升高,其均值均超过正常参考范围上限的3倍,以胆源性组升高较显著,但各组间差异均无统计学意义(P>0.05),见表3。非AP组的LPS和S-AMY水平虽均有不同程度的升高,但均值均未超过正常参考范围上限的3倍。
表1 两组年龄、性别的差异比较
注:*与AP组比较,P>0.05;▲与SAP组比较,P>0.05。
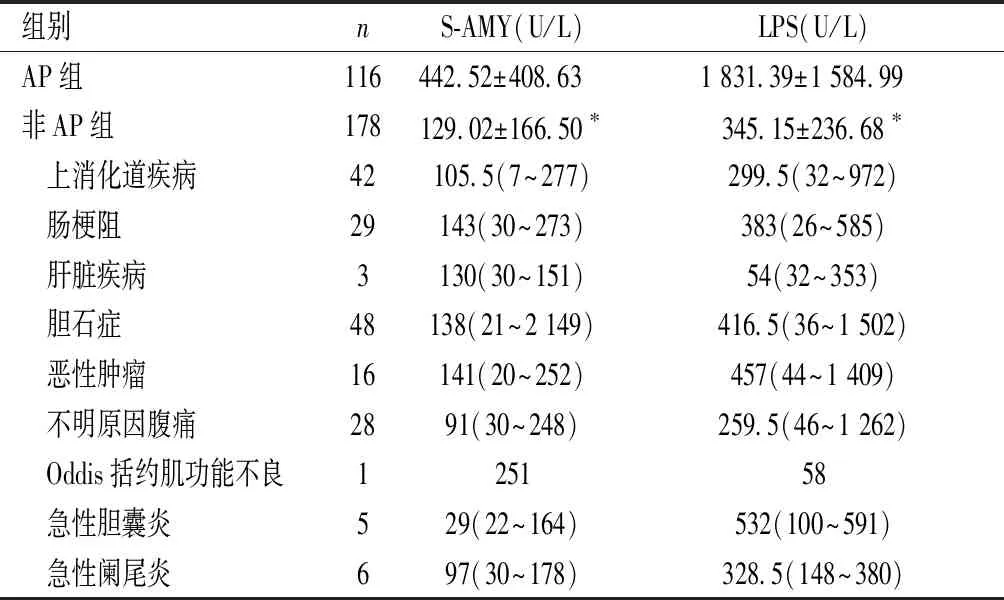
表2 AP组、非AP组间LPS和S-AMY水平的差异
注:*与AP组比较,P<0.001。
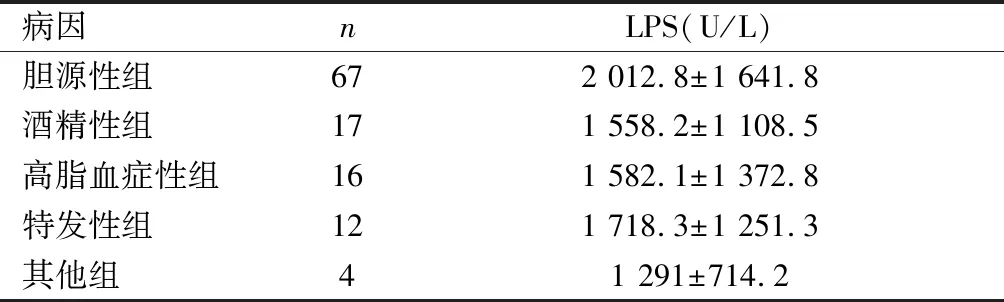
表3 LPS在不同病因AP中的差异
注:各组间P值均>0.05。
2.3 LPS和S-AMY诊断AP的价值 应用受试者工作特性曲线(ROC曲线)方法得出当LPS和S-AMY超过正常参考范围上限2倍时诊断AP的准确度最大(即cutoff值),LPS诊断AP的灵敏度、特异度及ROC曲线下面积(见表4、图1)均高于S-AMY。LPS和S-AMY在诊断AP时的ROC曲线下面积间的差异具有统计学意义(P=0.000 1<0.05),说明LPS对AP的诊断效价高于S-AMY,见表4。
2.4 性别、年龄、TG、吸烟及饮酒与LPS的关系 经多元线性回归分析,饮酒与否与LPS水平存在线性回归关系(回归系数的t检验值为2.592,P=0.01<0.05),且LPS水平随着饮酒龄的增加而升高。而年龄、性别、吸烟、TG水平与LPS则无相关性(回归系数的t检验值及P值分别为0.666、-0.253、-1.010、-1.161及0.506、0.801、0.313、0.248,均P>0.05)。
3 讨论
上腹痛常见的原因有急慢性胃炎、消化性溃疡、胆石症、肝脏疾病、胰腺疾病,其在临床特点上较为类似,及时有效的鉴别诊断对疾病的诊疗及预后起关键作用。AP是临床常见的急腹症病因之一,其起病急、发展迅速、预后差。早期诊断、准确评估病情、及时治疗,对提高AP的治愈率尤为重要。

表4 AP酶学诊断指标的ROC曲线比较
注:*P=0.000 1<0.05。
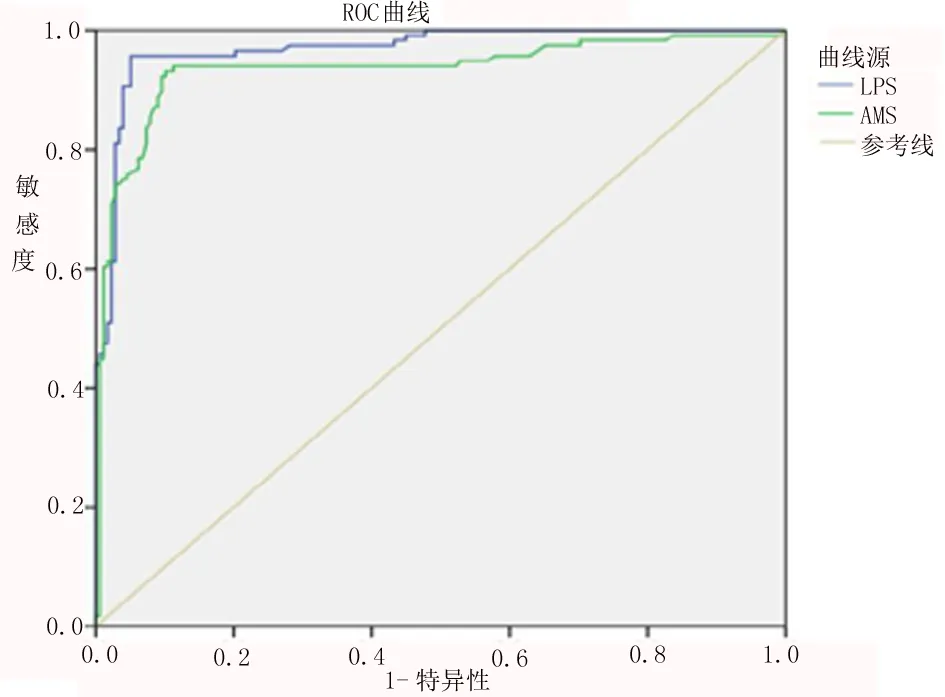
图1 LPS、S-AMY对AP的诊断ROC曲线
近年来,许多学者认为LPS可作为诊断AP的重要实验室酶学指标,甚至可取代S-AMY[3-5]。但LPS除了存在于胰腺外,还可存在于食管、十二指肠、胆道、肝脏等组织中。临床中常见到急性上腹痛患者LSP有不同程度增高[6],因此本组分析了近3年我院消化内科急性腹痛患者的LPS、S-AMY水平,结果显示AP组的LPS水平明显升高,均值超过正常上限的3倍;非AP性腹痛组多数患者LPS升高不明显,均值未超过正常上限的3倍。LPS主要由胰腺腺泡合成,绝大多数进入十二指肠,只有少量进入血液,AP以外的急腹症患者如消化性溃疡、肝脏疾病,其LPS排出受阻,可使血中LPS的含量轻微上升;而AP患者其胰腺腺泡大量破坏,胰管阻塞,阻碍LPS进入十二指肠而返流入血,在血中浓度急剧升高。因此两者LPS的升高程度有很大区别。本研究结果符合该结论。但本研究中少部分特别是肠梗阻、胆石症、不明原因腹痛患者的LPS有明显升高,甚至在正常上限3倍以上。脂肪酶虽主要来源于胰腺,但也有学者认为全部小肠的脂肪酶活性和胰腺的相等,因此部分肠梗阻患者LPS明显升高考虑与该原因有关。此外,类固醇等药物,病毒和细菌等微生物的感染,尿毒症等原因导致胰腺急性损伤引起亚临床胰腺炎也可能是LPS明显升高的原因之一,如胆石症并发胆道感染。因此,临床中LPS超过正常上限3倍者虽多为AP所致,但部分非AP患者也可有LPS的明显升高,故需注意结合病史资料,认真鉴别诊断。
LPS因其半衰期相对较长,活力高于S-AMY,故对早期和迟发的AP有一定诊断价值[1]。本研究因属回顾性资料,无法对S-AMY和LPS的时项变化进行分析。本调查中116例为AP患者,分析显示LPS在诊断AP时的灵敏度、特异度分别为95.09%、94.94%,S-AMY分别为93.1%、89.89%,与相关文献报道基本相符合,且LPS对AP的诊断效价高于S-AMY。2006年美国胃肠病学会已LPS超过正常上限的3倍以上纳入到AP的诊疗指南中。但本研究的上述结果是在LPS及S-AMY处于正常参考范围上限2倍左右时成立的,这可能与我院为省级三甲医院,收治的AP患者中SAP所占比例较多(与MAP比例接近1∶1),病例筛选时存在一定的选择偏倚,SAP患者因胰腺组织广泛坏死,其S-AMY可不升高;此外收治的AP患者中高脂血症性AP占一定比例(16/116),该类患者因存在抑制S-AMY活性的非脂类抑制因子,且后者可通过肾脏进入尿液,抑制尿淀粉酶(Urea amylase,U-AMY)活性,因此导致S-AMY、U-AMY水平不升高或稍微升高。
关于AP的病因方面,有学者对过去50年各国关于AP的20项研究分析发现,胆源性AP较为常见(占41%),我国也是如此。资料统计显示,胆囊内小结石或微结石(直径<3mm)的下移是引起胆源性AP的最常见原因,70%的AP患者粪便中可找到结石。因超声检查对隐性结石存在局限性,故导致AP病情反复及医疗资源的浪费。国外有项前瞻性研究[2]发现当LPS超过正常参考上限3倍时,以胆源性AP最为常见,因此建议对于LPS超过正常上限3倍的AP患者,若超声检查未见结石,且无其他病因可解释、病情反复发作者,可行ERCP或EUS以明确是否存在隐性结石以协定进一步诊疗方案。对此国内并未见相关报道。本研究将116例AP患者按其病因分为5组,分析发现不同病因AP各组中LPS有不同水平的升高,均值均超过正常参考范围上限的3倍,以胆源性组升高较显著,但各组间差异并无统计学意义(均P>0.05)。与国外文献不一致,当然本研究样本量较小,且为病例资料回顾性分析,部分病因诊断欠规范,这一结果难以完全说明问题。也可能与人种族差异有关。有待于大宗、前瞻性研究进一步阐述。
LPL为LPS分类中的一种,其主要作用是参与富含TG的脂蛋白的水解。有研究发现不同基因型的LPL,其高TG血症的患病率不同;同一基因型内随着血浆LPL的浓度增高,其高TG患病率下降。且吸烟、饮酒、肥胖程度相近人群中不同基因型之间LPL浓度的差异有统计学意义,同一基因型人群中吸烟、饮酒、超重(BMI≥24)和腹部肥胖者(男性腰围≥85cm或女性≥80cm)的血浆LPL浓度均降低,均有统计学意义。且吸烟、超重及腹部肥胖均为LPL浓度的独立影响因素[7],但类似研究并未见到相关及进一步报道。经多重线性回归分析发现本次研究中饮酒与否与LPS水平之间存在回归线性相关,且LPS水平随着饮酒龄的增加而升高。因为酒精及其代谢产物一方面可直接使胰液中的脂质微粒体酶的分泌以及促进LPS降解的增加;另一方面可间接刺激胰液的分泌,胰液中胰酶和蛋白质含量增加,钙离子浓度增加,形成胰管内蛋白质沉淀,阻塞胰管使胰液流出受阻,从而胰管内压力升高,引起胰腺损伤。而本研究中LPS水平与TG、吸烟与否无相关性,与刘军等人[8]的研究结果不符,考虑原因如下:本研究为回顾性病例分析,缺乏BMI、腰围相关变量,在进行各因素间相关性分析时未能排除BMI、腰围对LPL的影响,且各因素对LPL的影响程度尚未知;其次本研究样本量较少,对于吸烟、饮酒史询问时存在患者主观可靠性;目前该方面的相关研究及报道较少,以上因素与LPL水平间的关系尚无定论,且因LPL基因型与其浓度存在相关性,因此不能排除种族、遗传、环境等因素影响。因此,各因素与LPS水平的关系,可能存在的影响程度,均有待于进一步的大宗、前瞻性的研究。
总之,AP因其病死率高、预后差为临床危急重症之一,历年来学者们致力于其诊断标准、病情评估及治疗指南的修订。LPS因其特异性较强、半衰期较长,其对AP的诊断效价高于S-AMY,尤其是在非典型胰腺炎中。但因LPS来源的不同,导致其在某些非胰腺疾病中也有不同程度的升高。本研究显示了LPS在AP中的诊断价值,探讨了LPS在不同病因的急性腹痛中的水平差异,为临床上急性腹痛的鉴别诊断提供了一定的指导意义。但由于本研究是回顾性病例资料分析,病例筛选时存在一定的选择偏倚,且有些指标收集时缺乏完整性,对分析结果存在一定的影响,特别是LPS在不同病因中的水平差异及LPS的相关影响因素等,还有待大宗、前瞻性的研究以进一步阐明。

