血糖控制优化方案在肝胆外科术后应激性高血糖患者中的应用
郑末兰
湖北省大冶市人民医院 435100
肝胆外科术后患者出现应激性高血糖的发生率高达75%,严重的高血糖可损害免疫系统,增加腹腔内感染和切口感染的发生率[1]。严格的血糖控制,能有效地改善疾病的预后,降低相关的并发症和副作用。常规CIIT方案主要采取间歇血糖测量和胰岛素的人工输注,容易引起低血糖和血糖波动较大。低血糖是胰岛素治疗最主要的副作用,同时也是实现血糖控制状况的限制性因素。严重的低血糖会损伤人体器官,而大脑则是首当其冲,可能会出现轻微烦躁、癫痫、意识障碍,甚至永久性脑损伤或死亡等一系列状况[2]。肝胆胰手术患者通常血糖波动较大,而传统的常规胰岛素强化治疗容易导致低血糖或者高渗性昏迷[3]。因此,肝胆胰手术后患者的血糖控制已经成为外科重症监护病房(ICU)的一个关键问题。目前尚无完整的血糖控制程序,不同医院所采用的血糖控制方法不尽相同,其效果也各异。为此,我院通过长期实验研究,得出BGCOP方案,运用该方案治疗SHG患者,并与CIIT进行比较,具体结果报道如下。
1 资料与方法
1.1 临床资料 本研究在我院肝胆外科重症监护病房实施,研究对象为2015年1—12月接受肝胆外科手术且被诊断为SHG的患者。实验初共纳入105例患者进入研究,最终由于资料不全、患者不愿继续参与研究、不符合纳入条件等因素共19例被排除在外,共86例患者进行实验分析。所有患者最近均接受肝胆或胰腺手术。纳入标准:(1)年龄为18~70岁;(2)急性生理与慢性健康评分(Acute Physiology and Chronic Health Evaluation,APACHE)评分≥10;(3)无糖尿病病史。排除标准:(1)糖尿病或糖化血红蛋白>6%;(2)最近接受免疫或糖皮质激素的治疗。符合应激性高血糖的诊断标准[4-5]。当2种以上方法显示患者空腹血糖≥7.0mmol/L,或者随机血糖水平≥11.1mmol/L时即可被诊断为应激性高血糖。86例患者,根据其入院顺序随机分为实验组和对照组,各43例。两组基线资料比较差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组患者基线资料比较
1.2 方法 实验组采取BGCOP方案控制血糖,BGCOP方案具体见表2。对照组采取常规胰岛素强化治疗CIIT方案控制血糖。CIIT方案为25~50 U胰岛素+50ml NS进行静脉内微泵输注,起始时每1~2h测1次血糖,血糖相对稳定后每4~6h测1次血糖。两组患者均接受相同的常规术后护理。
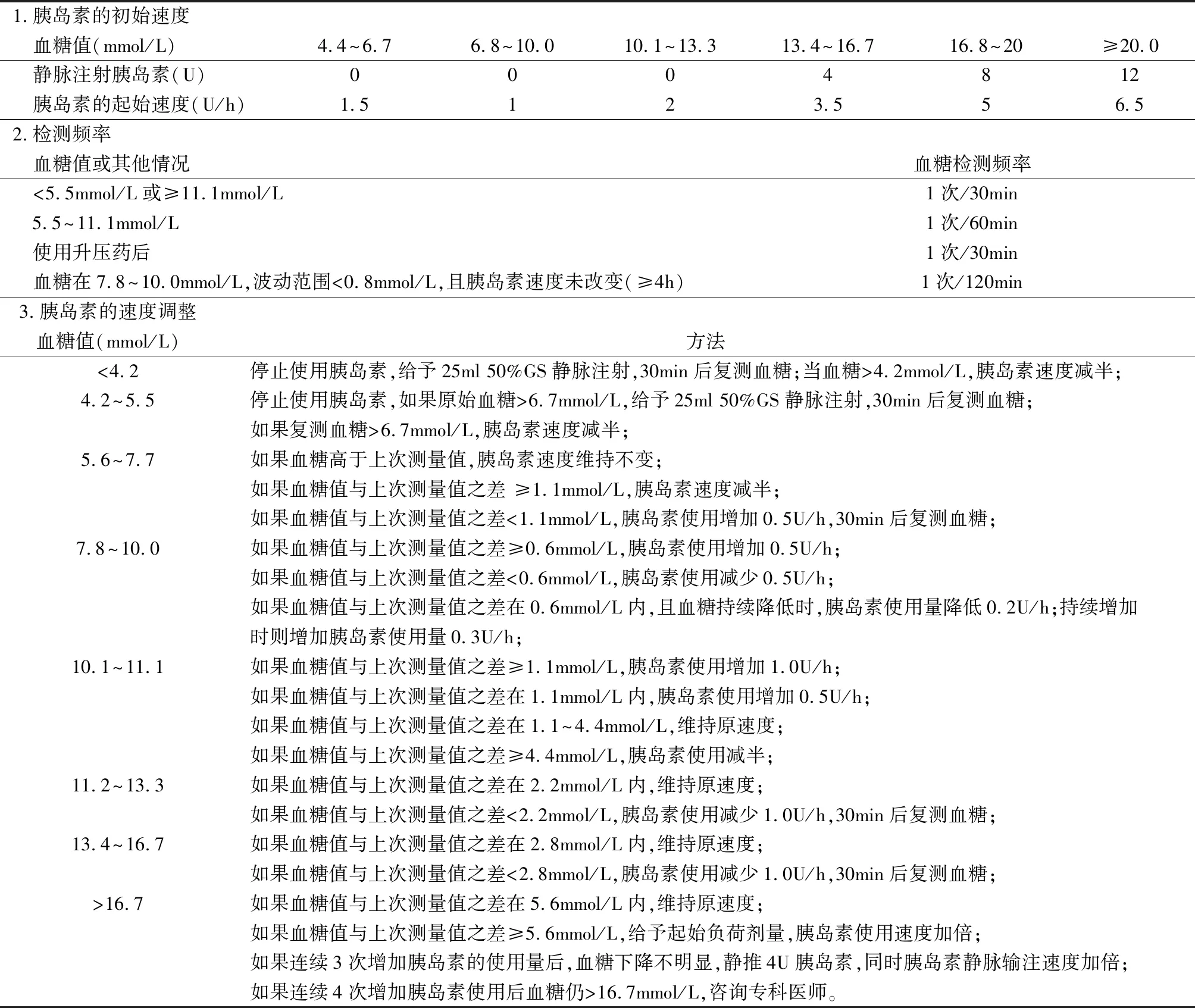
表2 血糖控制的优化策略
1.3 观察指标 两组患者血糖控制效果(血糖控制到目标值的时间、高血糖指数)、不良反应发生率和并发症发生率。

2 结果
2.1 两组患者血糖控制效果比较 实验组血糖控制到目标值的时间显著短于对照组,差异有统计学意义(P<0.05)。对照组的高血糖指数明显高于实验组,差异有统计学意义(P<0.05)。见表3。
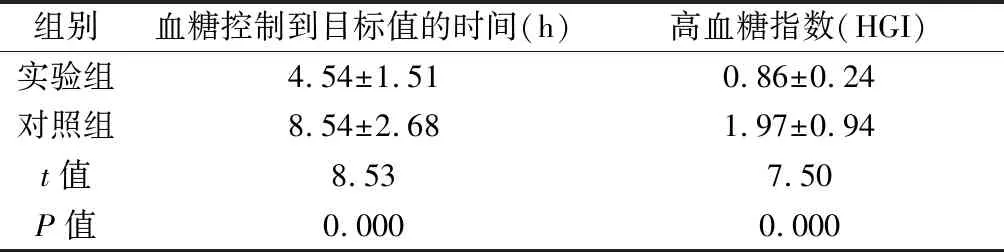
表3 两组患者血糖控制效果比较
2.2 两组患者不良反应发生率比较 对照组患者低血糖、严重低血糖、50%葡萄糖救援发生率明显高于实验组,差异有统计学意义(P<0.05);两组患者高渗性昏迷的发生率的差异无统计学意义(P>0.05)。见表4。
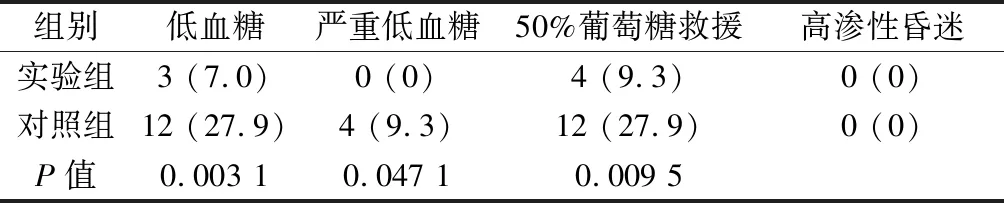
表4 两组患者不良反应发生率比较
注:Fisher’s-exact test,two-tailed。
2.3两组患者并发症发生率比较 对照组患者腹部感染、切口感染、口腔感染和肺部感染的发生率明显高于实验组患者,差异有统计学意义(P<0.05)。见表5。
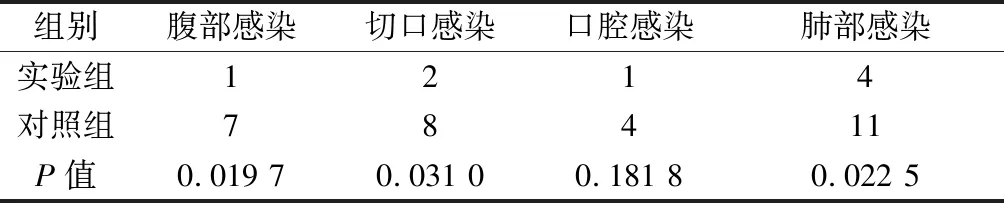
表5 两组患者并发症发生率比较
注:Fisher’s-exact test,two-tailed。
3 讨论
肝胆胰外科术后患者与血糖控制相关的死亡风险不但与高血糖、低血糖相关,还与血糖的波动密切相关[6-7]。因此,术后维持患者血糖在适当的水平且减小波动是减少死亡风险、降低并发症等的有效措施。在本研究中,笔者比较了两种方案对血糖的控制效果,主要通过对血糖的控制状况(包括血糖水平和血糖的波动情况)、不良反应和并发症发生率来比较两种方案的优劣[8-9]。研究结果显示,与CIIT方案相比,BGCOP方案对血糖控制更有效,肝胆胰术后SHG患者低血糖发生率和并发症发生率明显较低。
传统的血糖控制是使用初次血糖水平和最大血糖水平来评估术后血糖控制水平的。这些值都是单一的血糖值测量,不能够完整反映整个高血糖的治疗过程。如果采取所有测量的血糖值平均值作为观察值,将产生较大的误差。为此,Mathis等[10]研究出HGI作为观察指标,HGI是一种血糖—时间的曲线面积,用高于正常血糖值的曲线下面积作为HGI。HGI能够计算出不同时间血糖样品的血糖值分布,可有效避免低估血糖值。因此,它是一个有效和客观的血糖控制监测指标。在本研究中,实验组采取BGCOP方案后血糖控制到目标值的时间和HGI均明显低于对照组,表明该方案能够迅速控制血糖,且血糖控制后波动较小,优于CIIT方案。
高血糖可降低人体的免疫力,例如降低吞噬细胞的杀伤作用和造成组织损伤。同时,其他研究还表明高血糖还能增加术后腹腔及切口感染的发生率;本研究中对照组患者腹部感染、切口感染、口腔感染和肺部感染的发生率明显高于实验组患者,与其他研究结果一致。这表明, BGCOP 能够有效地控制SHG。研究表明,高血糖或者血糖波动较大是导致糖尿病患者中枢神经、周围神经、自主神经以及糖尿病足、伤口不愈合等一系列事件的重要原因,因此控制血糖水平且尽量避免波动是促进术后愈合的有效措施。
低血糖是血糖控制过程中最常见的并发症。患者发生严重低血糖时会导致抽搐、昏迷、不可逆脑损伤,甚至是心脏骤停。外科危重患者往往需要机械通气和镇静,患者无法与医务人员进行有效的沟通;因此如果患者发生低血糖,往往是难以察觉,将增加患者的死亡率。相反,高渗性昏迷普遍特点是高血糖、高钠血症、高血浆渗透压和脱水;此外,高血糖患者还可以表现为渐进性意识模糊。上述并发症如果不能够及时发现和处理,将会导致严重的后果。因此,理想的血糖控制方案需要能够实时测血糖状态,并根据血糖水平进行胰岛素的调整。BGCOP方案根据术后患者血糖初始水平的不同,其胰岛素使用的初始速度也不同;同时,根据血糖控制水平的不同,其监测频率也不同;此外,根据血糖控制水平的不同,进行胰岛素调整的方案也不同。BGCOP方案最大的优点是根据血糖控制水平的不同对胰岛素速度、监测频率和调整使用量等均做到了具体的量化,便于医护根据标准进行目的性的调控。
综上所述,肝胆胰术后SHG患者,使用BGCOP方案控制血糖较CIIT方案更安全,更有效。

