经支气管冷冻肺活检诊断间质性肺疾病的价值分析
朱旭友,施娟红,易祥华,张子强,郑少强,张 龙,刘玉婷,曾 郁, 韩洪秀,方 霞
1.同济大学附属同济医院病理科,上海 200065 2.同济大学附属同济医院呼吸与危重症医学科,上海 200065 3.同济大学附属同济医院放射科,上海 200065
间质性肺疾病(interstitial lung disease,ILD)是以肺间质为主要病变的众多异质性疾病的总称,以肺间质的慢性炎症和进行性的纤维化为病变特点,一直是临床和病理诊断的难点,明确诊断需要通过临床-影像-病理诊断(CRP诊断)[1-2],即多学科诊断模式。由于ILD的病变相对缺乏特征性,病理诊断对肺活检取材的部位和组织块大小有较高的要求。小活检(经支气管活检和经皮肺穿刺活检)获取组织标本小、不适宜诊断ILD。外科小切口和胸腔镜肺活检创伤大,有时患者肺功能难以耐受,临床应用受限。
经支气管冷冻肺活检(transbronchial cryobiopsy,TBCB)技术是近年开展的一种新技术,是将冷冻探头经支气管镜伸入远端小支气管,利用冷冻探头在冷冻过程中的粘附性,将探头周围的肺组织撕裂,获得组织学标本的一项技术[3-5]。其在ILD诊断中的应用价值还不完全明确。本文报道经TBCB诊断的5例ILD,探讨其在ILD诊断中的价值,以提高临床诊断水平。
1 材料与方法
1.1 临床资料
病例来自同济大学附属同济医院2018年8月—2019年8月期间的住院患者,一般临床资料总结见表1。5例中,男性2例,女性3例,年龄29~66岁,平均(54.20±14.72)岁;临床症状主要表现为咳嗽、进行性呼吸困难等。发病至(本院)就诊时间20 d~120个月不等,平均(38.53±51.67)个月。高分辨率CT(HRCT)显示双肺网格状、条索状模糊影。2例患者有长期的吸烟史(均大于30年),1例有挥发性酸性化合物吸入史,其余接触史无特殊。所有患者痰菌培养未检出分枝杆菌和其他特殊致病菌,类风湿因子(RF)阳性和抗中性粒细胞胞质抗体(ANCA)阳性各2例(表1)。
1.2 TBCB取材方法
全身麻醉下经口置入8.5 F硬质支气管镜,镜鞘侧孔连接高频喷射呼吸机通气,经镜鞘内进入外径5.9 mm软质支气管镜。术前注射用血凝酶2 IU加生理盐水10 mL静脉推注。根据CT影像学表现,将软镜置于待活检部位支气管开口,将直径2.4 mm的冷冻探头(20416-032,德国ERBE公司)经软镜工作孔道置入待活检部位支气管内直到探头不能再伸入时将探头后退2 cm,冷冻3~6 s后立即将探头与软镜一起拉出,将冷冻取出的肺组织送检。如果选取另一病变部位取材则重复上述操作。一般取4~6块,组织块大小直径3~5 mm,分别标明取材部位送病理检查;如果需要同时送检进行细菌和真菌培养。

表1 5例患者的一般临床特点
1.3 标本的固定和制片
标本离体后马上放入4%中性甲醛中固定,固定液的体积不少于活检组织体积的10~15倍,要保证标本浸泡在固定液中(可用纱布包裹浸泡),固定的时间一般常温下不少于8~24 h为宜。送检的标本全部取材包埋,每块组织包一个蜡块,以便分别评价取材效果。切片常规苏木精-伊红染色,分别光镜和偏光镜观察。
2 结果
2.1 活检标本效能评价
5例患者共取活检24块,平均每例活检(4.8±0.84)次,获得标本块数4~6块(平均4.8块),每次活检均取得组织标本,标本大小1~40 mm2,平均(8.19±7.73) mm2(表2),有效组织块(显微镜下显示有病变的组织块)数19/24,有效比率达79.17%。
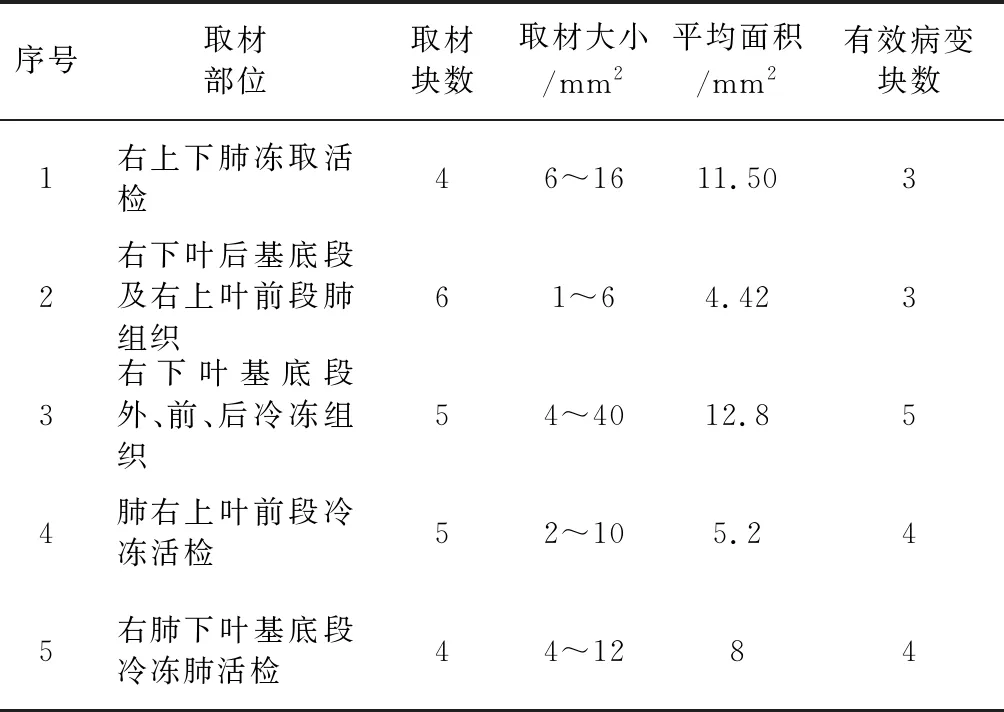
表2 5例患者的活检及标本情况
2.2 光镜观察和病理诊断
5例患者均获得确切的病理诊断及CRP诊断(表3):病例1患者为长期吸烟男性患者,HRCT主要表现为双肺的淡磨玻璃影和小叶中心性结节影(图1A);光镜病变沿小气道斑片状分布, 末稍细支气管中心性,呼吸性细支气管及肺泡腔内巨噬细胞聚集,间质纤维化并扩展延伸到周围相邻肺泡壁(图1B),诊断为呼吸性细支气管炎伴间质性肺疾病(respiratory bronchiolitis associated interstitial lung disease,RB-ILD)。例2、3患者HRCT均主要表现为两肺胸膜下见斑片状、网格状、条索状模糊影(图1C、1E);光镜下可见成纤维细胞灶(图1D),主要显示为淡染的成纤维细胞束,其间有黏液样基质,有些区域呈大小不等的囊性气腔,被覆细支气管上皮(图1F);形态呈现普通型间质性肺炎(UIP)表现,结合病例2自身免疫抗中性粒细胞胞浆抗体(ANCA)阳性,病例3类风湿因子(RF)阳性、抗中性粒细胞胞浆抗体(ANCA)阳性,诊断为结缔组织病相关性间质性肺病(CTD-ILD)。病例4例,29岁女性患者,两肺见散在斑片状、网格状密度增高影,边缘稍模糊,局部呈“铺路石样”改变(图1G),镜下肺泡纤维间隔增宽,局部可见棕褐色炭末样物,呈肺泡炎样改变(图1H),局灶肺泡腔见红染颗粒状物,病理表现为肺泡蛋白沉积症(PAP)和过敏性肺炎(HP)改变,结合患者居住环境(工厂周围)史诊断为吸入相关间质性肺病。病例5部分胸膜下可见散在蜂窝状改变(图1I),镜下可见肺组织间隔增宽,慢性炎症细胞浸润,病变分布轻重不一,可见典型的成纤维细胞灶(图1J),形态为UIP表现,CRP诊断为特发性肺纤维化(IPF)。

表3 5例患者的病理诊断及CRP诊断对照
3 讨论
ILD种类众多,病因和性质不同,不同的疾病其治疗和预后不同,明确的诊断具有重要的临床意义[1,2]。但是,ILD的诊断一直是临床和病理的难点,明确诊断不仅需要通过CRP诊断模式,而且病理诊断对标本取材的位置和大小有较高的要求。支气管镜肺活检和粗针穿刺肺活检因为获取组织标本过小,不能提供足够的诊断材料,对ILD诊断不适用;外科小切口和胸腔镜肺活检相对创伤较大,临床应用受限[3]。因此,临床迫切需要寻求一种微创的肺活检取材方法、并且获得的病理标本能满足病理诊断的需要。TBCB是一项新近开展的肺活检技术[3,4],它是利用冷冻探头在冷冻过程中的黏附性,将经支气管进入的探头周围的组织暴力撕裂,获得组织学标本的一项技术,国内最先由郭树良教授开展用于ILD诊断,并与本团队合作开展研究,获得病理诊断结果[5]。支气管镜下钳夹组织活检(简称小活检),对ILD诊断不适用。小活检对排除肺肿瘤、明确结核和真菌等少数ILD的诊断有帮助,可用于排除ILD的诊断。
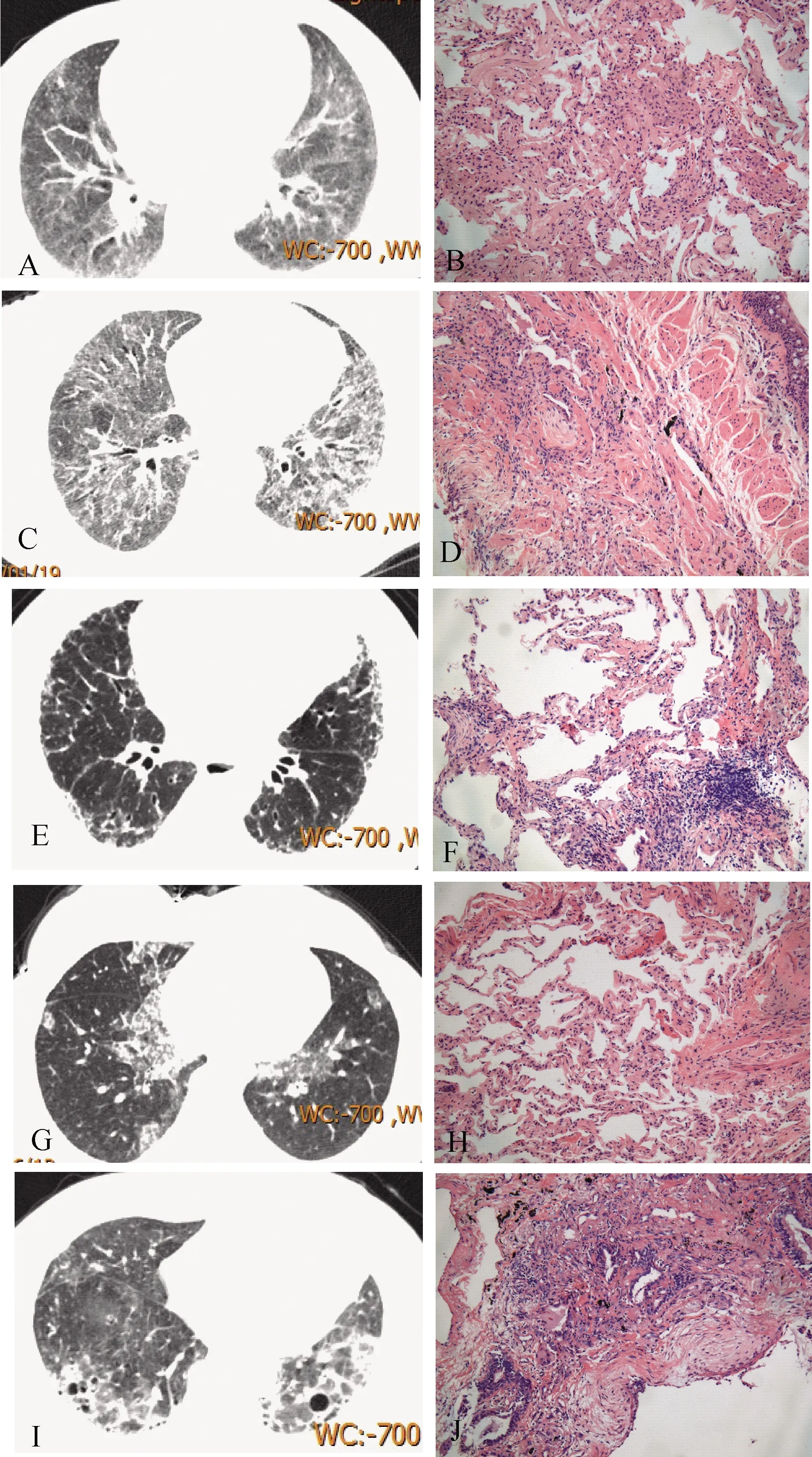
A.例1RB-ILD患者的HRCT;B.例1患者的病理(HE×100);C.例2CTD-ILD患者的HRCT;D.例2患者的病理(HE×100);E.例3CTD-ILD患者的HRCT; F.例3患者的病理(HE×100);G.例4吸入相关的间原性肺病患者的HRCT; H.例4患者的病理(HE×100);I.例5IPF患者的HRCT;J.例5患者的病理(HE×100)
本组5例患者,通过冷冻肺活检明确了病理诊断。病例1有30余年的吸烟史,胸部CT显示网状小结节影,片状磨玻璃影;镜下表现为呼吸性细支气管及其周围的气腔内有含色素的巨噬细胞聚集,符合RBILD的诊断[6-7]。例2和例3在病理形态上都有肺间质性炎症和纤维化,由于存在自身免疫抗体,病理诊断首先考虑为结缔组织病相关性间质性肺病(CTD-ILD)。其中例2和例5在病理形态上都表现为普通型间质性肺炎(UIP),后者没有胶原血管病和其他引起UIP的病因存在,故通过CRP诊断确定为特发性肺纤维化(IPF)[8-9]。例2由于存在结缔组织病而诊断为CTD-ILD,这是两者的不同。例4影像显示两肺散在斑片状、网格状密度增高影,局部呈“铺路石样”改变,故首先怀疑“肺泡蛋白沉积症”;光镜下仅在少量肺泡腔有肺泡蛋白物质沉积,其余均为肺泡炎改变,目前诊断肺泡蛋白沉积症依据不足,结合患者有较长期居住在工厂周围接触有害气体,故诊断为吸入相关的间质性肺病。
ILD的病理诊断要求多点取材和获得一定大小的组织块。取材局限难以取到有效病变组织,组织块过小常常不能见到有诊断意义的病变特点,因此合理取材显得至关重要。高质量的TBCB活检技术获得满意的病例标本,需具备以下3个方面:(1)术前应常规完善胸部HRCT,充分评估病灶分布的范围和部位;(2)取材应选择病变集中且形态典型的靶部位,并由技术娴熟的医生完成活检操作;(3)必要时可采用如超声引导、电磁导航等技术实现精准定位。本组病例2,由于取材过小,有3块均视为无效病变组织,此也便是TBCB的不足之处,无效病变不能提供利于诊断的特征性病变,好在取材次数多,获取另外有效3块病变组织。其余各病例活检组织有效病变组织均较为理想。总之,我们的研究显示,TBCB损伤小、并发症少,容易获得有效病变组织块,是ILD病理诊断的一种有效取材方法。TBCB的临床使用尚需进一步积累较多病例明确其价值。

