清胰承气汤联合西药治疗重症急性胰腺炎患者的有效性观察
闫风
(河南开封市中医院ICU 开封475000)
急性胰腺炎是指胰腺内胰酶被激活,导致胰腺组织出现自身消化、水肿、出血甚至坏死。近年来,急性胰腺炎的发病率呈逐年增加的趋势。李力等[1]报道称,大多数轻度急性胰腺炎患者,预后良好;重症急性胰腺炎患者常伴持续性脏器衰竭或胰腺组织坏死,病死率高达20%~30%,故重症急性胰腺炎应尽早治疗。《中国急性胰腺炎诊治指南》[2]指出,治疗重症急性胰腺炎时,应注意维护脏器功能。这时可以采用中医中药治疗,中药制剂可降低血管通透性,抑制巨噬细胞、中性粒细胞等炎症细胞的活化,清除体内毒素。重症急性胰腺炎在中医中属于“腹痛”范畴,且中医辨证论治治疗重症急性胰腺炎的效果已得到肯定。本文旨在观察采用清胰承气汤联合西药治疗重症急性胰腺炎的效果。现报道如下:
1 资料与方法
1.1 一般资料 选取2014年1月~2018年9月我院收治的82例重症急性胰腺炎患者作为研究对象,随机分为对照组与观察组,每组41例。观察组男27例,女14例;年龄30~73岁,平均年龄(53.96±11.48)岁;发病时间 3~36 h,平均发病时间(14.28±3.12)h;胆源性28例,非胆源性13例;平均急性生理与慢性健康评分(APACHE-Ⅱ)评分为(13.48±4.12)分。对照组男26例,女15例;年龄30~72岁,平均年龄(54.18±11.52)岁;发病时间 3~35 h,平均发病时间(14.30±3.08)h;胆源性 30例,非胆源性11例;平均 APACHE-Ⅱ评分为(13.50±4.11)分。两组患者的一般资料相比较,差异无统计学意义,P>0.05,具有可比性。本研究符合医院医学伦理委员会审批标准。
1.2 纳入标准 伴急性、突发性、剧烈上腹疼痛,呈背部放射的患者;血清淀粉酶超过正常值3倍以上者;符合《急性胰腺炎诊治指南(2014版)》[3]中重症急性胰腺炎诊断标准者;自愿参加本研究并签署了知情同意书者。
1.3 排除标准 妊娠期或哺乳期女性;儿童;伴恶性肿瘤,预计生存期≤3个月者;伴严重慢性脏器功能衰竭者;精神异常或有认知障碍者;中途退出研究者。
1.4 治疗方法
1.4.1 对照组 采用常规西医治疗。患者入院后,及时给予心电监护、吸氧、镇痛、纠正休克、胃肠减压和维持水电解质平衡等治疗;将生长抑素(国药准字H20066708)3 mg加入0.9%氯化钠溶液500 ml中,静脉滴注12 h;并将100 000 U乌司他丁注射液(国药准字H20040476)加入10%葡萄糖注射液250 ml中,静脉滴注,2次/d;静脉注射奥美拉唑(国药准字H20056108)40~80 mg,1 次 /d;补液扩容,维持有效血容量,并给予营养支持;给予抗生素防止感染。
1.4.2 观察组 在对照组的基础上加用清胰承气汤治疗。清胰承气汤组方:大黄、厚朴、枳实、白芍、木香、山栀各10 g,柴胡12 g,延胡索、红藤、丹参各15 g,1 剂 /d,加水煎煮取药汁 200 ml,分 2~4 次经胃管注入,连续给药12 d。
1.5 观察指标 (1)检测两组患者治疗前后的血清淀粉酶、白细胞介素-6(IL-6)和肿瘤坏死因子-α(TNF-α)水平并比较;(2)比较两组的腹痛消失时间、排气时间和住院时间;(3)比较两组患者的病死率。
1.6 统计学处理 数据处理采用SPSS20.0统计学软件,计数资料以%表示,采用χ2检验,计量资料以(±s)表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗前后的血清淀粉酶、IL-6和TNF-α水平比较 治疗前,两组患者的血清淀粉酶、IL-6和TNF-α水平相比较,差异均无统计学意义,P>0.05;治疗后,两组患者的血清淀粉酶、IL-6和TNF-α水平均显著降低,且观察组的上述指标水平低于对照组,差异均有统计学意义,P<0.05。见表1。
表1 两组患者治疗前后的血清淀粉酶、IL-6和TNF-α水平比较(±s)
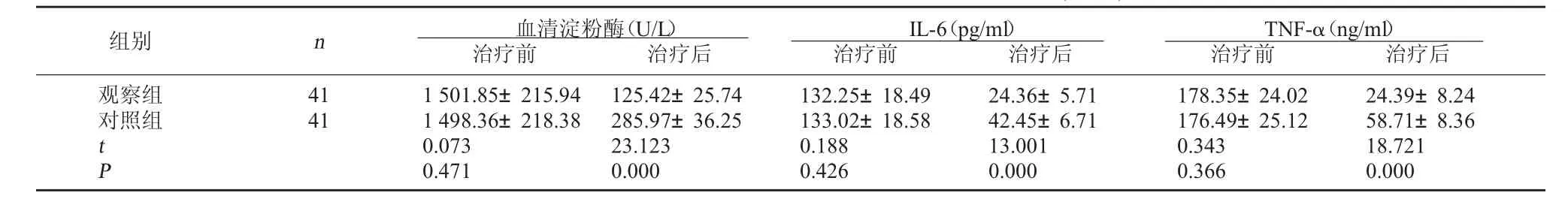
表1 两组患者治疗前后的血清淀粉酶、IL-6和TNF-α水平比较(±s)
?
2.2 两组腹痛消失时间、排气时间和住院时间比较观察组的腹痛消失时间、排气时间和住院时间均短于对照组,差异均有统计学意义,P<0.05。见表2。
表2 两组腹痛消失时间、排气时间和住院时间比较(d,±s)

表2 两组腹痛消失时间、排气时间和住院时间比较(d,±s)
?
2.3 两组患者的病死率比较 观察组未出病死案例,对照组病死6例,观察组的病死率为0.00%,低于对照组的14.63%,差异有统计学意义,χ2=4.496,P=0.034<0.05。
3 讨论
据李静等[4]报道,重症急性胰腺炎占急性胰腺炎发病率的43%~50%,其全身炎症反应期和感染期为死亡高峰期。重症急性胰腺炎早期为全身炎症反应期,此时机体处于免疫过激状态;重症急性胰腺炎后期为全身感染期,机体处于免疫抑制状态。所以,机体炎症反应和免疫状态在重症急性胰腺炎的发生、发展过程中占据着重要的作用。
中医治疗重症急性胰腺炎的历史悠久,该病归属于中医中的“腹痛、阳明腑实证”等范畴,循证医学已对中医药治疗重症急性胰腺炎的效果进行了肯定,临床普遍接受“禁食不禁中药”的原则。重症急性胰腺炎进展期,因外感六淫,饮食不节等因素,致邪气瘀滞、肝胆不利,湿气郁结、蕴于中焦,酿生热毒,形成血瘀。1963年,马赛会议制定了关于胰腺炎的国际分类法后,临床对急性胰腺炎的诊治指南有诸多报道,但因急性胰腺炎医学和病理变化复杂,各国关于急性胰腺炎的诊治标准不一致。单纯西医治疗该病效果欠佳,经过多年的临床实践和研究发现,中西医结合治疗可取得显著的临床效果。《重症急性胰腺炎中西医结合诊治指南》[5]指出,中医药治疗重症急性胰腺炎应辨证论治,全身感染期、热毒炽盛者,免疫典型失调,极易诱发全身多脏器功能衰竭,治疗原则宜清热解毒、活血化瘀、通里攻下、益气营血。
清胰承气汤结合清胰汤和大承气汤的基本方,方中大黄具攻积滞、清湿热、泻火凉血、祛瘀解毒的功效;厚朴行气化湿、温中止痛;枳实具有消痰癖、祛停水、逐宿食、破结胸、通便闭的功效;白芍平肝止痛、养血调经、敛阴止汗;木香行气止痛、健脾消食;山栀清热泻火、解毒凉血;柴胡可和解表里、疏肝升阳;延胡索行气止痛、活血散瘀;红藤通经活络、散瘀止痛、理气行血;丹参活血祛瘀、通经止痛、凉血消痈、全方共奏行气活血、温中止痛、活血化瘀的功效。在现代药理研究中,大黄可抑制单核巨噬细胞释放炎症细胞因子,减轻机体炎症反应和靶器官损害,增强胃肠道蠕动功能,改善机体免疫功能[6];丹参能改善血液流变学异常状态,促进血液流动,增加局部血流灌注,改善机体微循环,促进胰腺组织恢复正常[7]。
本研究结果显示,治疗后,观察组的血清淀粉酶、IL-6和TNF-α水平均低于对照组,差异均有统计学意义,P<0.05;观察组的腹痛消失时间、排气时间和住院时间均短于对照组,差异均有统计学意义,P<0.05。说明清胰承气汤联合西药治疗重症急性胰腺炎,可发挥抗炎镇痛作用,减轻机体炎症反应,促进患者腹痛尽快消失,恢复排气。而且观察组的病死率为0.00%,低于对照组的14.63%,差异有统计学意义,P<0.05。说明中西医结合治疗重症急性胰腺炎患者,可促进免疫恢复,降低病死率,提高治疗效果。综上所述,清胰承气汤联合西药治疗重症急性胰腺炎,可降低机体炎症反应,缩短患者腹痛时间,促进患者尽快排气。

