肠镜检查前清肠教育对肠道准备质量的影响
杨 嫚, 王 静, 毋玉凤, 李 健
河南省人民医院消化内科,河南 郑州 450003
结肠镜检查是目前诊断结肠疾病的金标准,肠道准备质量影响结肠镜检查的准确性和安全性,肠道准备不充分会导致检查时肠道黏膜可视面减少,致使病变遗漏、操作困难、检查时间延长、增加检查成本等[1],并可能增加并发症的发生率[2],因此,检查前的肠道准备质量对于结肠镜检查是否成功的影响受到越来越多的关注。尽管清肠药物及肠道准备方案一再改进,但结肠镜检查过程中仍发现部分患者肠道的准备情况不理想。据报道,约25%结肠镜检查患者的肠道准备不充分[3]。12%~22%结肠镜检查的额外费用是由不理想的肠道准备导致的[1,4]。因此,通过探寻新的肠道准备的辅助手段来提高患者的肠道准备质量是广大医务工作者热切关注的问题之一。本文通过肠道准备前对患者进行肠道清洁等级图片教育的方法,采用随机对照前瞻性研究方法来探讨患者的肠道准备质量问题及结肠镜的检查成功率。
1 资料与方法
1.1一般资料选取2014年1月至2016年12月在河南省人民医院消化内科住院治疗拟行结肠镜检查的423例患者。随机分为2组,A组为对照组,B组为观察组。A组209例,男119例,女90例,年龄(50.76±17.33)岁(20~83岁);B组214例,男111例,女103例,年龄(49.02±16.26)岁(23~82岁)。A组与B组在年龄、BMI、受教育水平等方面相比,差异无统计学意义(P<0.05),具有可比性。所有患者均签署知情同意书并经医院伦理委员会批准。
纳入标准:18~85岁,首次行结肠镜检查,患者本人或陪护家属认知能力可。排除标准[5]:(1)有结直肠手术史;(2)重度结肠狭窄或阻塞肿瘤;(3)吞咽困难;(4)显著的肠梗阻,或已知或怀疑有肠梗阻或穿孔;(5)严重肾功能衰竭(肌酐清除率<30 ml/min);(6)严重充血性心力衰竭(NYHA心功能Ⅲ级或Ⅳ级);(7)未控制的高血压(收缩压>170 mmHg,舒张压>100 mmHg);(8)中毒性结肠炎或巨结肠;(9)脱水、电解质紊乱;(10)妊娠、哺乳期妇女;(11)血液动力学不稳定;(12)无法签署知情同意书。
清肠药物:复方聚乙二醇电解质散规格Ⅱ(137.15 g/袋)(含氯化钠2.93 g、无水硫酸钠11.37 g、氯化钾1.48 g、碳酸氢钠3.37 g、聚乙二醇4000 118 g);清肠液配制:将复方聚乙二醇电解质散规格Ⅱ(137.15 g/袋)溶于2 000 ml水中配成清肠液。检查器械为电子结肠镜(Olympus公司,日本)GIF-HQ260。
1.2肠道准备方案及图片教育A、B两组患者均于术前2 d开始少渣半流质饮食,术前1 d开始流质饮食,术前12 h禁食,可饮水。另外,部分患者需要停用阿司匹林、波立维等相关抗凝药物至少1周,部分患者需要停用铁剂及铋剂等药物2~3 d。两组患者均于检查前4 h开始口服2 000 ml清肠液,嘱患者于2 h内喝完。根据波士顿肠道清洁标准[6-8]中的四个清肠效果等级与所对应患者肠道清洁后末次排便情况进行拍照,我们制定了一个肠道清洁效果等级图片(见图1),分别为“A:无色澄清水样便、B:淡黄色澄清样便、C:黄色少渣样便、D:多渣样便”。
对于A组患者,由责任护士按照结肠镜检查预约时间提前进行标准的肠道准备宣教(口头及书面)。对于B组患者,责任护士按照结肠镜检查预约时间提前进行标准的肠道准备宣教(口头及书面),并同时为患者准备肠道清洁等级图片并悬挂于患者所住病房洗手间内。并教育患者根据末次排便情况对比图片等级,若为4级或更差则补充清肠液,若为3级则继续适量饮水等进一步处理措施。

图1 肠道清洁等级图片Fig 1 Picture of bowel cleaning grade
1.3观察指标观察两组患者结肠镜检查过程中肠道清洁质量、息肉检出率及盲肠插管率,采用Boston肠道准备评分量表(Boston Bowel Preparation Scale,BBPS)评价患者的肠道清洁质量,Boston量表评分方法[6-8]:把结肠分为3段(直肠-乙状结肠、横结肠和降结肠、升结肠和盲肠),抽吸和灌注后评分。0分:有大量固体残留,黏膜不可见;1分:有固体或液体残留,黏膜部分可见;2分:有棕色液体、可移动半固体残留,黏膜全部可见;3分:清洁,黏膜全部可见。每段结肠评分均为0~3分,总分0~9分;每段结肠评分≥2分提示肠道准备充分;BBPS肠道评价临界值为5,总分<5分或任意一段结肠得分<2分为肠道准备不充分。这一过程由内镜医师操作完成。
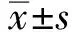
2 结果
2.1肠道清洁质量分析结果A组和B组患者的肠道清洁质量评分BBPS值分别为(6.11±1.980)分和(6.63±1.766)分,中位数分别为6.00和7.00,B组的BBPS值均大于A组,差异有统计学意义(P=0.010),提示B组患者的肠道清洁质量优于A组。A、B两组患者中肠道准备充足的患者(BBPS≥5)分别为160例(76.6%)和194例(90.7%),差异有统计学意义(P=0.011),提示B组患者的肠道清洁质量优于A组。A、B两组患者的息肉检出率及盲肠插管率比较,B组高于A组,差异有统计学意义(P<0.05)(见表1)。

表1 肠道清洁质量及相关因素分析Tab 1 Analysis on the quality of intestinal cleaning and related factors
2.2患者的BBPS值与其临床资料相关因素关联性分析A、B两组患者的肠道清洁质量与患者的年龄、性别、既往肠镜史、是否便秘、是否有额外水摄入无明显相关性(P>0.05),与患者的教育水平及是否遵医嘱用药有显著相关性(P<0.05)(见表2)。高中及以上教育水平患者肠道准备质量要稍好于高中以下教育水平的患者(P<0.05)。遵医嘱用药患者肠道准备质量明显好于未遵医嘱用药患者肠道准备质量(P<0.05),同时在遵医嘱用药患者中B组患者肠道准备质量明显好于A组(P<0.05),且B组遵医嘱用药患者占91.1%,明显多于A组(63.6%)。另外,B组患者进行额外水摄入的比例为70.1%,明显高于A组(35.4%)(见表2)。
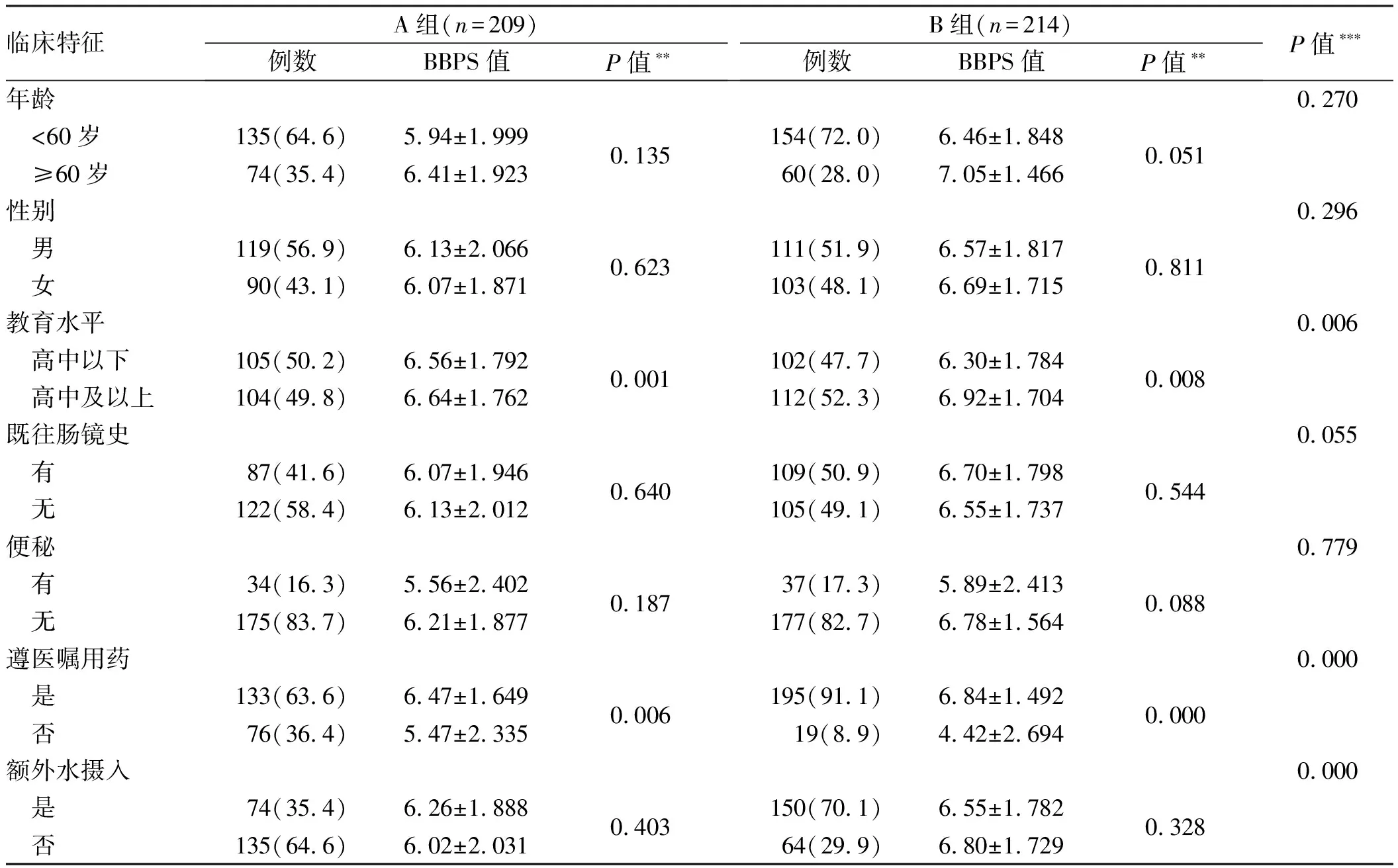
表2 患者BBPS值与其年龄、性别等临床资料相关因素的关联性分析Tab 2 The correlation analysis between BBPS score and clinical data of age and sex
注:**:A组与B组各临床因素组内比较的差异;***:A、B两组组间比较的差异。
3 讨论
结肠镜检查前肠道的充分准备是结肠镜检查成功的必备条件。目前临床上常用的肠道准备药物是聚乙二醇电解质散溶液[9-10]。然而,聚乙二醇电解质散溶液的使用要求患者喝大量的水与聚乙二醇电解质散混合制备的清肠液,降低了患者的依从性,从而导致部分患者的肠道准备欠佳。临床上常见的导致肠道准备欠佳的因素主要包括:(1)高龄、女性;(2)糖尿病、便秘、肥胖、腹部或妇科手术史;(3)未按肠道准备指导说明书进行清肠;(4)饮食不合理;(5)无法耐受泻药或对清肠药物不敏感;(6)教育水平较低;(7)最后一次清肠药物摄入时间与结肠镜检查开始之间的时间间隔过长等[11]。因此,如何提高肠道准备质量受到广大医务工作者越来越多的关注。既往报道过多种提高肠道准备质量的干预措施,如护士教育[12]、患者教育手册[13-14]、卡通视觉辅助教育[15]、教育视频[16]、肠道准备前1 d的电话再教育[5]等,罕有文献评价利用肠道清洁等级图片对患者进行教育对肠道准备的影响。
本研究中,B组的肠道准备充分率为90.7%,既往报道的肠道准备充分率为56%~96.1%[13-15,17]。B组患者的BBPS值大于A组,表明B组应用肠道清洁等级图片教育的患者的肠道准备情况明显好于A组。患者受教育水平与肠道准备质量具有相关性,A、B两组高中及以上者肠道准备BBPS评分均优于高中以下教育水平者,其中,B组高中及以上教育水平的患者肠道准备质量明显优于A组高中及以上患者。患者是否遵医嘱用药情况也与肠道准备质量具有相关性。B组遵医嘱用药患者的肠道准备质量明显好于未遵医嘱用药患者的肠道准备质量,且明显好于A组患者的肠道准备质量。B组遵医嘱用药的患者占91.1%,明显高于A组(63.6%),表明进行图片教育的患者有更好的依从性。此外,B组患者额外水摄入明显高于A组,说明进行图片教育的患者可以更好地根据自己的排便情况额外增加水分摄入,从而提高肠道准备质量。
本研究中,B组的息肉检出率为48.1%,明显高于A组(34.9%),且与既往报道的息肉检出率基本相符[5,12,15,17]。另外,B组的盲肠插管率为93.9%,也明显高于A组(83.3%),且与既往已报道的盲肠插管率约90.0%基本相符[13,18]。
综上,肠道准备前进行肠道清洁图片教育可提高患者的肠道准备质量,提高结直肠息肉检出率及盲肠插管率。此方法简单、有效、易于理解,易被患者接受,但是本研究样本量小,对于其是否适合在临床广泛推广应用还需要进一步研究。

