正常压力脑积水腰穿放液试验及脑室腹腔分流术疗效的初步临床分析
王继蕊, 商秀丽, 林梅青, 位珊珊, 陶东霞
NPH的概念于1965年由Solomon Hakim首次提出,是指以脑脊液循环异常为基础,以步态障碍、认知障碍和尿失禁三联征为临床表现[1],且病情逐渐进展,脑脊液压力在70~200 mmH2O的临床综合征[1~3]。但此病在临床上并未得到广泛认识,在发病早期常被误诊为痴呆、帕金森等,耽误治疗时机,且浪费大量医疗资源。事实上,NPH若能早期正确诊断及治疗,不仅可改善痴呆等症状,还可减轻患者及家庭经济、精神负担。因此,本研究收集5例NPH患者(3例行脑室腹腔分流术),对其进行相关资料分析,以发现其临床特征,便于提高临床工作者对正常颅压力脑积水的认识。
1 资料与方法
1.1 研究对象 选取2017年12月~2018年9月就诊于中国医科大学附属第一医院神经内科的具有认知障碍、步态障碍及尿失禁的患者,最终纳入研究对象5例。纳入标准:(1)临床症状符合NPH的临床表现且符合中国特发性正常压力脑积水专家共识的诊断标准[2];(2)入院行相关化验排除其他因素所致痴呆;(3)影像学排除新发脑血管病;(4)腰穿压力为70~200 mmH2O,临床症状经CSFTT或脑室腹腔分流术改善;(5)所有研究对象均对本研究知情并同意。
1.2 评价方法 根据专家共识[2],分别为5例患者行CSFTT,并分别在腰穿前、腰穿后8 h、24 h和48 h为患者进行步态障碍[2]、认知功能以及排尿功能评估[2](其中行脑室腹腔分流术的患者,于术后继续进行上述指标评估,直至出院)。认知功能评估包括:MMSE、MoCA、数字广度测验、连线测验、Rey听觉词语学习测验以及日常生活能力量表。
以上操作均由同一临床医生进行评估,并辅以摄像进行记录,参与日常护理的亲属至少2人同时参与评估,以对患者改善情况进行客观分析。
2 结 果
2.1 基本资料及影像学表现 所有患者基本资料(见表1),影像学资料详见图1,入院颅脑MRI示Evan’s指数均>0.3,胼胝体角均<90°。
2.2 步态障碍、认知功能以及排尿功能评估 (1)5例患者均行腰穿放液试验,结果均阳性,其中最长为发病3 y后行腰穿放液试验。其中3例行脑室腹腔分流术。(2)5例患者步态障碍、MMSE及MoCA量表评分在腰穿放液试验后8 h及24 h改善最显著,其中步态障碍最多改善85%,MMSE最多改善9分,MoCA最多改善14分(见图2~图4,分别代表5例患者行CSFTT及脑室腹腔分流术后步数评估、时间评估及认知功能评估。图中横坐标均代表观测时间,纵坐标分别代表相应观测时间所测得的步数数值、时间数值或认知功能量表评分数值,不同颜色折线代表不同指标改善趋势)。(3)RAVLT及ADL评分在CSFTT后无明显变化,RAVLT评分在脑室腹腔分流术后8 h开始改善,ADL评分在脑室腹腔分流术后72~96 h开始改善,且上述指标维持至术后12 d(见图4)。(4)连线测验、排尿功能在CSFTT及脑室腹腔分流术后均无明显变化。
2.3 影像学变化 行腹腔分流术治疗的3例患者,术后复查颅脑CT示Evan’B s指数(x’B/y’B)与来诊时相比均未见明显变化;另2例患者未行手术治疗,于CSFTT 1 w后复查颅脑MRI,Evan’B s指数与CSFTT前相比亦未见明显变化(见图5)。
3 讨 论
NPH是指以脑脊液循环异常为基础的一组临床综合征,多见于老年人,严重影响患者的生活质量[4]。研究显示[5]在65岁以上老年人中NPH的发病率约为1%,致残率约为0.4%。由于发病早期并无明显特异性,易被误诊,进而错过最佳治疗时机。然而,NPH在发病早期是可逆的、可治愈的。因此,早期发现、诊断并选择恰当的治疗方式尤为重要。CSFTT是辅助诊断NPH以及预测和评估脑室腹腔分流术效果的有效方法之一,脑室腹腔分流术可使大部分患者的症状得到改善[6]。本研究通过选取5例确诊为NPH的患者,应用对步态障碍、认知功能、排尿障碍的综合评估,初步分析CSFTT与脑室腹腔分流术后上述指标的变化情况及变化特点。
本研究纳入的患者曾在外院诊断为神经系统变性病,但对症治疗后症状均未改善,入院后行相应疾病评分正常(见表1),而行CSFTT或腹腔分流术后症状改善。有研究表明[2],NPH在发病早期就可出现步态障碍,对痴呆、帕金森等其他药物无效,与本研究结果相符。目前指南建议NPH患者腰穿后8 h、24 h内至少评估1次步态障碍情况,若阴性,应在72 h内复测[2];有文献指出腰穿放液后24~72 h步态改善最明显[7~11],且其症状是可逆的[8,12,13]。本研究则进一步发现NPH患者腰穿放液试验后8 h及24 h步态障碍改善最显著,最多改善高达85%,而腰穿后48 h改善程度下降,提示临床医生应尽早对行CSFTT的NPH患者进行步态障碍评估。此外,我们的患者最多为起病后3 y行CSFTT,结果仍阳性,提示NPH患者发病3 y内行腰穿放液试验是有效的。当NPH患者行脑室腹腔分流术后,其步态障碍直至出院前均有不同程度改善(见图2、图3)。
目前关于NPH腰穿放液试验及脑室腹腔分流术后认知功能改善的研究,多仅评价MMSE及MoCA的改善情况,指南指出MMSE提高3分即为阳性结果[2],但对其评分提高的具体时间、改善趋势以及其他评分的改善情况并未报道。本研究从MMSE、MoCA、连线测验、Rey听觉词语学习测验和日常生活能力量表几个方面同时对NPH患者的认知功能进行评价,发现腰穿放液试验后8 h、24 h,患者MMSE及MoCA 改善最显著,其中MMSE最高改善9分,MoCA最高改善14分,而在48 h改善较前降低,提示NPH患者腰穿放液试验后其MMSE及MoCA改善是可逆的。脑室腹腔分流术后MMSE及MoCA评分稳定并维持于腰穿放液试验后8 h的水平。因此,临床上我们应于NPH患者CSFTT后48h内对其进行MMSE及MoCA评分。在RAVLT及ADL评分方面,在CSFTT后8 h、24 h及48 h二者均未见明显改善,但RAVLT评分在脑室腹腔分流术后8 h开始改善,ADL评分在脑室腹腔分流术后72~96 h开始改善,并保持长期稳定。因此,对于脑室腹腔分流术后的患者,除外指南推荐的MMSE及MoCA评分,RAVLT及ADL评分也可用于脑室腹腔分流术的疗效评估。
NPH在影像学上常有其独特的表现,常表现为Evan’s指数大于0.3,胼胝体角<90°[14~16]。本研究中5例患者腰穿放液试验前Evan’s指数分别为0.34、0.45、0.34、0.36、0.38,胼胝体角分别为80°、52°、72°、66°及64°,均支持NPH的诊断。本研究中的患者分别在脑室腹腔分流术后10 d、CSFTT后1 w复查颅脑CT或磁共振,Evan’s指数与CSFTT及脑室腹腔分流术前的数值相比未见改变。目前国内外关于CSFTT及脑室腹腔分流术对NPH患者远期和近期的影像学的影响均未见报道,本研究纳入的患者CSFTT及脑室腹腔分流术后影像学均未见改变,有待进行长时间影像学观察和随访以研究其与临床结果的相关性。
目前,本研究纳入患者病例数较少,且住院时间有限,给进一步分析带来阻碍。尽管如此,我们通过研究5例患者(其中3例行脑室腹腔分流术)的诊治及预后,已经能够初步确认RAVLT及ADL评分可有效用于脑室腹腔分流术的疗效评估。伴随着临床上对此类研究的深入,NPH患者RAVLT及ADL评分改善在脑室腹腔流术后能维持的时间也需我们进一步探讨。
综上所述,本文通过详细评估NPH患者腰穿放液试验及脑室腹腔分流术后步态障碍、认知障碍、排尿障碍的变化,发现MMSE、MoCA可作为正常压力脑积水患者腰穿放液试验后首选的认知功能改善评价指标,RAVLT及ADL评分可有效用于脑室腹腔分流术的疗效评估,为NPH的诊断、疗效评估及指导治疗提供了良好的依据和方向。
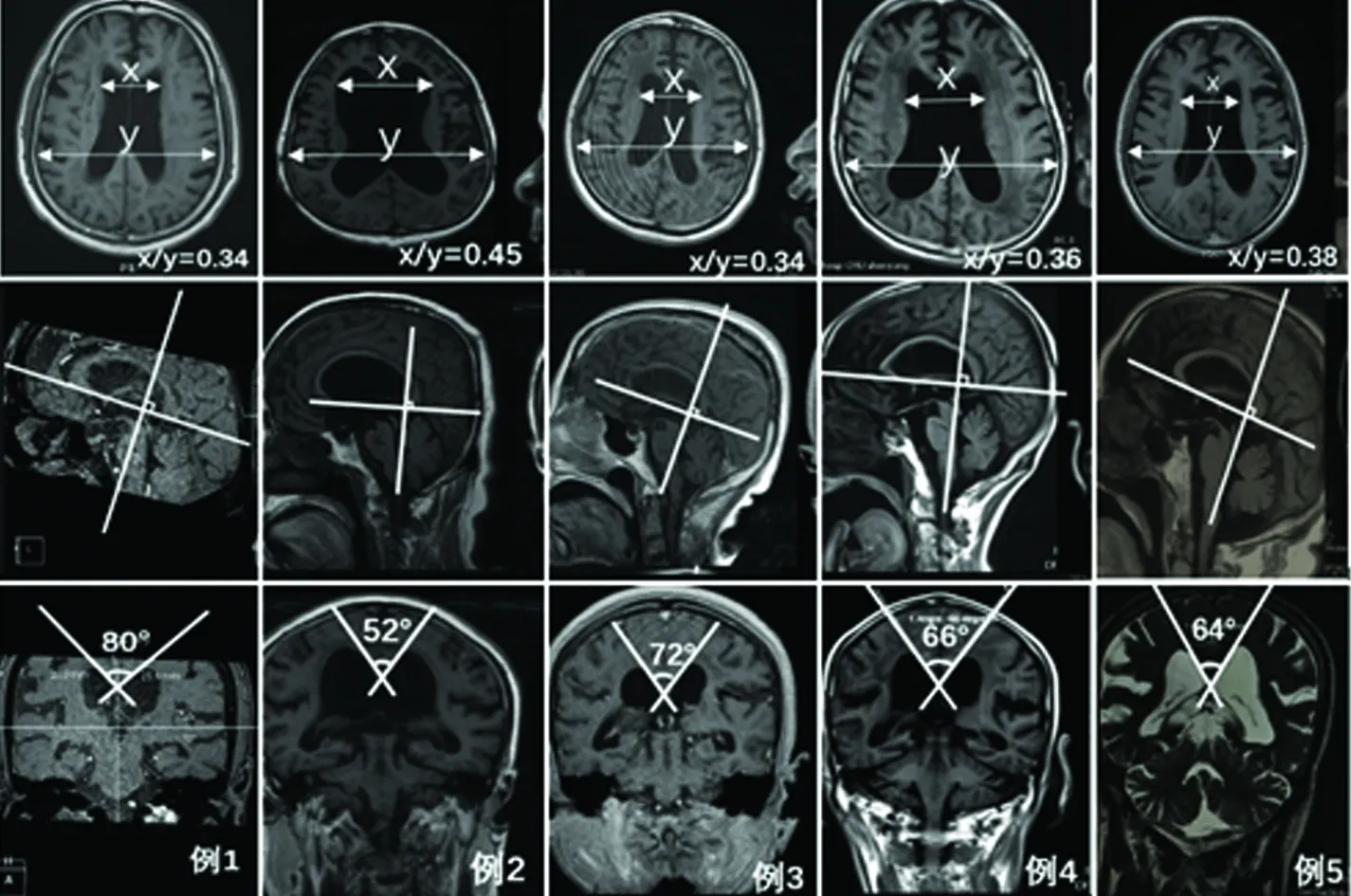
图1 5例患者入院Evan’s指数及胼胝体角结果

图2 5例患者步态障碍评估(步数) 图3 5例患者步态障碍评估(时间) 图4 5例患者认知障碍评估
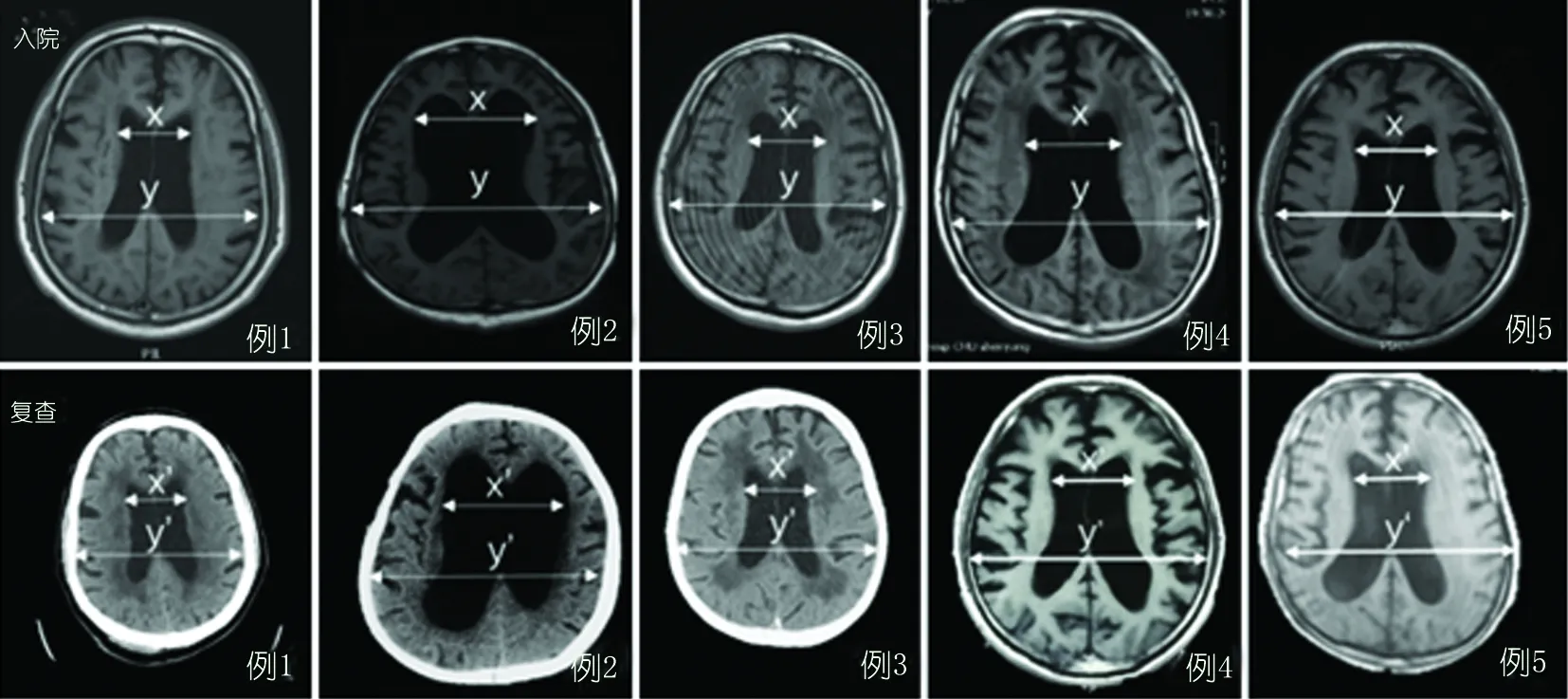
图5 5例患者复查Evan’s指数(x’/y’)分别与术前相比无明显变化

