醒脾益气法治疗肝衰竭的临床信息分析※
叶 庆 王 林 胡 蓉 王 丽 李继科 高 峰 段 萌 毛创杰 曾义岚
(1 成都市公共卫生临床医疗中心中医研究室,四川 成都 610066;2 成都市公共卫生临床医疗中心传染三病区,四川 成都 610066;3 成都市公共卫生临床医疗中心传染一病区,四川 成都 610066;4 成都市公共卫生临床医疗中心传染二病区,四川 成都 610066;5 成都市公共卫生临床医疗中心院长办公室,四川 成都 610066)
醒脾益气法是成都市名中医陈定潜主任治疗肝衰竭的常用方法,临床治疗效果较好。今对其临床使用信息做如下分析报告。
1 资料与方法
1.1 一般资料 选取肝炎病区 2013年12月—2015年1月由陈定潜主任中医师会诊的肝衰竭(重型肝炎)病例52例,记录其症状及首次用药,分析症状出现频次和药物使用的频次。该52例患者均为慢性乙型肝炎基础上发生的慢性肝衰竭或慢加急性肝衰竭,男47例,女5例;年龄 23~73岁,平均 42.6岁;其中 35~55岁者 35例,占总数的 67.3%。52例患者中有 1例合并甲型肝炎,有6例合并酒精性肝炎,并发原发性腹膜炎者4例,肝硬化者6例。
1.2 诊断标准 按照2006年中华医学会感染病学分会肝衰竭与人工肝学组、中华医学会肝病学分会重型肝病与人工肝学组制定的《肝衰竭诊疗指南》的标准诊断及分期。
1.2.1 急性肝衰竭 急性起病,2周内出现Ⅱ度及以上肝性脑病(按 Ⅳ 度分类法划分) 并有以下表现者:(1)极度乏力,并有明显厌食、腹胀、恶心、呕吐等严重消化道症状;(2)短期内黄疸进行性加深;(3) 出血倾向明显,PTA(凝血酶原活动度)≤40%,且排除其他原因;(4)肝脏进行性缩小。
1.2.2 亚急性肝衰竭 起病较急,最短15天,最长26周出现以下表现者:(1)极度乏力,有明显的消化道症状;(2)黄疸迅速加深,血清总胆红素大于正常值上限 10倍或每日上升≥17.1 μmol/L、(3)凝血酶原时间明显延长,PTA≤40%并排除其他原因者。
1.2.3 慢加急性(亚急性)肝衰竭 在慢性肝病基础上,短期内发生急性肝功能失代偿的主要临床表现。
1.3 主要中医证型诊断标准 湿阻肝郁脾虚证:参照《中药新药临床研究指导原则(试行)》2002版中病毒性肝炎肝郁脾虚和湿邪困脾证的标准进行辨证。主症:(1)身目俱黄,黄色晦垢;(2)倦怠乏力;(3)食欲不振;(4)脘闷腹胀。次症:(1)恶心嗳气或呕吐;(2)便干结或稀溏或时溏时干;(3)口淡不欲饮;(4)胁肋疼痛;(5)烦躁易怒或喜叹息;(6)舌质淡、舌苔白腻或黄腻,脉弦滑或濡滑。辨证要求:具备主证4项者,即属本证;具备主症(1)及(2)、(3)项中任1项及次证中任何两项者,即属本证。
1.4 纳入标准 (1)理法方药资料完整,包含临床表现(四诊信息)、病因病机分析、处方用药;(2)病毒性肝炎诊断明确,符合现代医学慢性乙型肝炎及丙型肝炎的诊断标准;(3)肝衰竭诊断明确;(4)诊疗过程连续,治疗有效。
1.5 排除标准 (1)慢性肝炎及肝衰竭的诊断不明确;(2)四诊信息不全,理法方药不完整;(3) 伴有其他严重疾病。
1.6 研究方法 (1)认真阅读全部病案,保留符合入选标准的病案,并按剔除标准剔除不符合要求的病案;(2) 运用 Microsoft office Excel 2007构建《陈定潜老中医肝病临床信息采集表》,并按序号、年龄、性别、中医四诊、辨证、中医诊断、治法、选方、用药等项目,如实录入病案信息,建立陈定潜老中医肝病诊疗数据库;(3)在充分理解原病案所记录的临床信息基础上,按照现行普通高等教育中医药类教材,对部分临床用语作适当修改,力求使症状、证候、辨证分型、治则、治法、中药、方剂等理法方药描述统一规范、表达清楚、信息准确。(4)本次研究主要对 52例首诊 (初诊)临床信息进行分析。为便于统计软件分析,对52例首诊临床信息的有关数据格式作适当处理,然后导入SPSS 15.0,进行描述性统计分析。
2 结果
2.1 症状和舌脉象分布规律 首诊症状多见:神疲乏力、面色黄晦、腹胀、纳差、呃逆、恶心、呕吐、大便干结、口苦、口干、胁痛、腹痛等,少见症状有嗳气、大便溏薄、身痒、衄血、尿少、头晕等。面色分为黄晦(黄而晦暗)、黯黄(黑中带黄)、垢腻、灰黑、黄而少华、色青等六类,均属阴性面色。舌质分为暗、暗淡、暗红、淡红、红、瘀斑瘀点六类,其中暗、暗淡、暗红、淡红、瘀斑瘀点属阴性色泽;舌苔分为白腻、白滑、黄腻三类,白腻和白滑属阴性舌苔。脉象从脉形、脉势、脉幅等分为弦滑、弦、乏力、数、缓、涩、细等七类,其中除数脉为阳性脉外,其余均为阴性脉象(见表1~2)。

表1 52例患者主要症状频数表 [例(%)]
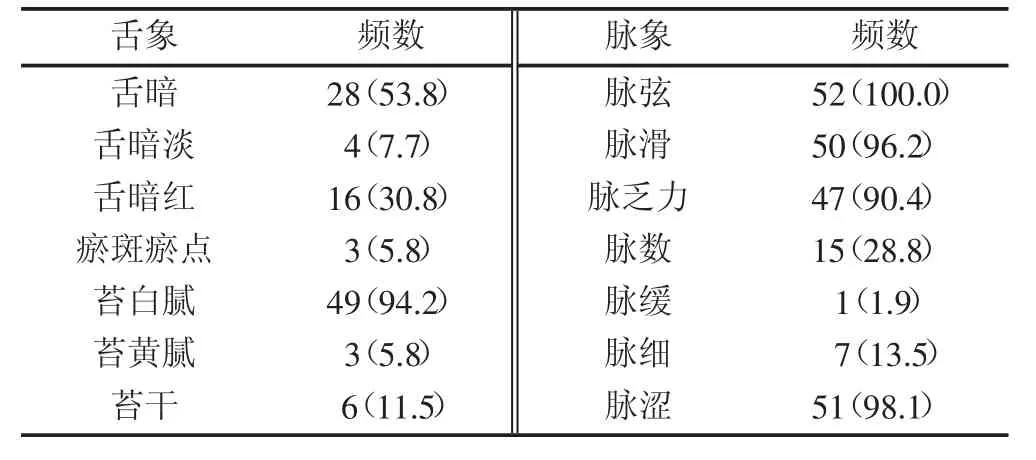
表2 舌脉象频数表 [例(%)]
52例患者共计出现症状26个、205症次,舌质11种、116条次,脉象7种、223条次 (出现1~2次者未完全列表)。症状出现频率在10%以上的按高低秩序依次为:面色黄晦、神疲乏力、腹胀、口干、大便干结、纳差、口苦,反映了肝衰竭肝郁脾虚的证候特点。舌脉象出现频率在10%以上的按高低秩序依次为脉弦、脉涩、脉滑、苔白腻、脉乏力、舌暗、舌暗红、脉数、脉细、苔干,反映了肝气郁滞、湿毒蕴阻、肝脾气虚的疾病本质。
2.2 用药规律 常用药物为:茵陈、柴胡、赤芍、枳实(枳壳)、法半夏、茯苓、陈皮、生晒参、黄芪、广木香、砂仁、大枣、生姜、甘草。其次为当归、广藿香、厚朴、建曲、白芍、川芎、丹参、生麦芽、薏苡仁、泽泻、桂枝等(见表3)。

表3 用药频数表 [例(%)]
共计使用药物45种,737味次(出现 1~2次者未列表),按照使用频率10%以上的药物从高到低排序依次是:甘草、茯苓、陈皮、柴胡、法半夏、枳实(枳壳)、赤芍、砂仁、大枣、生姜、广木香、生晒参、黄芪、茵陈、薏苡仁、当归、生麦芽、泽泻、厚朴。其中甘草、茯苓、生晒参、黄芪、薏苡仁益气健脾,茯苓、薏苡仁又兼淡渗利湿;柴胡疏肝;法半夏、陈皮、砂仁燥湿;大枣、生姜温中和胃止呕;茵陈清热利湿退黄;枳实(枳壳)、广木香、厚朴行气;赤芍、当归活血化瘀;生麦芽消积生津疏肝。以上常用药可体现出陈老醒脾益气、疏肝化湿的治疗思想。
3 讨论
3.1 病因病位及辨证 肝衰竭的病因是湿毒,病位在肝脾(胃),辨证为湿阻肝郁气虚。从52例肝衰竭患者症状分布上,统计出频率在10%以上的症状依次为:面色黄晦、神疲乏力、腹胀、口干、大便干结、纳差、口苦,表现出肝衰竭肝郁脾虚的证候特点;舌脉象出现频率在10%以上的按高低秩序依次为脉弦、脉涩、脉滑、苔白腻、脉乏力、舌暗、舌暗红、脉数、脉细、苔干,反映了肝气郁滞、湿毒蕴阻、肝脾气虚的疾病本质。其中,面色黄晦(或黯黄或垢腻或灰黑)、神疲乏力、腹胀、口干、纳差、大便干结、舌暗、苔腻或滑、脉弦、脉涩、脉乏力等最为多见,均是湿毒兼肝脾气虚的表象。由于湿毒阻滞、肝气郁结不疏,胆汁不循常道而外溢故见面色黄而阴暗;肝病犯脾(肝木克土),肝脾不和、肝郁脾虚,脾不运化水湿、湿阻气滞则腹胀,脾运(胃纳)失常则纳差,脾不为胃行其津液则口干、大便干结,脾气虚则肝气亦不能养而肝脾之气同虚;湿毒流于脉络、气血运行不畅,则见舌暗、苔腻或滑、脉涩。分析 52例患者的四诊信息,可知肝衰竭的病因是湿毒,病位在肝脾(胃),辨证均为湿阻肝郁气虚。
陈老认为肝病大多数有湿毒之征,一方面是感受了外来的湿毒(即现代医学所说的肝炎病毒),另一方面则是感受湿邪后迁延不解而化毒(指内生之毒,是脾胃运化不及的病理产物)。内外之湿毒交互影响,可进一步加重机体损伤、造成正气亏虚,重者发生肝衰竭。
现代研究认为“湿热疫毒”猖獗是本病的主要外因;“毒损肝体”、“肝体肝用俱损”是基本病机;“毒瘀与正虚交织”是病机特点。疫毒久留、气滞血瘀水停,痰瘀互结,损伤肝络,最终导致肝阴枯竭、肝阳衰微[1]。
肝是肝病的主体病位,肝在五行中属木,木易克土,五脏之土为脾胃,故肝病常见脾胃见证。东汉时期著名医学家张仲景所著《金匮要略》首篇“脏腑经络先后病脉证”中就明确指出:“见肝之病,知肝传脾”。肝病日久,肝之疏泄失常,木郁则土壅,严重影响脾之运化功能,脾之运化能力减弱则有虚实两端之变,运化水湿之力减则湿阻更甚,为“实”变,运化精微之力减则气虚日显,为“虚”变。中医学认为,脾主运化、胃主受纳,“脾运胃纳”涵盖了现代医学人体消化系统的大部分功能。从现代医学来说,肝脏和食管、胃肠同属消化系统,共同负责食物的消化与吸收。病毒性肝炎在发展过程中,常常出现食欲减退、恶心、呕吐、上腹饱胀不适等消化道的症状,即中医学所说“脾失健运、胃失和降”。尤其在肝病后期,肝硬化、门静脉高压导致胃底食管静脉曲张,引起消化道出血,则进一步影响了胃肠的消化功能。研究表明,乙型肝炎病毒可存在于胃黏膜上皮细胞内[2]。还有学者对慢性乙型肝炎患者做肝病理组织学分析,结果发现脾虚证组的肝细胞坏死、纤维组织增生等的出现率高于非脾虚证组,提示在脾虚状态下,肝细胞的再生能力、肝组织的修复能力、肝组织的抗损害能力均下降,并指出脾虚既是肝组织病理损害较重的外在征象,也是肝组织抗损伤能力和再生修复能力不足造成肝组织病理变化的重要机理[3],为中医学“见肝之病、知肝传脾、当先实脾”的理论提供了实验依据。
3.2 病机及治疗 肝衰竭的病机特点是虚实夹杂,治疗宜攻补兼施。从以上临床信息统计显示,肝衰竭病机是湿毒蕴阻、肝气郁结、肝脾气虚,属于“正虚邪实”,有虚实夹杂的特点。实邪为湿毒肝郁,正虚则为肝脾气虚,攻恐伤其正,补恐碍其邪,故治疗宜攻补兼施。
历来很少提及肝脏气虚而用补益肝气之法,有部分医家认为肝为刚脏,体阴用阳,主升主动,调节一身气机,其病以实证为主,虚证多为肝阴虚、肝血虚,很少有肝气虚之说,甚至有人提出“肝无虚证”。但名医秦伯未在《谦斋医学讲稿》“论肝病”中明确指出:“从整个肝脏生理来说,以血为体,以气为用,血属阴,气属阳,称为体阴而用阳。故肝虚证有属于血亏而体不充的,也有属于气衰而用不强的,应该包括气血阴阳在内,即肝血虚、肝气虚、肝阴虚、肝阳虚四种。正常的肝气和肝阳是使肝脏升发和调畅的一种能力,故称为用。病则气逆阳亢,即一般所谓‘肝气’‘肝阳’证;或表现为懈怠、忧郁、胆怯、头痛麻木、四肢不温等,便是肝气虚和肝阳虚的证候。这一点对治疗肝病十分重要,如果把肝气和肝阳作为病理名词,只从病理方面去研究而忽视生理方面的主要作用,并在肝虚证上只重视血虚而不考虑气虚,显然是不全面的”[4]。
从临床症状来看,慢性肝病患者常有纳差、恶心、呕吐、腹胀、疲乏等脾胃病见证。《金匮要略》第一条即指出:“见肝之病,知肝传脾,当先实脾,四季脾旺不受邪,即勿补之”。治疗不能仅着眼于肝,更应重视顾护脾胃后天之本以防传变。中医古籍也早有治疗肝虚证的论述,如《金匮要略》提出“夫肝之病补用酸,助用焦苦,益用甘味之药调之。酸入肝,焦苦入心,甘入脾……肝气盛,则肝自愈,此治肝补脾之要妙也。肝虚则用此法,实则不再用之”;《诸病源候论·卷十五》云“肝气不足……则宜补之”等,均明确指出治疗肝虚病的方法。张秋云等认为乙型慢性重型肝炎的病因是湿热疫毒,病机是毒损肝体、肝体肝用俱损,病机特点是毒瘀和正虚交织,治疗时益肝用与补肝体并重[1]。
陈定潜老师常用生晒参、黄芪、党参、白术、茯苓、薏苡仁等健脾益肝;法半夏、砂仁、藿香等芳化燥湿;茵陈、泽泻、苡仁、茯苓等利湿;柴胡、郁金、枳实、枳壳、木香、厚朴等疏肝行气,对肝衰竭的气虚湿毒肝郁进行针对性治疗。陈老还十分注重顾护胃气,生姜、大枣的配对使用频次极高,因“五脏六腑皆禀气于胃”。李东垣的《脾胃论》也指出:“正气之充足,皆由脾胃之气无所伤,而后能滋养元气”,而“脾胃一伤,五乱互作”。通过以上治法和方药的应用,达到“醒脾益气”之效以“实脾”,使脾之运化水湿功能恢复正常,则肝病发生发展的重要病理因素——湿邪难以聚于体内,有利于气血和调流畅,湿邪既祛,则肝病易愈。

