高渗温盐水鼻腔盥洗对血管运动性鼻炎患者生活质量的影响分析
王元坦
河南省开封市中心医院耳鼻咽喉科 475000
作为非变应性鼻炎(NAR)的主要类型,血管运动性鼻炎(VMR)患者多表现出鼻塞、流涕、喷嚏等症状。目前临床主要采用糖皮质激素类鼻喷剂治疗VMR,对缓解患者症状效果极佳,然而此类鼻喷剂长期使用后极易造成鼻腔黏膜干燥而引发鼻出血、鼻咽炎等不良反应,患者预后改善效果受到一定限制。高渗盐水在鼻腔手术中对钝化黏膜神经及缓解炎症反应效果确切,对此本文采用高渗温盐水鼻腔盥洗的方式辅助治疗VMR,取得一定成果,现报道如下。
1 资料与方法
1.1 一般资料 选取2015年6月—2017年6月期间我院收治的136例VMR患者为受试对象,按照随机数表分为观察组与对照组各68例。纳入标准:(1)符合VMR相关诊断标准者[1];(2)年龄为18~70岁者;(3)变应原皮肤点刺测试及血清特异性免疫球蛋E(IgE)均为阴性者;(4)入组前未接受类似治疗方案或全身性激素治疗者。排除标准:(1)诊断为变应性鼻炎(AR)、鼻息肉或慢性鼻窦炎者;(2)对本文药物有过敏反应者;(3)合并呼吸道感染或鼻喉部恶性肿瘤者;(4)疑似先天性鼻腔结构异常或有鼻腔手术史者;(5)妊娠期或哺乳期妇女;(6)中途改变治疗方案或随访失联者。其中观察组患者男33例,女35例;年龄19~67岁,平均年龄(41.8±13.5)岁;清水样分泌物39例,白色黏性分泌物29例;鼻黏膜充血47例,下鼻甲肿胀55例。对照组患者男36例,女32例;年龄20~67岁,平均年龄(42.2±12.9)岁;清水样分泌物41例,白色黏性分泌物27例;鼻黏膜充血44例,下鼻甲肿胀59例。两组患者一般临床资料比较,差异均无统计学意义(P均>0.05),具有可比性。
1.2 方法
1.2.1 治疗方法:所有患者均给予糖皮质激素鼻腔喷雾治疗,qd,于每天早晨将喷嘴插入鼻孔向斜上方喷。观察组患者在上述基础上采用高渗温盐水鼻腔盥洗,将10.4g食盐溶于500ml生理盐水,食盐由院方精确称量、分装后交予患者自行配置成3%高渗盐水,加热至约40℃后,令患者头部向右偏,以注射器吸取100ml高渗盐水注入左侧鼻孔,并从右侧鼻孔排出,注入完毕后,将头部向左偏,行反向盥洗;2次/d双侧盥洗,分别于早晚间进行,早晨盥洗后30min时方可进行鼻腔喷雾给药。上述疗程均持续3个月后观察疗效。
1.2.2 指标检测方法:于治疗前及治疗3个月后,分别以20ml生理盐水盥洗患者双侧鼻腔,盥洗液高速离心后取其上清液,分别采用感觉神经肽P(SP)、黏蛋白5B(MUC5B)对应的试剂盒经酶联免疫吸附法(ELISA)测定其在盥洗液中的浓度;采用鼻声反射仪联合鼻阻力计,分别测试患者鼻腔容积、鼻腔总阻力水平。
1.3 观察指标 比较治疗前及治疗3个月后,两组患者生活质量(RQLQ)、鼻腔盥洗液标志物(SP、MUC5B)、鼻腔结构参数(鼻腔容积、鼻腔总阻力)水平变化,分析治疗3个月时两组患者治疗效果及3个月内药物不良反应发生情况差异。
1.4 评估标准
1.4.1 生活质量评估:采用鼻结膜炎相关生活质量问卷(RQLQ)[2],从鼻部症状、眼部症状、行为、睡眠、日常活动、情感等方面共28个条目进行评价,每个条目计0~6分,总分为168分,分数越高则说明生活质量越差。
1.4.2 治疗效果评估: 根据患者鼻塞、喷嚏、嗅觉障碍、流涕等体征及鼻腔结构参数改善情况进行评价[3],显效:上述体征基本消失,且鼻腔结构参数基本回归正常;好转:上述体征明显缓解,且鼻腔结构参数有显著改善;无效:上述体征及鼻腔结构参数未见明显变化。有效率=(显效+好转)/n×100%。
1.5 统计学方法 采用统计学软件SPSS20.0分析数据,计数资料以百分率表示,采用χ2检验,计量资料以均数±标准差表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 治疗效果比较 治疗3个月后,观察组患者治疗有效率明显高于对照组(P<0.05),见表1。
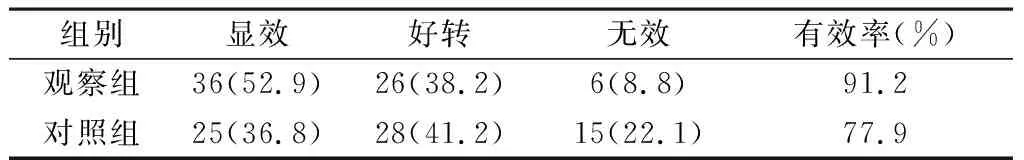
表1 两组患者治疗效果比较〔n(%),n=68〕
注:两组有效率比较χ2=4.561,P<0.05。
2.2 生活质量比较 治疗3个月后,两组患者RQLQ评分均较治疗前有显著下降,且观察组明显低于同期对照组(P均<0.05),见表2。

表2 两组患者治疗前后RQLQ评分
2.3 鼻腔盥洗液标志物水平比较 治疗3个月后,两组患者鼻腔盥洗液SP、MUC5B水平均较治疗前有显著下降,且观察组明显低于同期对照组,差异具有统计学意义(P均<0.05),见表3。

表3 两组患者治疗前后SP、MUC5B水平比较(x±s,n=68)
2.4 鼻腔结构参数比较 治疗3个月后,两组患者鼻腔容积水平均较治疗前有显著提升,且观察组明显高于同期对照组(P均<0.05);两组患者鼻腔总阻力水平均较治疗前有显著下降,且观察组明显低于同期对照组(P均<0.05),见表4。
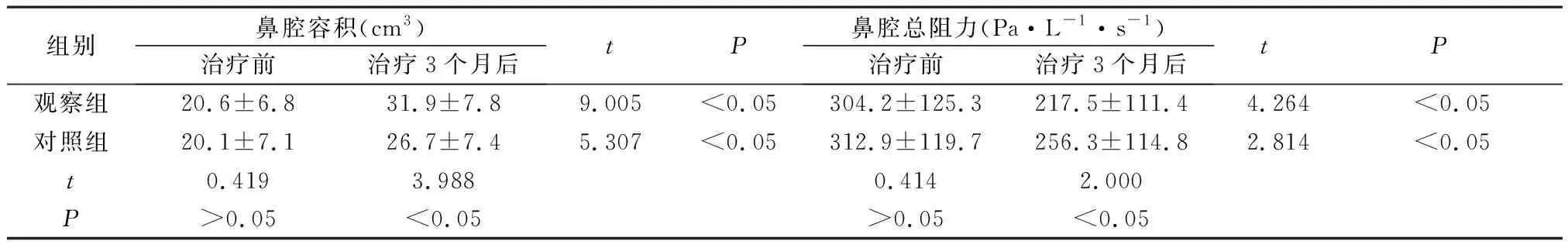
表4 两组患者鼻腔结构参数比较(x±s,n=68)
2.5 药物不良反应发生情况比较 治疗3个月内,观察组患者药物不良反应发生率明显低于对照组(P<0.05),见表5。

表5 两组患者药物不良反应发生率比较〔n(%),n=68〕
注:两组不良反应发生率比较,χ2=4.561,P<0.05。
3 讨论
临床将鼻炎是否受变应原特异性介导,将其分为AR与NAR两种类型,VMR则是NAR最主要的发病亚型[4]。鼻用糖皮质激素制剂是目前治疗VMR的主流药物,在缓解VMR患者症状方面卓有成效,然而长期使用仍会产生一定副作用,对鼻腔功能恢复极为不利,因此优化VMR治疗方案是目前鼻喉科亟待解决的重要课题。
神经源性炎症反应是目前为多数学者所认可的VMR发病机制,多认为是传入神经受到不良刺激后释放SP,引起神经纤维下属鼻腔黏膜血管通透性增加及腺体外分泌功能亢进,进而导致组织间隙水肿,拥堵鼻腔[5]。相关研究指出,糖皮质激素可通过结合鼻腔黏膜下毛细血管内皮细胞及腺体细胞表面受体,促进肾上腺素与儿茶酚胺释放,进而收缩血管,并能有效抑制肥大细胞、淋巴细胞趋化炎症反应[6],因而减少水肿与炎性渗液所引起的鼻塞、流涕等体征。本文结果显示,两组患者治疗后鼻腔结构参数均有显著改善,其中观察组改善效果更佳,且治疗有效率明显高于对照组,这表明高渗温盐水鼻腔盥洗辅助糖皮质激素鼻喷剂治疗VMR可获得较为理想的治疗效果,有助于促进鼻腔结构及功能转归,究其原因可能与高渗盐水能通过反复刺激致病神经纤维,降低神经敏感度进而阻碍神经源性炎症反应引起腔内组织间隙粘连有关。
多项研究已认同SP在VMR发病机制中的主控作用,并在动物实验中证实鼻腔滴入SP可引起局部激惹,其导致MUC5B分泌量增长的作用与抗胆碱能药物相似[7],因而改善副交感神经调节机制,减少MUC5B合成效率,是纠正其神经纤维支配下腺体亢进状态及毛细血管扩张的主要途径。据相关文献报道,辣椒素对鼻腔黏膜下C类神经纤维有较为明显的刺激作用,高渗盐水与之机制类似,早期能凭借自身强刺激性活化神经源性炎症反应,多次刺激后将提升其感受阈,钝化后可减少MUC5B与SP释放,有效阻碍疾病进展,然而此途径下高渗盐水作用机制单一,加之患者对频繁鼻腔盥洗耐受度有限,无法单独用于治疗VMR[8]。本文中,两组患者经过治疗生活质量均有明显提升,其中观察组患者提升幅度较大,且疗程内药物不良反应发生风险较低,提示高渗温盐水鼻腔盥洗可有效减少糖皮质激素鼻喷剂治疗带来的药物不良反应。初步猜测认为,长期润洗鼻腔能避免糖皮质激素制剂引起的黏膜干燥症状,进而在减少炎性渗液与滋润黏膜表面之间寻求平衡,提高治疗效果的同时减轻不良反应,可有助于改善患者生活质量。
综上所述,高渗温盐水鼻腔盥洗辅助糖皮质激素鼻喷剂治疗VMR能取得较为理想的治疗效果,不仅提升用药安全性,还可明显改善患者鼻腔结构及生活质量,有利于患者预后恢复。

