经皮微创气管切开术与传统气管切开术在呼吸内科中的应用分析
江义霞 李匡政 席云祝 刘 青 贾远航
南华大学附属第二医院 1 呼吸内科 2 口腔科,湖南省衡阳市 421001
在呼吸内科常见病症包括各型肺炎、肺脓肿、阻塞性肺气肿、呼吸性细支气管相关的间质性肺疾病等。这些疾病呼吸道分泌物过多,需要建立人工气道以便于保持呼吸道通畅及进行呼吸支持。早期气管切开,可以改善缺氧,防止误吸,减少肺部感染的发生,从而提高患者的治愈率[1]。气管切开术(Traceotomy)简单来讲就是切开颈段气管,并放入金属气管套管,其目的在于解除喉源性呼吸困难、下呼吸道分泌物潴留或呼吸机能失常所致的呼吸困难。目前临床常见的气管切开术主要有传统气管切开术和经皮微创气管切开术。从临床经验上来看,传统的外科气管切开术(TST)操作复杂,对术者的技术要求高,而经皮微创气管切开术(PDT)由于操作简单易行,已经越来越受到临床重视[2]。本文旨在探讨经皮微创气管切开术与传统气管切开术在呼吸内科中的应用效果对比, 现报告如下。
1 资料与方法
1.1 临床资料 选取2016年6月—2017年6月我院呼吸内科需要行气管切开术治疗的90例患者作为观察对象。对照组42例,其中男24例,女18例;年龄24~67岁,平均年龄(53.25±6.56)岁;慢性阻塞性肺病者23例,急性呼吸窘迫综合征10例,肺部感染合并呼吸衰竭者8例,其他呼吸道疾病1例。观察组48例,其中男28例,女20例;年龄27~64岁,平均年龄(51.21±7.68)岁;慢性阻塞性肺病者22例,急性呼吸窘迫综合征12例,肺部感染合并呼吸衰竭者10例,其他呼吸道疾病者4例。两组患者一般临床资料对比,差异无统计学意义(P>0.05),具有可比性。
1.2 方法 术前做好充分准备,准备心电监护仪以及各种抢救药品,手术器械主要包括导引钢管、带芯穿刺针、一次性气管套管、一次性胸腔穿刺包、气管切开手术包等。患者取仰卧位,头后仰,使气管暴露明显,固定头部,保持正中位[3]。术前给予患者呼吸纯氧,充分清除口鼻咽分泌物,通畅气道[4]。观察组采用PDT:术前准备完毕后,常规皮肤消毒铺巾后,沿颈前正中上自甲状软骨下缘下至胸骨上窝,以1%奴夫卡因浸润局麻,对于昏迷,危重或窒息患者,若患者已无知觉也可不予麻醉;定位患者颈正中线第2或第3软骨环间隙横行切开皮肤1~1.5cm,钝性分离皮下组织,并摸清软骨环间隙;固定气管,刺入气管后,行负压穿刺进针,并拔除针芯,将“J”形导丝经外套管送入气管腔内,同时将导丝送入气管内,并将套管拔出;先用配套微创扩张器沿导丝扩大微创穿刺口周围组织和气管前壁,然后再用微创钳沿导丝将微创穿刺口扩至足够大;沿导丝送入合适大小的气切套管,通过气管环间隙时可以轻旋转以利于导管送入,并撤出导丝及气管导管内芯,确认位置在气管腔内,缝合切口固定套管,术毕。对照组采用TST:术前准备同PDT,一般定位第2~4气管环处,暴露气管;确定气管后,用尖刀片自下向上挑开2个气管环,刀尖勿插入过深,以免引起气管食管瘘;以弯钳或气管切口扩张器,撑开气管切口,插入气管套管;气管套管上的带子系于颈部,打成死结以牢固固定。两组患者采取相同术后护理:保持病房空气新鲜、环境清洁,室内温度控制在20~25℃之间,湿度在60%~70%之间[5]。及时吸痰护理,保障呼吸道通畅。吸痰操作要轻、转、提、快,提高吸痰的有效性,期间给予高浓度氧气吸入。选择患者痰液不多的时间段,对气管内套管进行清洁消毒。气管切开后采用固定带固定在患者颈部,避免内套管脱落。早期鼻饲,营养支持[6]。
1.3 观察指标 观察两组手术时间、术中出血量、切口长度以及术后切口愈合时间;记录两组术后切大口出血、感染、食管损伤、气胸、皮下及纵隔气肿等并发症发生情况,比较两组总并发症发生率。
1.4 统计学方法 本文所有数据均录入到SPSS19.0统计学软件中进行分析处理,计量资料用(x±s)表示,用t检验;计数资料用〔n(%)〕表示,应用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者的手术指标比较 观察组手术时间、切口长度、术中出血量以及术后切口愈合时间均优于对照组,组间差异有统计学意义 (P<0.05)。详见表1。
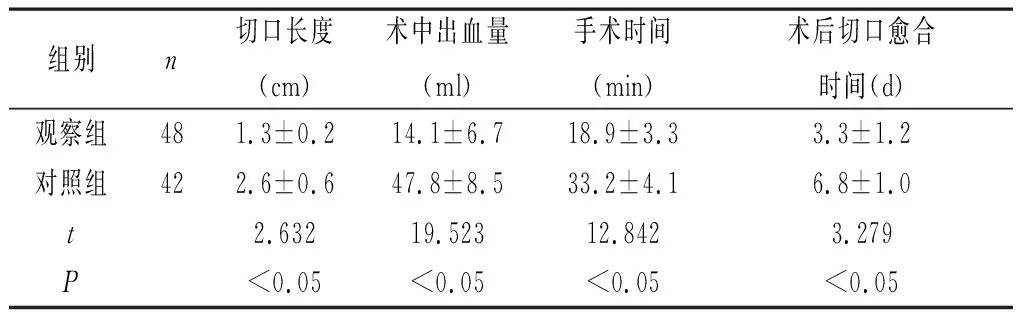
表1 两组手术指标对比(x±s)
2.2 两组并发症比较 观察组术后切口感染、食管损伤、皮下及纵隔气肿等并发症发生率显著低于对照组,差异有统计学意义(P<0.05),而两组术后切口大出血相比差异无统计学意义(P>0.05)。详见表2。
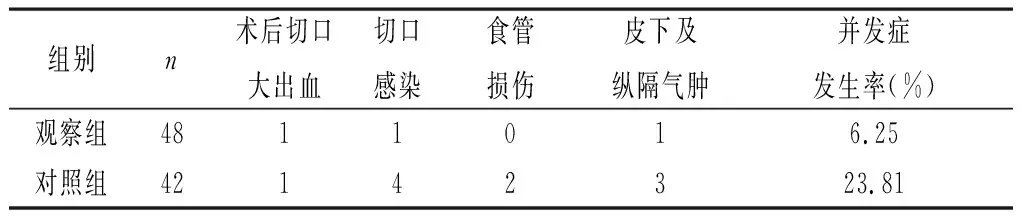
表2 两组患者并发症比较
注:两组并发症发生率比较,χ2=23.466,P<0.05。
3 讨论
气管切开术是一种创伤性建立人工气道的方法,不同的气切方式临床特点不一,如前所述,传统气管切开术的创伤较大,经皮微创气管切开术是一种微创手术,创伤小、简单易行,经过 20 多年的反复临床实践,该技术目前已经日趋成熟[7]。通过对呼吸内科两组患者实施TST和PDT的比较,结果显示PDT在手术时间、术中出血量、切口长度以及术后切口愈合时间等方面均优于TST。分析其原因,是因为PDT手术切口小,钝性分离组织,不需要广泛暴露气管周围组织,因此出血量少且并发症低;PDT操作简单易行,手术时间明显缩短,减少患者痛苦,一般主治医师以上人员经过短期培训即可独立完成,而TST操作复杂,对术者的技术要求较高;同时由于PDT创口较小,术后容易愈合,切口瘢痕小而不影响美观,尤其受到女性患者的青睐。虽然PDT具有明显的优势,研究发现这种方法并不适合年龄较小(<16岁)的患者,对于部分颈部异常解剖的患者仍以TST为宜[8]。无论哪种术式,在施术前,都要对术者严格培训,熟悉颈部及气管解剖,掌握 PDT和TST 的必要技巧,若PDT操作失败,即行TST[9]。
为了弥补PDT由于微创术野限制导致的操作盲区,近来有研究将纤维气管镜技术与PDT相结合,即在纤维气管镜的直视下进行操作,如此一来穿刺针或引导线将更加精准地进入气道,使操作定位更加准确无误,从而减轻气管周围组织器官诸如食管等的损伤,提高穿刺成功率,进一步减少并发症发生。笔者也期待气管切开术的研究再一次飞跃,使其更好地服务临床。
综上所述,在呼吸内科,对于大多数需要气管切开的患者,PDT具有手术时间短、出血量少、并发症少等特点,是安全有效易行的选择。而对于年龄较小的患者和部分颈部异常解剖的患者仍以TST为宜。

