经阴囊小切口手术治疗小儿腹股沟斜疝与传统手术的对比分析
魏振铨,路中江,魏光绩
(1.福建省三明市第二医院普外科,福建 三明 366000;2.三明市第二医院超声科,福建 三明 366000)
小儿腹股沟斜疝是儿童常见病、多发病,理论上小儿腹股沟疝有自愈可能,但待其自愈是不可取的,因其随时有嵌顿可能,如处理不及时将严重危及患儿生命,故应当尽早手术治疗[1]。传统腹股沟疝手术切口大、美容效果欠佳,本科经过多年临床实践,在小儿腹股沟斜疝手术治疗领域积累了丰富的经验,发现经阴囊根部微小切口进行疝囊高位结扎手术,具有创伤小、操作步骤少、手术时间短、术后疼痛小、恢复快等特点,经济效益与社会效益都十分显著,是一种适用于在各级医院广泛开展的术式[2-3]。本科于2016年6月至2017年12月收集80例小儿腹股沟斜疝患儿纳入研究,分别实施传统开放手术与经阴囊根部微小切口手术,以论证经阴囊根部微小切口行小儿腹股沟疝手术的可行性、安全性,现报道如下。
1 资料与方法
1.1 临床资料 选取本院普外科门诊及病房2016年6月至2017年12月收治的小儿腹股沟斜疝患儿80例,所有患儿均反复出现腹股沟区“梨形”肿块并降入阴囊,多在直立时出现,平卧后消失,肿块最大4cm×5cm×8cm,最小2 cm×2 cm×3 cm,可探及皮下环,经超声检查确诊为腹股沟斜疝,符合手术适应证,排除睾丸鞘膜积液、隐睾、有腹部手术史或复发疝的患儿,经术前常规检查排除肺部感染及手术禁忌证。80例患儿全部为男性,年龄6个月~14岁,平均年龄(5.44±1.08)岁。按照手术治疗方法不同将80例患儿随机分为研究组(经阴囊根部微小切口手术)与对照组(传统开放手术),每组40例。研究组患儿年龄6个月~12岁,平均年龄(4.80±1.55)岁,病灶分布:左侧24例,右侧16例;对照组患儿年龄7个月~14岁,平均年龄(5.63±0.76)岁,病灶分布:左侧21例,右侧19例。两组患儿年龄、病灶分布等基础资料比较差异无统计学意义,具有可比性。
1.2 方法
1.2.1 研究组 研究组40例患儿均行经阴囊根部微小切口手术,采用监护性麻醉方法,即在氯胺酮达到镇静后复合1%利多卡因局部浸润麻醉,1~2 min后开始手术。患儿取平卧位,将双腿分开后常规消毒,阴囊根部作一皮纹小切口长约6~8 mm,一名助手将患儿皮下环远侧精索固定,逐层切开皮肤、皮下组织,切开精索外筋膜,钝性分离提睾肌,切开精索内筋膜,找到白色疝囊切开确认后顿锐结合,剥离疝囊至内环处,见腹膜外脂肪组织,确认高位、疝囊与腹腔相通、疝囊内侧壁无腹腔内脏器组织后高位结扎。检查精索剥离面并彻底止血,以5-0可吸收缝合线缝合皮下,皮内缝合手术切口皮肤,切口行加压包扎,术毕。术中如遇腹壁缺损严重,内环口较大,向下牵引精索,将内环处腹横筋膜裂孔缝合一处以缩小内环口。
1.2.2 对照组 对照组40例患儿均行传统疝囊高位结扎术,采用复合麻醉,患儿取平卧位,取内环口下方横行皮肤切口,长约30~40 mm,切开皮肤、皮下组织,切开腹外斜肌腱膜,打开外环,切开提睾肌,找到白色疝囊,切开疝囊,横断疝囊,确认高位、疝囊与腹腔相通,疝囊内侧壁无腹腔内脏器组织后高位结扎,再加固缝扎一道。创面止血,重建外环,缝合皮下及皮肤。切口行加压包扎,术毕。
1.3 观察指标 ①记录研究组与对照组手术时间、手术切口长度、术中出血量、术后下床活动时间、住院时间。②采用视觉模拟量表(VAS)[4]评价两组患儿术后疼痛程度,评估时在纸条上画一条10 cm的横线,一端标记为0表示无痛,另一端标记为10表示剧痛,由医生及家属配合完成,根据术后患儿表现,横线上任意一处作标记以表示疼痛程度,0分:无痛,1~3分:轻度疼痛,对工作生活无影响,4~6分:中度疼痛:对工作生活有影响但可忍受,重度疼痛:疼痛剧烈难以忍受。③术后至少随访6个月,观察术后并发症及复发情况。
1.4 统计学方法 本研究实验数据采用Excel工具进行录入,采用SPSS 18.0统计学软件进行统计分析,计量资料采用“±s”表示,组间比较采用t检验,计数资料以率(%)表示,采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿手术与术后恢复指标对比 两组均顺利完成手术,手术均获成功,研究组手术时间、手术切口长度、术中出血量、术后下床活动时间及住院时间均显著小于对照组,两组差异具有统计学意义(P<0.05),见表1。
2.2 两组患儿术日与术后第1天、第2天手术切口疼痛程度对比 VAS评分结果显示,研究组术日与术后第1天、第2天手术切口疼痛评分均显著低于对照组,两组差异具有统计学意义(P<0.05),见表2。
表1 两组患儿手术与术后恢复指标对比(±s)

表1 两组患儿手术与术后恢复指标对比(±s)
组别研究组对照组t值P值住院时间(d)3.44±0.26 4.22±0.17 7.550<0.05例数40 40手术时间(min)10.63±2.33 33.15±4.47 8.642<0.05手术切口长度(mm)7.54±0.56 35.17±1.53 9.177<0.05术中出血量(ml)2.76±0.03 6.11±0.07 5.381<0.05术后下床活动时间(d)1.10±0.85 3.64±0.90 5.227<0.05
表2 两组患儿术日与术后第1天、第2天手术切口疼痛程度对比(±s,分)

表2 两组患儿术日与术后第1天、第2天手术切口疼痛程度对比(±s,分)
术后第2天1.23±0.55 3.98±0.73 9.707<0.05组别研究组对照组t值P值例数40 40术日5.77±1.53 7.20±1.41 8.230<0.05术后第1天4.41±1.20 6.32±1.33 7.129<0.05
2.3 两组患儿术后并发症发生率与复发率对比 两组随访6~12个月,研究组术后有2例患儿发生阴囊肿胀,轻症轻微未经处理自行消退,无切口感染或其他并发症发生,并发症发生率为5.00%。有1例腹股沟斜疝复发,复发率为2.50%,对照组术后无切口感染发生,有7例患儿出现不同程度阴囊肿胀,其中轻度4例,重度3例,未予特殊处理,并发症发生率为17.50%,随访期间有5例腹股沟斜疝复发,复发率为12.50%,两组并发症发生率与复发率比较差异有统计学意义(P<0.05),见表3。
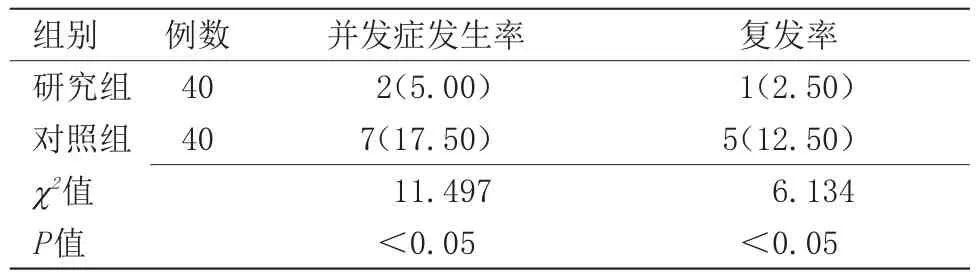
表3 两组患儿术后并发症与复发率对比[n(%)]
3 讨论
3.1 小儿腹股沟斜形成原因 由于低龄儿童正处于身体发育阶段,罹患腹股沟斜疝的风险较大,目前有关小儿腹股沟斜疝的病因与发病机制尚不明确,但研究认为小儿腹股沟斜疝的形成与胚胎学有关。腹股沟区是腹前外侧壁的一个三角形区域,左右各一。其外下界为腹股沟韧带,上界为髂前上棘到腹直肌外侧缘的一水平线,内侧界为腹直肌外侧缘。睾丸于胎儿8个月到达阴囊后,鞘状突将睾丸大部包裹,在出生前,鞘状突先从内环处开始闭合,之后是睾丸上部,最后是精索部,萎缩形成纤维索[5]。2岁后约有半数腹膜鞘状突仍呈开放状态,鞘状突开放与腹腔压力增高使腹腔内容物从这里突向体表,形成疝气。在女性胎儿鞘状突称为Nück管,沿连接卵巢与大阴唇的子宫圆韧带下降。正常情况下,Nück管在孕7周时闭合,如为闭塞,则腹腔内脏器组织可下降至Nück管形成腹股沟疝[6-7]。虽然女性也有可能因为腹壁薄弱而形成疝气,但是与男性相比发病率远远不及。
3.2 小儿腹股沟斜疝传统治疗方法 目前,手术是治疗小儿腹股沟斜疝的主要方法,早期手术效果好,不会影响患儿身心成长发育。传统的开放手术切口分为两类,一种是取与腹股沟韧带平行斜切口,一种是腹股沟区皮肤横纹下方切口,切口长约2.5~4 cm,切口长,操作步骤多,组织损伤多,创伤大,术后患儿切口疼痛哭闹明显[8]。组织损伤多,术后恢复慢,术后出现并发症的概率高。切口长,愈合延迟,切口瘢痕显眼,影响美容。腹腔镜手术分为单孔腹腔、双孔或三孔,但腹腔镜手术切口单孔法都至少需一个0.5 cm切口,双孔或三孔切口就更多了。腹腔镜手术在小儿腹股沟斜疝中存在一定优势,例如手术适应证广泛、切口美观性高等,但是术后并发症也十分常见,如戳孔疝、腹膜外气肿、疝囊积液等,此外,腹腔镜手术需要建立人工气腹以形成足够的手术空间以便窥视和操作,但建立CO2气腹会对机体生理功能产生一定影响,有可能引起皮下血肿、高碳酸血症、酸中毒、气体栓塞等严重并发症,此外,麻醉管理难度也较大。而且腹腔镜手术需要腔镜器械及技术,手术难度大,学习曲线时间长,手术费用高。
3.3 小儿腹股沟斜疝新型治疗方法 近年来无张力疝修补术的快速发展使得其在临床上的应用范围不断扩大,但是鉴于儿童正处于生长发育阶段,采用人工补片无法伸展可能造成术后局部牵拉,引起慢性疼痛等,因此国内外学者均不主张在小儿手术中应用[9-10]。本次研究收集并对比了经阴囊小切口手术患儿与传统开放手术患儿的治疗情况,结果显示研究组手术时间、术后下床活动时间及住院时间较对照组明显缩短,手术切口长度更小,术中出血量更少,术后随着时间的延长,切口疼痛明显减轻,两组差异有统计学意义(P<0.05),这是因为研究组采用在阴囊根部的皮纹0.5 cm微小切口,该入路和手术操作对组织破坏更少,因此术中出血少,形成的创伤小,术后恢复快;阴囊根部切口隐蔽,在皮肤原有皱纹的影响与遮蔽下不易被察觉,美容效果理想;患儿住院时间缩短,对节省住院费用,提高病床周转率意义重大。通过实践还发现该术式手术步骤少,因此学习曲线短,无需腹腔镜等辅助设备即可进行,适合在基层医院开展。本研究通过随访总结了经阴囊小切口手术的并发症与复发情况,研究组除1例复发及2例轻度阴囊肿胀外,无其他明显并发症,阴囊肿胀患儿未予特殊处理。对照组随访期间有7例患儿发生不同程度阴囊肿胀,包括4例轻度阴囊肿胀与3例重度阴囊肿胀,有5例复发,复发率为12.50%,并发症发生率与术后复发率均显著高于研究组,两组差异有统计学意义(P<0.05)。经阴囊小切口手术治疗小儿腹股沟斜疝的关键在于准确找到疝囊,剥离疝囊时应当在疝囊上找到输精管以避免损伤,高位结扎时应当确认结扎处达到腹膜外脂肪从而减少复发[11]。
3.4 经阴囊小切口手术治疗优势分析 通过临床实践结合文献资料可以得出经阴囊小切口手术与传统手术相比具有诸多优势,传统手术的缺点十分明显,首先,小儿腹股沟斜疝传统开放手术的切口长度在3 cm左右,手术时间较长,术中操作对腹股沟解剖结构破坏较大,而且查找疝囊时容易造成较大创伤从而造成不必要的意外损伤,导致切口渗血、阴囊肿胀、切口感染或者其他并发症[12-13]。最后本次观察也发现几乎所有患儿的手术切口瘢痕,都会随着年龄的增长而逐渐延长,影响美观性,因此应当严格控制小儿手术的切口长度,避免对儿童成长过程中的心理健康产生不良影响[14-16]。对比之下发现经阴囊小切口手术具有以下优点:①在阴囊根部作微小切口,长度仅为6~8 mm左右,较腹股沟切口明显缩短,在分离过程中对周围组织及血管的损伤和影响更小,术中出血极少。手术操作步骤少,手术时间明显缩短。②将精索固定在狭小的空间内,损伤区域相对缩小,不易发生阴囊血肿。③由于切口较短且隐藏在阴囊皮肤褶皱下,因此在患儿成长过程中不会影响美观性,满足了患儿成年之后的心理需求,有利于身心健康[17]。④受儿童自身解剖特点的影响,腹股沟管较短,长度约为1 cm,加之腹股沟区软组织疏松,容易疝囊的牵拉及分离操作,有利于手术顺利完成。⑤术中无需放置引流条,疝囊结扎及切口缝合均采用3-0可吸收线,因此能够避免发生切口排异反应[18]。
综上所述,用经阴囊根部微小切口对小儿腹股沟斜疝进行手术治疗,在取得与传统开放手术同等效果、不增加手术并发症、保证手术安全性的前提下,能够取得最好的美容效果,值得临床推广。

