不同剂量维生素D和钙剂治疗3~4月龄婴儿佝偻病早期的疗效分析
田晓博,高英
(沈阳市妇婴医院儿保科,辽宁 沈阳 110011)
众所周知,维生素D和钙对促进小儿骨骼肌肉健康具有重要意义。我国婴幼儿,特别是小婴儿是营养性维生素D缺乏性佝偻病的高危人群。骨密度是判断婴儿骨钙吸收情况和骨骼强度的重要指标之一,也是评价小儿生长发育、营养状况,研究各种病理、生理因素导致骨矿化异常的一项重要指标[1-3]。本研究分析3~4月龄婴儿补充不同剂量的维生素D和钙对改善佝偻病早期症状和骨密度的影响,为提高婴儿早期骨健康选择适合用量提供参考,以便为更好开展儿童保健指导工作。
1 资料与方法
1.1 临床资料 选取2015年3月至2017年12月在沈阳市妇婴医院儿保科体检时未曾规律补充维生素D,且具有佝偻病早期表现,骨碱磷酸酶>250 U/L,检测骨密度不足的3~4月龄(90~149天)婴儿257名。纳入标准:①足月单胎出生儿,出生史无异常;②体格检查排除影响骨代谢相关疾病;③询问病史有未规律补充维生素D,具有佝偻病早期表现多汗、易激惹、夜惊夜啼、摇头擦枕,检测骨碱磷酸酶>250 U/L[4],且骨密度Z值<1.0;④相关资料完整(父母填写自制调查表+临床数据),包括出生身长、出生体质量、检查时日龄、生长体质量、喂养方式、婴儿补D、补钙情况、户外活动等。所有患儿家属知情同意,并填写知情同意书。
1.2 研究方法 采用随机数字表法将257名婴儿分成5组,分别为单补维生素D400IU/d组(32名)、单补维生素D800IU/d组(63名)、单补维生素D 1 200 IU/d组(31名)、补维生素D 800 IU/d同时补钙75 mg/d组(77名)、补维生素D 800 IU/d同时补钙150 mg/d组(55名)。
干预用药剂:维生素D选用国药控股星鲨(厦门)有限公司生产的维生素D滴剂,400 IU/粒,国药准字H35021450;钙剂选用山东达因海洋生物制药股份有限公司生产的复方碳酸 钙 泡 腾 颗 粒 ,150 mg/袋(75 mg/半 袋),国 药 准 字H20040896,一个月后复查临床症状情况并复查骨密度。临床症状主要由家长反馈患儿多汗、易激惹、夜惊夜啼、摇头擦枕情况有无改善,按程度分为无明显改善、症状改善、症状消失3种。
采用以色列Sunlight公司生产的omnisense7000P超声骨密度仪检测小儿左胫骨中段骨密度。本院骨密度检测由经过严格培训的固定的专业人员进行,测定环境温度保证18~24℃,每天开机后用标准体模校正,其精确性误差小于1%,准确性误差小于3%。检测结果用声波在小儿左胫骨中段传播速度(speed of sound,SOS)表示,并与Sunlight公司提供的亚洲儿童数据库进行比较,机器直接提示婴儿骨密度测量的百分位数和标准差的离差Z值,Z>-1.0健康,Z<-1.0为不足。
1.3 其他指标定义或计算方法 一个月前后骨密度变化:ΔSOS=(复查骨密度SOS-初诊骨密度SOS)/(复查日龄-初诊日龄)×30。
1.4 疗效观察 临床症状转归的3种情况:①无明显改善:多汗、易激惹、夜惊夜啼、摇头擦枕等症状基本无变化;②改善:多汗、易激惹、夜惊夜啼、摇头擦枕等症状有不同程度的减轻或其中一项(几项)消失,但仍有一些症状存在;③消失:多汗、易激惹、夜惊夜啼、摇头擦枕等症状近日不再出现。
1.5 统计学方法 本研究数据均用SPSS 19.0统计软件处理。采用方差分析,SNK检验,卡方检验进行比较,统计学检验水准α=0.05,双侧。
2 结果
2.1 一般情况 单纯补充不同剂量维生素D的3组婴儿间性别、初诊日龄、喂养方式、出生身长、出生体质量、出生胎龄等一般情况无统计学意义;相同维生素D剂量前提下补充不同钙剂量的3组间性别、初诊日龄、喂养方式、出生身长、出生体质量、出生胎龄等一般情况差异无统计学意义。
2.2 单纯补充不同剂量维生素D治疗婴儿佝偻病早期的临床疗效比较 随着维生素D用量增加,症状无明显改善者减少,症状消失者增多,见表1。3~4月龄婴儿补维生素D的骨密度SOS值变化均为正值,3组间差异有统计学意义(P<0.05)。SNK检验:1 200 IU/d组明显高于400 IU/d组和800 IU/d组,差异有统计学意义(P<0.05),而400 IU/d组和800 IU/d组之间差异无统计学意义,见表2。

表1 不同维生素D剂量与临床症状改善Table 1 Different vitamin D doses and clinical symptoms improved

表2 不同维生素D剂量与骨密度SOSTable 2 Different vitamin D doses and bone mineral density SOS
2.3 相同维生素D剂量下不同补钙量治疗婴儿佝偻病早期的临床疗效比较 随着钙用量增加,症状无明显改善者减少,症状消失者增多,见表3。3~4月龄婴儿补维生素D 800 IU/d同时补钙的骨密度SOS值3组间有显著差异,SNK检验:75 mg/d组和150 mg/d组之间无统计学差异,但都高于0 mg/d组,差异有统计学意义(P<0.05),见表4。

表3 相同维生素D剂量下不同补钙量与临床症状改善Table 3 Different calcium supplements and clinical symptoms improved with the same vitamin D dose
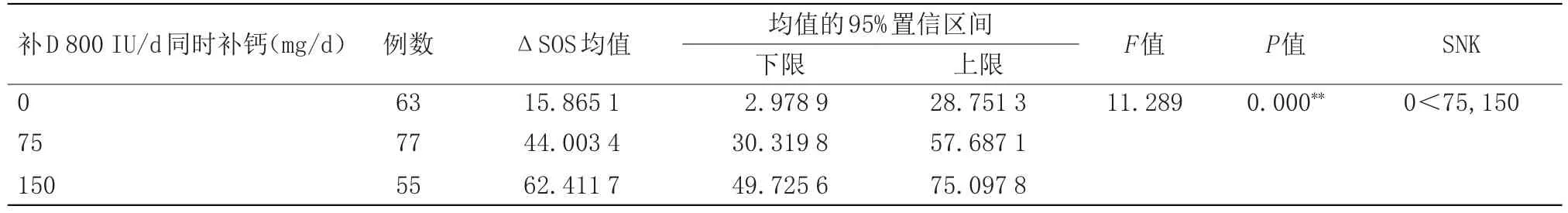
表4 相同维生素D剂量下不同补钙量与骨密度SOSTable 4 Different calcium supplementation and bone mineral density SOS at the same vitamin D dose
3 讨论
营养性维生素D缺乏性佝偻病初期(早期)多见于6个月以内,特别是3个月以内小婴儿,多为神经兴奋性增高的表现,如易激惹、烦躁、汗多刺激头皮而摇头、夜惊夜啼等非特异性神经精神症状,实验室检查骨碱性磷酸酶可正常或升高,25(OH)D3下降,此期骨骼X线可正常。而佝偻病早期未及时治疗,继续加重可出现典型骨骼改变[4]。
研究表明,小儿骨量水平的提高对于减轻成年后骨骼疾病具有理论和实际的双重意义[5]。定量超声骨密度属于无创检测方法,可作为检测骨密度变化的常规手段,人群普遍接受度高[6]。本研究分析3~4月龄婴儿补充不同剂量的维生素D和钙对改善佝偻病早期症状和骨密度的影响,为提高婴儿早期骨健康选择适合用量提供参考。
3.1 补充不同剂量维生素D与改善佝偻病早期症状和骨密度SOS 小月龄婴儿皮肤薄嫩怕晒伤,阳光照射皮肤合成维生素D少,本研究选择3~4月龄婴儿为研究对象,基本除外阳光照射皮肤合成维生素D的影响。结果显示,随着维生素D用量增加,3~4月龄婴儿早期佝偻病临床症状无明显改善者减少,症状消失者增多,提示增加维生素D每日用量对改善佝偻病早期症状有效。每天补充维生素D 400 IU和800 IU的两组之间骨密度SOS值变化数值未见统计学差异,而1 200 IU组的骨密度SOS值变化数值高于前两组,有统计学意义(P<0.05),提示在一定范围内增加维生素D的摄入量对骨骼密度改善没有明显效果,而当维生素D增至1 200 IU/d可以更好地提高骨密度SOS值,促进骨骼钙化,有利于改善骨骼健康。近十年,维生素D作用的广泛性已经被普遍认可,但维生素D的推荐摄入量一直在变化中[7],2011年美国内分泌学会对于婴儿推荐的维生素D摄入量为每天400~1 000 IU,最高摄入量1岁内婴儿2 000 IU/d[7]。维生素D缺乏的治疗剂量婴儿为2 000 IU/d,连用4~6周,之后改为400 IU/d[4]。一般认为敏感小儿每日维生素D摄入量在4 000 IU,连用1~3个月可能出现中毒[4],Hossain等[8]学者研究发现补充维生素D的方法须与当地环境相宜,在极低水平维生素D的人群中,补充剂量可达4 000 IU/d。本研究中1 200 IU/d连用1个月远低于维生素D治疗剂量和前面的危险剂量,有效且更加安全,但是如果治疗1个月后维生素D用量仍高于预防剂量应进行25(OH)D3监测,以免发生维生素D累积过量。
本研究观察维生素D的不同用量对改善佝偻病早期症状和骨密度的影响,受样本量和观察时间局限,如何使用维生素D的剂量更安全和有效,还有待于大样本量长时间进一步研究。
3.2 相同维生素D剂量下不同补钙量与改善佝偻病早期症状和骨密度SOS 当钙摄入不足,低血钙刺激甲状旁腺激素分泌增加,加速旧骨吸收,骨盐溶解,释放钙离子,使血钙得到补偿,维持在正常或接近正常的水平;当钙磷乘积降至40以下时,骨盐不能有效沉积,致使骨样组织增生,骨质脱钙,临床上出现骨密度降低表现[9]。本研究发现,在相同维生素D用量下,随着钙剂的使用,佝偻病早期症状无明显改善者减少,症状消失者增多,提示补钙有利于改善佝偻病早期症状;补钙两组骨密度SOS改善均好于未补钙组,提示补钙对提高骨密度SOS值,促进骨骼钙化有益,与武玮等针对北京地区婴儿的研究结论一致[10];而补钙两组中75 mg/d组和150 mg/d组之间差异无统计学意义,提示加大钙剂用量对提高骨密度SOS值无明显效果,临床给钙用量不宜过大。一般认为,奶是3~4月龄婴儿的主要食物,无论母乳还是配方奶粉均含有丰富的钙,可以保证小月龄婴儿钙源供应,所以保证充足的奶量和良好的消化吸收是关键;而如果钙仍摄入不足,出现佝偻病早期表现,可以考虑补充适量钙剂。
综上所述,维生素D用量增加到一定程度可改善佝偻病早期症状及骨骼钙化情况;相同维生素D使用剂量的前提下,增加适量钙摄入有利于改善佝偻病早期症状和骨骼钙化,而维生素D增量不足和钙量增加多并不能使骨骼钙化更好。临床工作中,儿保医生针对具有佝偻病早期症状的小婴儿的指导应灵活,可以考虑增加维生素D用量及适量补钙,提高婴儿骨质矿化程度,防止佝偻病骨骼畸形发生。

