贵阳市中老年居民血清TSH、TPOAb与甲状腺结节患病率的相关性
朱 毅 时立新 张 巧 彭年春 胡 颖 张 淼
(贵州医科大学,贵州 贵阳 550002)
甲状腺结节在成年人群中的触诊检出率为3%~7%〔1〕,高分辨超声检查对普通人群非显性结节的检出率为20%~76%,与近年来尸检的检出率相似〔2,3〕。甲状腺结节表现出日趋高发的趋势。甲状腺结节病因包括患者年龄、性别、自身的免疫功能、缺碘〔4〕、遗传因素、心理因素、精神因素、先天性缺陷、感染等。其中年龄增加、碘摄入等均会引起促甲状腺素(TSH)分泌的增高〔5,6〕。甲状腺过氧化物酶抗体(TPOAb)是主要的甲状腺组织自身抗体,与甲状腺组织的免疫性损伤密切相关。临床上常常观察到甲状腺结节与TSH、TPOAb异常合并发生的情况。本研究旨在探讨TSH、TPOAb与甲状腺结节患病率之间的关系。
1 资料与方法
1.1一般资料 随机抽取2011年5~8月贵阳市云岩区40岁及以上常驻居民(居住5年以上者) 10 140例。排除标准:服用影响甲状腺功能的药物。有甲状腺相关疾病病史、手术史或131I放射治疗史;患有重度贫血、严重的心肾功能不全、肾上腺皮质功能低下等全身性、慢性消耗性疾病;妊娠或流产、产后1年内妇女;资料不全者。最终纳入9 735例,年龄40~86岁,平均(61.68±7.99)岁。男2 690例,女7 045例。吸烟:否8 329例,偶尔(少于1次/d或少于7支/w)146例,经常1 260例。饮酒:否7 750例,偶尔(不是每周)1 435例,经常550例。体重指数(BMI)(10.19±0.61)kg/m2,收缩压(127.17±16.27)mmHg,舒张压(79.06±11.10)mmHg,TSH(4.20±38.21)mIU/L,TPOAb(160.54±355.48)U/ml。其中,有甲状腺结节1 791例为结节组,无甲状腺结节7 944例为无结节组。研究对象均知情同意。
1.2方法 (1)问卷调查及体格检查:由经本院培训的调查人员采用设计相同的调查表,采取直接面谈的方式,进行相关问卷调查。内容主要包括:调查对象的基本资料:如年龄、性别、职业、婚姻、受教育程度、吸烟、饮酒 嗜好、生育史、家族史、既往病史及其具体治疗情况。研究对象穿贴身衣服、脱鞋的情况下测量身高、体重、腰围、血压等。(2)样本的采集及测定:受试者均进行75 g葡萄糖耐量试验,测定空腹血糖(FBG)、餐后2 h血糖(PBG),空腹测定TSH、TPOAb。TSH、TPOAb检测:标本采集后分离出血清,置-20℃冰箱保存、送检并用直接化学发光免疫法(西门子ADVIA CentaurXP仪器)检测,由贵州医科大学附属医院统一化验检测相关指标,指标正常:TSH 0.55~4.78 mIU/L,TPOAb<60 U/ml。血糖检测由贵州医科大学附属医院标准中心实验室予己糖激酶法测定血浆葡萄糖的相应浓度。甲状腺B超检测:由高年资超声科医生应用(美国通用公司,LOGIQa50 B超机,探头分辨率7.5 MHz)检查。对受试者进行颈部甲状腺上下左右等多方位多角度的探查、测定,医生需仔细测量受试者甲状腺结节的所在位置、数目、大小、形态、内部回声性质情况,及结节内钙化情况、颈部区域淋巴结数目等。
1.3诊断标准 高血压诊断参照《中国高血压防治指南 2010》,或有明确高血压史,且正在服用高血压降压药物治疗者,同时需排除继发性高血压。糖尿病参照诊断1999年世界卫生组织(WHO)发布的糖尿病诊断标准。所有糖尿病的人数包括初诊为糖尿病和有糖尿病病史的研究对象。采用BMI评价全身性肥胖情况:BMI<24 kg/m2为体重正常,24 kg/m2≤BMI<28 kg/m2为超重,BMI≥28 kg/m2为肥胖。
1.4结果分析 ①研究对象一般资料比较;②不同性别、年龄研究对象甲状腺结节患病率比较。根据血清TSH范围,将人群分为TSH降低组:TSH<0.55 mIU/L;TSH增高组:TSH>4.78 mIU/L;TSH正常组:0.55 mIU/L≤TSH≤4.78 mIU/L。根据血清TPOAb范围,将人群分为TPOAb增高组(≥60U/ml),TPOAb正常组(<60 U/ml)。
1.5统计方法 应用SAS9.3软件进行Wilcoxon检验、Pearson相关分析、χ2检验、Logistic回归分析。
2 结 果
2.1甲状腺结节患病率单因素分析 不同年龄、性别、是否有高血压、吸烟及饮酒状态居民结节患病率差异有统计学意义(均P<0.001,P<0.05)。且随着年龄增大结节患病率也逐渐增加,各年龄分层渐进性增加趋势明显,患病率高峰年龄段为70~86岁人群。见表1。

表1 甲状腺结节组与无结节组临床特征比较〔n(%)〕
2.2血TSH水平与甲状腺结节患病率 TSH降低组、TSH正常组、TSH增高组男性、女性、总体结节患病率差异均有统计学意义(P<0.01,P<0.05)。且甲状腺结节患病率随着TSH增高逐渐增加。见表2。
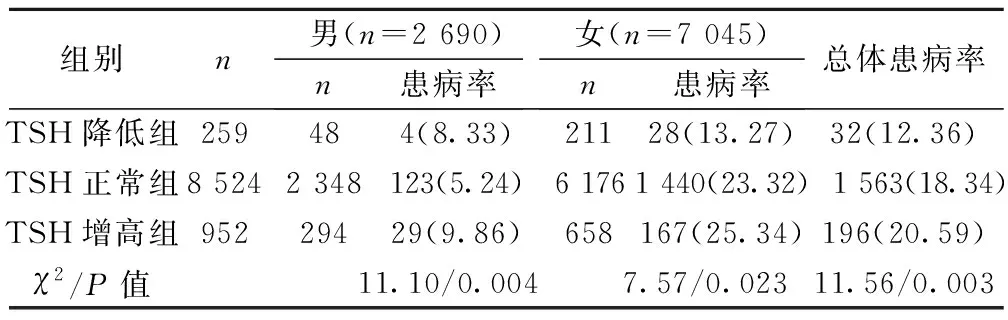
表2 按性别分层不同TSH水平甲状腺结节患病率〔n(%)〕
2.3血TPOAb水平与甲状腺结节患病率 TPOAb增高组与TPOAb正常组男性、女性、总体结节患病率差异均有统计学意义(均P<0.001)。见表3。
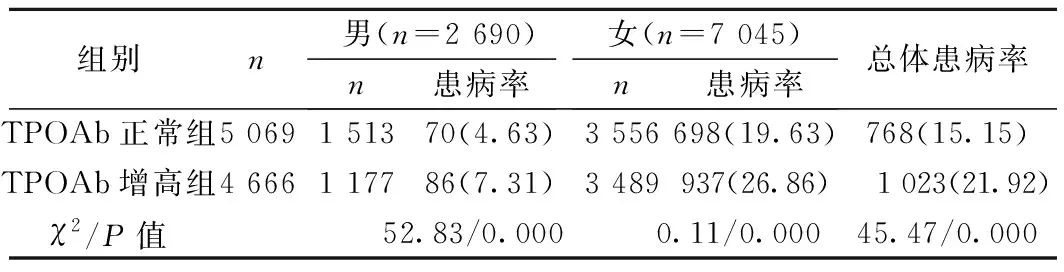
表3 按性别分层不同TPOAb水平甲状腺结节患病率〔n(%)〕
2.4结节组与无结节组中TPOAb及TSH水平比较 根据是否有甲状腺结节做两组独立wilcoxon检验,结果显示无结节组TPOAb含量中位数为30.50 U/ml(四分位间距,IQR=16.40),有结节组TPOAb含量中位数为33.80 U/ml(IQR=17.70)。无结节组TPOAb含量中位数显著低于结节组,差异有统计学意义(Z=-7.12,P<0.0001)。无结节组TSH含量中位数为2.50 mIU/ml(IQR=14.30),有结节组TSH含量中位数为2.62 mIU/ml(IQR=16.10)。无结节组TSH含量中位数略低于有结节组,但差异无统计学意义(Z=-9.56,P=0.071)。
2.5甲状腺结节相关危险因素的多因素Logistic回归分析 将是否有甲状腺结节作为因变量(是=1,否=2),将性别(男=1,女=0)、年龄(40~49岁=1,50~59岁=2,60~69岁=3,70~86岁=4)、高血压(经常=1,否=2、偶尔=3)、吸烟(是=1,否=2)、饮酒(是=1,否=2)、TSH(<0.55 mU/L=1,>4.78 mU/L=2,0.55 mU/L≤TSH≤4.78 mU/L=3)、TPOAb(≥60 U/ml=1,<60 U/ml=2)作为自变量,进行多因素Logistic回归分析。结果显示:性别、年龄、饮酒、吸烟、TSH、TPOAb均与甲状腺结节发生显著相关(P<0.001,P<0.01)。见表4。

表4 甲状腺结节相关危险因素多因素Logistic回归分析
3 讨 论
TSH是腺垂体分泌的促进甲状腺的生长和功能的激素,它参与甲状腺摄碘与碘代谢,促进甲状腺素合成,进而导致甲状腺细胞增生,可引起弥漫性甲状腺肿,甚至出现甲状腺结节。在较大量TSH长时间刺激下,部分滤泡会退化,另外一部分则会出现增大,导致形成了增生性结节样的改变。而且TSH 与其受体结合可间接刺激甲状腺细胞分泌生长因子、血管内皮生长因子及其他因子如胰岛素样生长因子等,这些因子也可能在甲状腺结节的生长中起重要作用。近年来国内外甲状腺结节与甲状腺功能之间关系出现了相互矛盾的观点。国内有一项针对老年人群的研究结论提出老年人出现甲状腺结节与实验室甲状腺功能各项检查指标无关〔7〕。与本文研究结果不符。武正炎等〔8〕研究发现除去年龄、性别、吸烟、饮酒、药物等相关因素后,甲状腺结节的患病率与TSH的降低有相关性。与本研究结果相反,其原因可能为在甲状腺功能正常的人群中,稍高的TSH刺激可能是甲状腺结节发生的原因之一;但部分患者的甲状腺结节可能为功能性结节,其甲状腺功能相对较高,导致TSH值相对较低。加上不同地区差异,不同的影响因素,可能导致这一结果不同。但与武正炎等〔8〕研究相一致的是,本研究也提示了TSH可能是一种影响甲状腺结节产生的物质,TSH的增加或减少均对甲状腺结节的发生可能有所影响。此外结合内分泌科治疗甲状腺结节的具体方案中,可以使用左旋甲状腺素抑制治疗甲状腺结节,当患者服药后其垂体分泌的TSH将被抑制,患者的甲状腺结节经治疗后可能变小〔9〕。这一有效的临床治疗方法也从另一方面提示TSH可能是甲状腺结节的影响因素之一。有研究表明,若甲状腺结节患者伴有血清TSH水平降低,其结节为甲状腺癌的比例要低于伴有血清TSH水平正常或升高的甲状腺结节患者〔10,11〕。说明TSH在预测甲状腺结节性质上有一定价值,但需进一步研究证实。
TPOAb通过抗体依赖的细胞毒作用,再出现细胞介导,从而导致甲状腺激素分泌不足,进而引起甲减(自身免疫性)。研究指出,甲状腺结节在女性中较男性更常见〔12~16〕。女性甲状腺结节患病率较高,除了与雌激素等分泌有关外,与同年龄男性比较,女性患桥本甲状腺炎的风险更高〔17〕。甲状腺多发性结节的主要原因之一是桥本甲状腺炎〔18〕。桥本甲状腺炎病人血清中TPOAb浓度水平较高。从而提示了甲状腺结节的发生及发展可能与TPOAb影响有一定的相关性〔19〕。有文献表明TPOAb增高与甲状腺结节发生相关的可能原因是自身特异的免疫性血清标志物出现〔20〕。有研究〔21,22〕发现,研究对象血清TPOAb水平增加,发生甲状腺癌的可能也随之而增加,即使在排除了血清TSH水平、性别、年龄等因素后,血清TPOAb也是甲状腺癌的独立危险因素,这与本研究结果相一致。
本研究没有对研究对象作长期动态观察,受客观条件限制也没有进一步作实验室研究,从作用靶点、作用机制等方面对其进一步的阐明。但本研究结果仍提示了甲状腺结节患者TSH、TPOAb的水平监测对诊断甲状腺结节可能有一定的作用。

