新农合支付方式改革背景下医疗服务供方利益诉求分析
陈文琴, 张萌, 仲星光, 王小合, 季鸿雁, 杜利强, 范黎斌
我国新型农村合作医疗制度(以下简称为新农合)支付方式改革自2004年开始试点研究,2012年在全国全面展开[1]。随着各级政府和相关行政部门对新农合支付方式改革重要性的逐步认识,支付方式改革被作为推动基层医疗卫生机构综合改革和县级公立医院改革的重要力量,以及全面优化升级医疗服务体系的重要政策工具之一[2]。新农合支付方式改革对相关利益主体进行权威性的利益分配,也为利益分配制定相应的规则。随着改革的深入推进,利益调整更加复杂,利益矛盾更加凸显。2017年6月国务院办公厅印发的《关于进一步深化基本医疗保险支付方式改革的指导意见》(以下简称《意见》)中指出,医保对医疗服务供需双方特别是对供方的引导制约作用尚未得到有效发挥。如何对医疗服务供方进行有效的管理是支付方式改革设计和实施的一个重要课题。新农合定点医疗机构和医务人员作为医疗服务供方的重要组成部分,了解、整合和实现其利益诉求,对健全新农合支付方式改革利益调控机制、切实保障参合农民基本医疗权益和新农合制度可持续发展有着重要意义。
1 对象与方法
1.1 调查对象
2016年9月-2017年2月,本研究采用多阶段分层随机抽样方法,按照东中西部地区分布,选择浙江省、河南省和陕西省3个样本省。在各样本省中,按照经济发展水平高低选择两个样本县,分别为象山、缙云、息县、武陟、武功、彬县。选取样本县1~3家县级医院进行调查,每个医院随机抽取工作人员10~30人。将每个样本县(市)所辖乡镇按照经济发展水平划分为3类,每类各随机抽取1个乡作为样本乡。每个样本乡镇卫生院随机抽取工作人员10~30人。本研究对定点医疗机构管理人员发放105份问卷,有效问卷96份,有效回收率91.43%;向医务人员发放问卷750份,有效问卷688份,有效回收率为91.73%。本研究调查员参加调查前经过了针对性培训,培训内容包括研究的背景、内容、方法。调查采用不记名面对面方式进行,现场填写调查问卷,所有信息填答完整为合格问卷。
1.2 研究方法
在文献研究的基础上,通过向卫生管理、医疗保险、卫生经济、卫生统计等领域的专家分别就新农合支付方式改革定点医疗机构和医务人员利益诉求界定、归类和利益均衡的价值取向等问题进行咨询,为设计问卷提供支撑。问卷调查内容主要包括定点医疗机构管理人员和医务人员对相关利益诉求的认知态度。问卷分别选取了13个和20个结构性问题来描述定点医疗机构和医务人员利益诉求情况,各题依据Likert 5分量表法赋值打分,其中5分表示非常关注,等级最强;1分表示完全不关注,等级最弱。问题内容涉及服务成本、内部管理、外部认同等定点医疗机构主要利益诉求,以及个人发展、医院效益、服务质量、福利待遇、社会认同等医务人员主要利益诉求。
1.3 统计学方法
采用Epidata 3.1软件建立数据库,进行数据双录入和校对,运用SPSS 19.0软件进行统计分析。计量资料采用均数、标准差和中位数(四分位间距)进行描述。采用探索性因子分析法和Cronbachα系数检测问卷的结构效度和信度,并对各因子进行权重分析,对其均值或中位数进行配对样本t检验或Wilcoxon符号秩检验。采用独立样本t检验、方差分析、Mann-Whitney U检验和Kruskal-Wallis H检验,分析不同人口学特征医疗服务供方利益诉求的差异,检验水准为α=0.05。
2 结果
2.1 医疗机构的利益诉求
96名被调查的定点医疗机构管理人员中,男性44人(45.8%),35岁及以上有68人(70.8%),在县医院、乡镇卫生院工作的管理人员分别为73人(76.0%)、23人(24.0%),工作年限以5年以上为主,占67.7%。
2.1.1 信度和效度分析 对问卷中所有题项进行项目分析,13个题项的t值均达到显著性(P<0.05),能反映出调查对象不同的利益诉求。本问卷KMO值为0.939,较为接近1,适合因子分析。Bartlett球形检验χ2值为1 079.932(自由度为78),差异有统计学意义(P<0.05),表明本问卷满足因子分析要求。按照特征值大于1的标准配合最大方差法行正交转轴,最终在13个结构问题中提取出3个因子,3个因子的特征值分别为4.163,3.320,2.729,解释变异量分别为32.020%、25.535%、20.995%,累积解释变异量78.550%。计算Cronbachα系数分别为0.935,0.902,0.887,总体Cronbachα系数为0.959,表明本研究所采用的问卷具有较高信度。见表1。

表1 医疗机构利益诉求的旋转成分矩阵
根据各因子所包含的分题项,结合参考文献,将因子1(包含6个题项)定义为促进医疗机构自身发展;因子2(包含4个题项)定义为获得机构外部认同和支持;因子3(包含3个题项)定义为有利于医务人员工作开展。将3因子根据其对应问题在该因子上的载荷值进行赋值,赋值方法为对每个因子所包括的问题的得分进行加权平均,权重根据相应的因子载荷值计算,形成3个新的变量Yi(i=1,2,3)。计算公式例如促进医疗机构自身发展因子Y1=(0.814×Q1的得分+0.802×Q2的得分+0.711×Q3的得分+0.689×Q4的得分+0.663×Q5的得分+0.662×Q6的得分)/(0.814+0.802+0.711+0.689+0.663+0.662)。以此类推,得到3个新的变量Y1、Y2、Y3,分别代表3个因子的值。对Y1、Y2、Y3进行正态检验,Y1、Y2呈正态分布(K-S检验:Y1Z=1.063,P=0.208;Y2Z=1.339,P=0.056),用均数±标准差描述,为3.92±0.87、4.16±0.76;Y3呈非正态分布(K-S检验:Z=1.534,P=0.018),用中位数(四分位间距)描述,为4.01(1.91)。根据赋值结果按照其重要程度依次为Y2、Y3和Y1。采用配对样本t检验和Wilcoxon符号秩检验进一步判断利益诉求均值之差与零是否具有显著性差异,结果显示差异有统计学意义(P<0.05)[3-4]。
2.1.2 不同人口学特征定点医疗机构管理 人员的利益诉求差异性分析结果显示,不同文化程度定点医疗机构管理人员对获得机构外部认同和支持维度的利益诉求存方面,差异具有统计学意义(F=3.889,P=0.024),本科和硕士学位的医院管理者比大专及以下学位的管理者更关注机构外部认同和支持。
2.2 医务人员的利益诉求
688位被调查的医务人员中,男性216人(31.40%),女性472人(68.60%),乡镇卫生院医务人员395人(57.41%),县级医院医务人员293人(42.59%),临床医生、护理人员、辅助科室人员分别有311人(45.20%)、263人(38.23%)和114人(16.57%)。
2.2.1 信度和效度分析 对调查问卷中所有题项进行项目分析,20个题项的t值均达到显著性(P<0.05),能反映调查对象不同的利益诉求。本问卷KMO值为0.972,较为接近1,适合因子分析。Bartlett球形检验χ2值为12 506.030(自由度为190),达到显著性(P<0.05),表明本问卷满足因子分析要求。按照特征值大于1的标准配合最大方差法行正交转轴,最终在20个结构问题中提取出2个因子,2个因子的特征值分别为7.802,6.085,解释变异量分别为39.012%、30.423%,累积解释变异量69.435%。计算Cronbachα系数分别为0.933,0.960,总体Cronbachα系数为0.969,表明本研究所采用的问卷具有较高的信度。
根据各因子所包含的分题项,结合参考文献,将因子1(包含12个题项)定义为获得良好工作环境,将因子2(包含8个题项)定义为获得合理福利待遇和社会认同。将2因子根据其对应问题在该因子上的载荷值进行赋值,赋值方法同医疗机构,形成2个新的变量Yi(i=1,2),分别代表2个因子的值。对Y1、Y2进行正态检验,呈非正态分布(K-S检验Y1:Z=2.089,P<0.001;Y2:Z=1.986,P=0.001),用题项中位数(四分位间距)描述,为3.85(1.38)和3.75(1.48)。根据赋值结果按照其重要程度依次为Y1、Y2。采用Wilcoxon符号秩检验进一步判断利益诉求均值之差与零是否具有显著性差异,结果显示,差异具有统计学意义(P<0.05)[3-4]。
2.2.2 不同人口学特征医务人员的利益诉求差异性分析研究结果显示,实施地区的医务人员对良好工作环境维度的利益诉求存在差异。不同复合新农合支付方式(χ2=43.120,P<0.001)、不同年龄(χ2=11.871,P=0.008)、有无编制(Z=-3.030,P=0.002)、不同职称(χ2=14.541,P=0.002)的医务人员对合理福利待遇和社会认同维度的利益诉求方面,差异均有统计学意义。见表2。
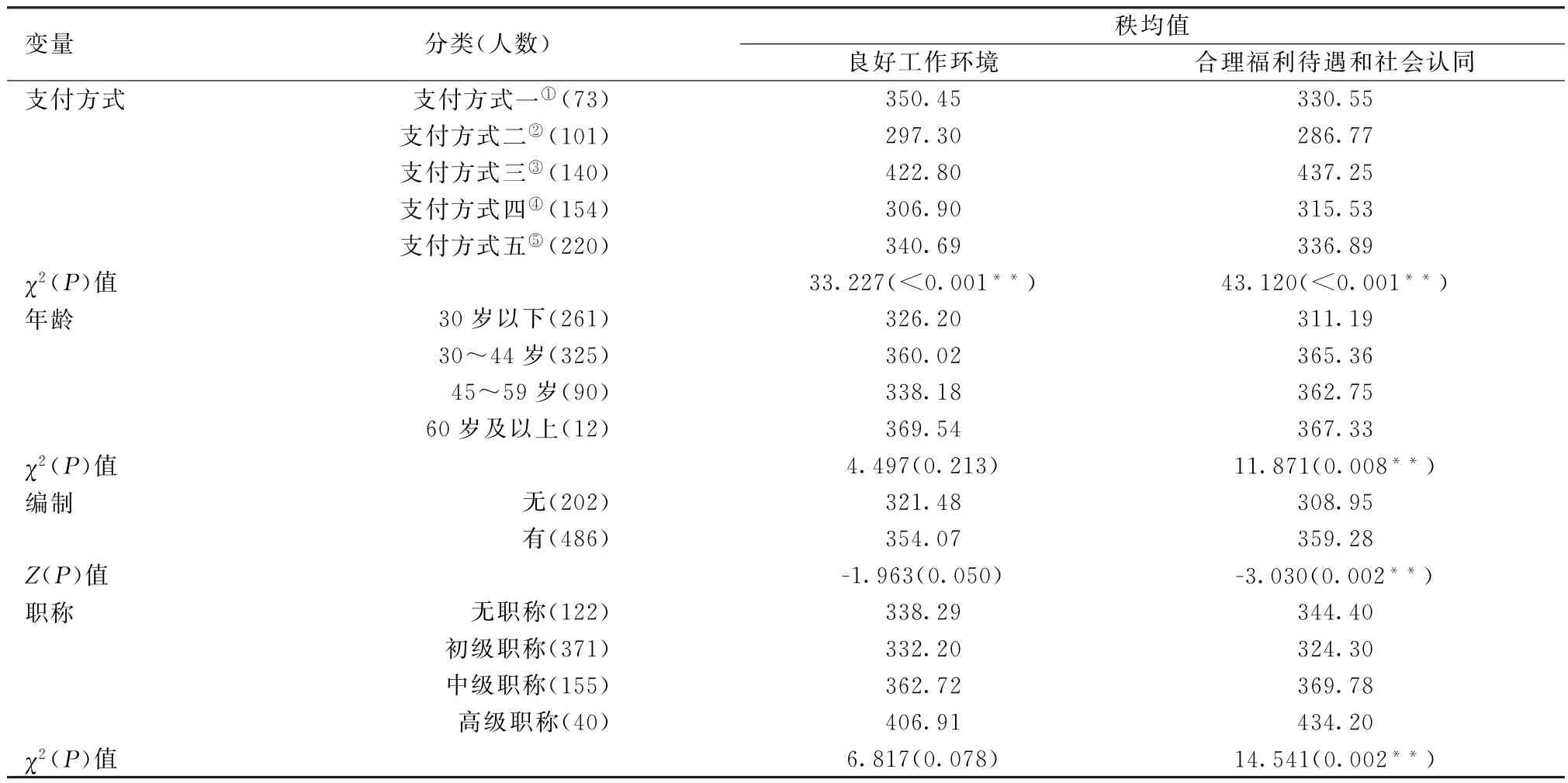
表2 不同人口学特征医务人员诉求差异单因素分析
3 讨论与建议
3.1 新农合支付方式改革应重视医疗服务供方的利益诉求,建立合理的利益表达分配机制
新医改实际上是我国经济社会急速转型改革的一个重要环节,当前社会中利益主体日益多元化,不同利益群体有着不同的价值观念、利益诉求、利益表达方式和利益维护方式[5]。改革医保支付制度,发挥医保支付制度对医药服务提供方式、服务规范与利益调节等基本方面的内在影响效应,这既是全球性医疗体制改革的一个主流趋势,也顺应了我国的医改方向。医疗机构、医务人员是支付方式改革的参与者,其利益与改革的关联程度强但政策影响力比较有限。这是因为,定点医疗机构既是医疗服务的提供方,又是执行支付方式的直接机构。而医务人员的行为对参合农民新农合医保费用产生直接影响,在新农合支付方式改革中扮演着终端执行者角色。本研究结果显示,医疗机构的利益诉求呈现出复杂性:既关注社会公共利益的实现和社会的发展,又有在医保支付方式改革宏观政策背景下对机构和员工生存和发展的要求,还有改善医患关系的需要;存在着与政府部门、其他医疗机构和患者之间的博弈行为。医务人员的利益诉求关注个人利益的实现及个人的发展。支付方式改革的成功离不开医疗服务供方的支持,因此,改革中应重视供方利益,增强定点医疗机构及医务人员的话语权并建立稳定补偿协商机制和风险分担机制[6],建立科学化、精细化的医保支付标准。加大对定点医疗机构的财政投入,确保医务人员的福利待遇,提高定点医疗机构医务人员的工作积极性及对支付方式改革的依从性。
3.2 复合支付方式改革推广,需要加强新农合管理能力建设
目前,我国绝大多数地区采取了形式不尽相同的复合支付方式,同时按病种付费方式也不断得到推广。本研究结果显示,在越是复合的支付方式组合、以及按病种付费要求下工作的医务人员,对良好工作环境、合理福利待遇和社会认同的关注性越强烈,究其原因可能是复合支付方式和按病种付费对医务人员医疗行为的规范性要求高,医疗费用控制严格,需要有力的信息化手段和科学性的定价方法等工作条件强力支撑,对新农合管理能力提出了较高的要求。新农合管理部门应从医保信息系统建设、费用和服务质量等信息的管理工作专业化、建立与定点医疗机构就医疗质量标准、支付方式、支付标准测算办法和确定等内容进行谈判协商机制以及将按绩效支付引入新农合支付方式考核评估制度多个方面提高新农合管理的科学规范性。
3.3 重视医务人员利益诉求的个性化,完善医疗机构内部管理
本研究结果显示,年龄大、职称高的医务人员对合理福利待遇和社会认同的关注性高于年纪轻、职称低的医务人员。这可能是年龄大、职称高的医务人员由于知识、能力、技术水平层次的提高对待遇和认可的要求更高。无编制的医务人员对提高福利待遇、获得社会认同的诉求低于有编制的医务人员。可能与编外人员职业的不稳定性导致其思想波动较大,不敢有过多的要求,同时伴有工作热情低,无归属感的心理状态有关[7-8]。改革过程中,医疗机构需要重视医务人员利益诉求的个性化,即针对不同医务人员提供满足其需求的方案。例如,根据年龄、工作年限、职称的不同,提供不同的培训提升与发展方案。同时需要创造和谐的工作氛围,增强编外人员对单位的归属感。

