肝移植术后早期桡动脉与股动脉血压的一致性研究
徐慧娜,李 娟,朱 苗
(宁波市李惠利东部医院,浙江 宁波 315000)
肝移植是治疗终末期肝衰竭患者的有效手段,术后有效的血压监测至关重要。有创血压持续、动态地反映患者的血压情况,是临床血压测量的“金标准”,桡动脉为最常用的监测途径,股动脉为次选[1]。本文对肝移植术后早期患者桡动脉与股动脉血压一致性进行研究,为临床应用提供参考。
一、资料与方法
(一)一般资料。
选取2016年2月至2016年12月我院ICU收治肝移植术后患者20例,纳入标准:18岁以上;入住ICU时间>72小时;术后直接入ICU;自愿参加。排除标准:血管闭塞性脉管炎、闭塞性动脉硬化等周围血管疾病;术后由病房转入ICU;再次手术后入ICU。患者中男18例,女2例,年龄27-65岁,平均(50.2±10)岁。患者年龄、性别、APACHEⅡ评分比较无统计学意义(P>0.05),具有可比性。
(二)方法。
手术开始前将BD20G套管针置入桡动脉,将Arrow20G单腔深静脉导管置入股动脉,分别连接爱德华PX260压力传感器并同时接入GE B450-01监护仪。加压至300mmHg,调整传感器位于腋中线右心房水平,校零。保持管道通畅,待监护仪上的压力波形正常后开始取值。根据股动脉收缩压水平分为3组:A组,SAP<90mmHg;B组,90-140mmHg;C组,SAP>140mmHg。将不同时间点的数据按组分类。
(三)观察指标。
收集患者肝移植术后入ICU当时、入ICU后1h、2h、3h、4h、8h、12h、24h、48h,平卧位同步、连续测量桡动脉和股动脉血压各3次,取其平均值为检测值。
(四)统计学方法。

二、结 果
三组不同方法的血压值比较(见附表)。
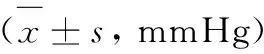
附表 三组不同方法的血压值比较
三、讨 论
肝移植患者术前情况较差,由于手术打击、术中大量输血、输液、无肝期和新肝的灌注损伤等均可引起机体生物化学和血流动力学的改变,因而术后容易出现血流动力学紊乱[2],同时术中失血、手术创面的不显性失水和液体在第三间隙积聚,术后早期容易出现有效循环血量的明显减少,而出现血压、心率较大波动。术后早期患者存在着高排低阻、肺动脉高压及氧代谢障碍等血液动力学异常,可能导致术后心肺功能不全,影响手术成功率,必须密切监测血液动力学改变。血流动力学不稳定的患者常需要血管活性药物来维持血压,研究证明有创动脉血压对病人的血流动力学管理效果显著。外周动脉有创留置,根据临床的可操作性,不同患者监护的选择方式不同,且由于导管相关感染、导管堵塞、意外脱落等原因,监测部位常需更换[3]。因此,了解肝移植术后早期患者桡动脉与股动脉血压是否存在差异,具有非常重要的临床意义。
本研究发现,当股动脉收缩压在正常范围时,桡动脉与股动脉血压在平均压方面(均差,0.2mmHg[SD,7.5]),一致性范围-8.4—15.8mmHg,显示较好的一致性,这与Matthew[4]等人在肝移植术中发现桡动脉与股动脉的平均压有较好的一致性的结论一致。肝移植术后早期患者低血压状态时,桡动脉血压低估股动脉血压,可能与手术时间长引起低温、大剂量使用血管活性药物有关,这个梯度的假设机制是动脉弹性的差异。肝移植术后患者早期低血压及高血压状态下,桡动脉血压低估股动脉血压。对于肝移植患者,尤其是血流动力学不稳定者,应首先考虑股动脉血压监测以利于及时准确了解血压和组织灌注,保障病人平稳度过早期危险期。

