升结肠憩室穿孔1例报告
李清春,张佳宇,盖保东,房学东,张小禹
(吉林大学中日联谊医院胃肠结直肠肛门外科,吉林 长春 130033)
升结肠憩室穿孔发病率较低,临床症状常无特异性,易与急性阑尾炎、回盲部肿瘤、Meckle憩室穿孔、Crohn病等混淆,导致术前诊断困难,多数于术中确诊。笔者收治1例升结肠憩室穿孔患者,现报告如下。
1 病历摘要

图1 CT显示升结肠穿孔
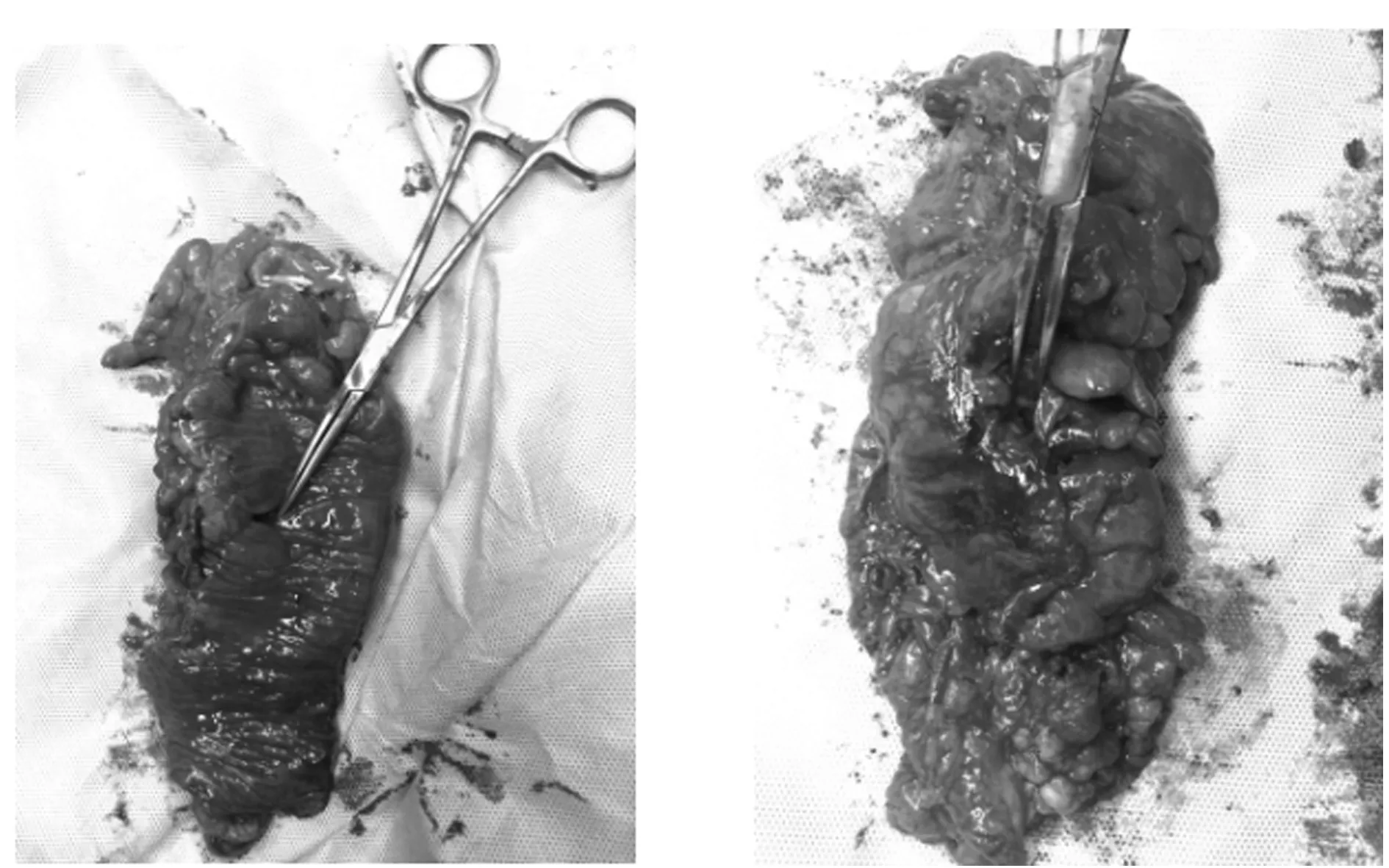
图2 手术标本可见憩室 图3 憩室对应穿孔部位
患者,男,44岁,因右下腹疼痛5 d于2017年12月2日入院。患者5 d前因右下腹痛于当地医院就诊,诊断为急性阑尾炎,但未行手术治疗,后疼痛逐渐加重,为求诊治入本科。入院查体:腹平软,右下腹压痛,似可触及包块,伴反跳痛,无肌紧张。血常规:白细胞计数(white blood cell count,WBC)13.54×109/L,中性粒细胞(neutrophil,NEUT)84.1%。尿常规:红细胞(red blood cell count,RBC)68.3/μl。肝功:丙氨酸氨基转换酶(alanine aminotransferase,ALT)41.88 IU/L,碱性磷酸酶(alkaline phosphatase,ALP)172.96 IU/L, -谷氨酰基转换酶(gamma glutamyl transferase,GGT)91.76 IU/L,亮氨酸氨基肽酶(leucine aminopeptidase,LAP)52.15U/L,谷氨酸脱氢酶(glutamate dehydrogenase,GLDH)20.71 U/L,总胆红素(total bilirubin,TBIL)30.19μmol/L,直接胆红素(direct bilirubin,DBIL)8.46 μmol/L,间接胆红素(indirect bilirubin,IBIL)21.73 μmol/L。腹部CT:盲肠、升结肠肠壁水肿,周围可见渗出性改变,见图1。入院诊断:急性腹膜炎(考虑急性阑尾炎可能性大)。于急诊全身麻醉下行腹腔镜探查术,术中见阑尾炎症不重,升结肠系膜缘肠壁及其系膜、脂肪垂水肿明显,局部粘连较重,不易分离,考虑不除外肿瘤穿孔或憩室穿孔。与家属交待后,中转开腹行右半结肠切除、回-结肠一期吻合、腹腔冲洗引流术。术后给予禁食,抗炎,补液,对症治疗。切除标本示升结肠憩室穿孔,见图2~3。术后病理回报为结肠憩室穿孔,穿孔区周边肠壁及系膜化脓性炎性反应伴坏死,炎性肉芽及脓肿形成,血管扩张,充血,肠周淋巴结呈反应性增生,并见脂肪坏死结节。术后1周痊愈出院。
2 讨论
结肠憩室穿孔临床少见,报道较少。该病男性多于女性,老年人发病于左半结肠较多,非老年人以右半结肠发病较多。临床症状无特异性,导致术前诊断不明确,常需术中探查确诊。术中根据感染类型分为蜂窝织炎型、炎性肿块型、穿孔型。术式应根据憩室位置、局部肠管及全身感染情况决定,可行憩室切除加肠壁缝合术,结肠部分切除术加一期吻合术,结肠部分切除加近端肠管造瘘术加二期还瘘等;如合并多发憩室或顽固性便秘,可以考虑行预防性结肠次全切除[1];对于体检发现的无症状型结肠巨大憩室,建议可以行预防性手术切除,以防止感染、穿孔等相关并发症的发生[2-3]。
本病术前诊断有赖于CT或MRI。CT可以发现较大憩室及穿孔相关征像[4],如肠壁及系膜增厚、腹腔积液,膈下游离气体等。MRI可以发现憩室及腔内气/液体[5]。升结肠憩室穿孔诊断需要与急性阑尾炎,上消化道穿孔、Meckel憩室、结肠溃疡穿孔、息肉出血、炎性肠道病等鉴别。术中探查需要注意憩室多发的可能,建议探查范围适当扩大。需要注意的是,结肠憩室穿孔部位多位于结肠系膜缘,隐匿性穿孔等小穿孔不易探查,部分穿孔致肠壁大范围肿胀,腹腔镜下无法判断为憩室穿孔或肿瘤性穿孔,常需开腹探查以明确。另外,有报道结肠憩室内息肉或癌发生的情况[6-7],因此,在手术探查的同时,应注意憩室内的探查,防止因探查不彻底导致漏诊,影响手术方式的选择。
对于出现弥漫性腹膜炎的结肠憩室穿孔,通常建议行手术治疗。无弥漫性腹膜炎的小肠憩室穿孔行保守治疗可以取得较好疗效[8],但对于结肠憩室穿孔,保守治疗是否有效目前尚不清楚。近年来随着腹腔镜技术的普及,术中能够做到细致的探查,减少漏诊及误诊的发生,并可以在腹腔镜下行憩室切除术,且可以充分进行腹腔冲洗引流,术后并发症少,住院时间短[9-10],值得推广。

