2型糖尿病患者尿白蛋白水平及其影响因素分析
王榕枫 邹玲梅 欧红芹
糖尿病肾病的病因及发病机制复杂,与糖脂代谢紊乱、遗传因素、肾小球血流动力学改变、氧化应激反应、炎症反应、内皮功能紊乱、微血管病变等因素密切相关,在上述因素的共同作用下最终可致肾脏形态学改变,引发肾小球硬化[1]。研究[2]指出,微量白蛋白尿不仅被证实是广泛的微血管损害的早期标志,同时也被认为是糖尿病肾病早期病变和疾病进展的最好的临床指标。相关研究[3-4]结果表明,白蛋白尿除与血糖、血脂代谢紊乱有关外,患者体内的血尿酸水平也存在明显异常。本研究旨在分析2型糖尿病患者的尿白蛋白水平与血尿酸、血糖、血脂、血压之间的关系,探讨其中可能存在的机制。
1 资料与方法
1.1 一般资料 选取2013年1月至2017年4月在蚌埠市第三人民医院住院的168例2型糖尿病患者作为研究对象,其中男性119例,女性49例,年龄16~85岁,病程1 d~30年。入选标准:①符合2型糖尿病诊断标准[5];②具有正常的语言及沟通能力;③对此次研究知情,并签署知情同意书。排除标准:①2型糖尿病以外的其他类型糖尿病;②慢性肾炎综合征、先天性肾功能障碍;③泌尿道感染、痛风;④恶性肿瘤;⑤凝血异常;⑥精神障碍;⑦糖尿病急性并发症;⑧近2个月内使用过降尿酸、利尿药物。
1.2 方法 所有患者入院后均测量身高、体质量及安静状态下右上臂2次血压平均值;禁食12 h后至次日清晨,空腹抽取静脉血送检。实验室检测指标包括血尿酸、空腹血糖、糖化血红蛋白、三酰甘油、总胆固醇、高密度脂蛋白、低密度脂蛋白、24 h尿白蛋白排泄量、尿白蛋白排泄率(Urinary albumin excretion rates,UAER)等。根据UAER、24 h尿白蛋白量将168例2型糖尿病患者分成3组,分别为正常白蛋白尿组63例、微量白蛋白尿组58例、大量白蛋白尿组47例。分析比较3组患者血尿酸、空腹血糖、糖化血红蛋白、三酰甘油、总胆固醇、高密度脂蛋白、低密度脂蛋白等各项生化指标之间的差异。
1.3 观察指标 微量白蛋白尿:UAER 20~200 μg/min或24 h尿白蛋白排泄量30~300 mg;大量白蛋白尿:UAER >200 μg/min或24 h尿白蛋白排泄量>300 mg;微量白蛋白尿组和大量白蛋白尿组均为异常白蛋白尿组。高血尿酸血症:男性>0.42 mmol/L,女性>0.35 mmol/L。高尿酸血症发生率=高尿酸血症发生例数/总例数×100%
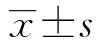
2 结果
2.1 3组患者一般资料比较 正常白蛋白尿组患者体质指数低于微量白蛋白尿组(P<0.05);正常白蛋白尿组患者糖尿病病程、收缩压水平均低于微量白蛋白尿组和大量白蛋白尿组(P<0.05);微量白蛋白尿组患者的糖尿病病程以及收缩压水平均低于大量白蛋白尿组(P<0.05)。详见表1。
2.2 3组患者血尿酸及血糖比较 正常白蛋白尿组患者的血尿酸、高尿酸血症发生率、空腹血糖、糖化血红蛋白均低于其他两组(P均<0.05);微量白蛋白尿组患者的血尿酸水平低于大量白蛋白尿组(P<0.05)。详见表2。
注:与正常白蛋白尿组比较,*P<0.05;与微量白蛋白尿组比较,#P<0.05
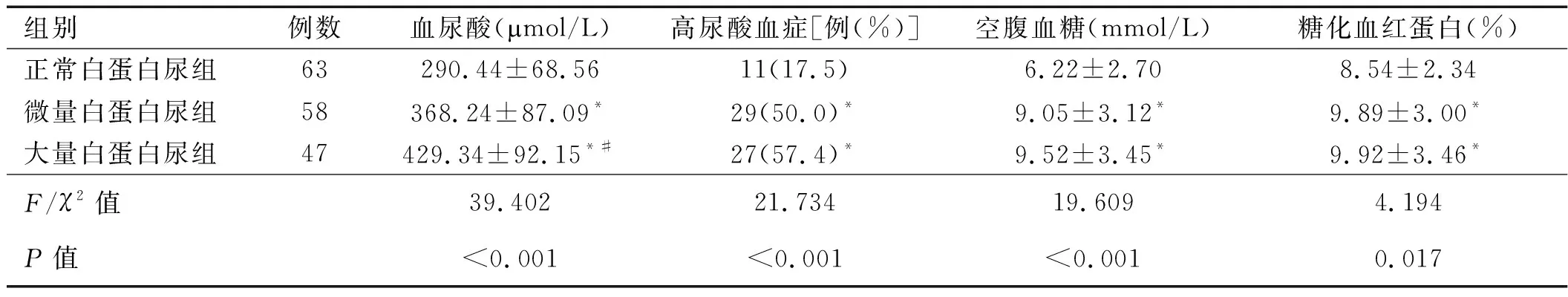
表2 3组患者血尿酸及血糖比较
注:与正常白蛋白尿组比较,*P<0.05;与微量白蛋白尿组比较,#P<0.05
2.3 3组患者血脂比较 正常白蛋白尿组患者的三酰甘油、总胆固醇均低于微量白蛋白尿组与大量白蛋白尿组(P均<0.05);微量白蛋白尿组患者的三酰甘油水平低于大量白蛋白尿组(P<0.05)。详见表3。
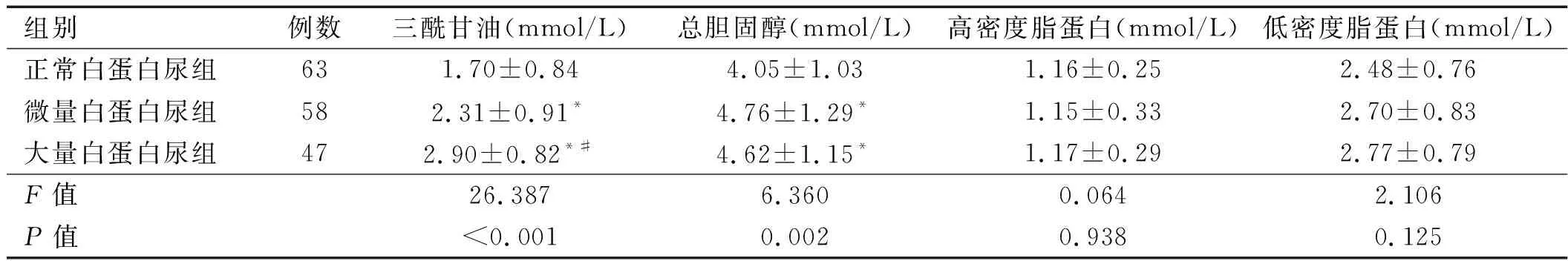
表3 3组患者血脂比较
注:与正常白蛋白尿组比较,*P<0.05;与微量白蛋白尿组比较,#P<0.05
2.4 2型糖尿病患者UAER与相关指标的Pearson相关分析及多元线性回归分析 Pearson相关分析结果显示,UAER与血尿酸、空腹血糖、糖化血红蛋白、三酰甘油、总胆固醇呈正相关(P<0.05);将上述因素作为自变量纳入到多元线性回归分析中结果显示,UAER与血尿酸、糖化血红蛋白、三酰甘油水平呈正相关(P<0.05)。详见表4。
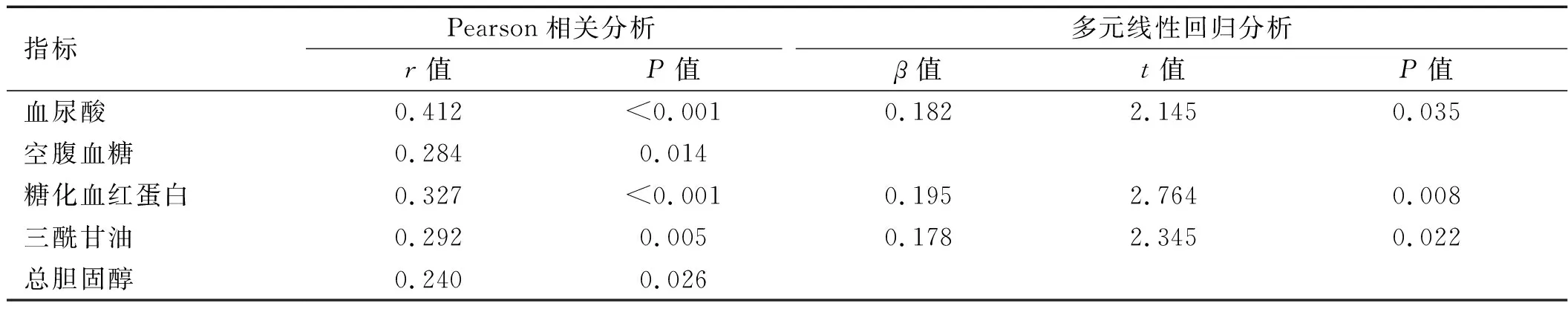
表4 2型糖尿病患者UAER与相关指标的Pearson相关分析及多元线性回归分析
2.5 白蛋白尿异常影响因素的多因素logistic回归分析 以有无白蛋白尿异常为因变量(正常=0,异常=1),在调整了性别、年龄、糖尿病病程、收缩压、舒张压、三酰甘油、低密度脂蛋白、高密度脂蛋白、糖化血红蛋白、血尿酸等因素后,结果显示,糖尿病病程越长、收缩压、三酰甘油及血尿酸水平越高是白蛋白尿异常的危险因素(P<0.05)。详见表5。

表5 白蛋白尿异常影响因素的多因素logistic回归分析
3 讨论
微量白蛋白尿是持续糖代谢异常与早期肾血流动力学异常的结果[6]。UAER是早期糖尿病肾病诊断的重要指标,当UAER在20~200 μg/min时,尿常规测定尿白蛋白值多是阴性,然而此时已发生肾小球基底膜增厚、基底膜电荷屏障损伤。因此,为预防或延缓2型糖尿病病情进展,避免终末期肾病等严重并发症的发生,早期检测和发现白蛋白尿异常对改善患者预后意义重大。
尿酸是嘌呤的代谢产物,75%经肾脏排出,其余经消化道分解或排泄。尿酸排泄减少或生成过多均可导致血尿酸水平上升,引发高尿酸血症。近年来,相关研究[7]已证实高尿酸血症与代谢综合征相关。2项大型前瞻性研究[8-9]结果表明,血尿酸与糖尿病患者微量白蛋白尿、大量白蛋白尿具有密切相关性,血尿酸是糖尿病进展至糖尿病肾病的高危因素。也有研究[2,10]表明,血尿酸本身就会导致肾脏病变,并可使原有肾脏疾病加重。高尿酸血症可通过引起内皮功能紊乱、间质炎性反应、血管平滑肌细胞增生、氧化应激反应等,从而起到肾脏毒性作用,引起入球小动脉硬化、肾小管纤维化等[11]。本次研究结果指出,2型糖尿病患者的白蛋白尿水平与血尿酸水平存在密切相关性,提示尿酸可能参与了糖尿病的发病及病情进展过程。另外,糖化血红蛋白、三酰甘油作为糖尿病患者白蛋白尿异常的危险因素,目前已得到大量研究[12-13]证实。因此,积极控制2型糖尿病患者的血尿酸、血糖及血脂水平具有重要意义。
本研究对2型糖尿病患者白蛋白尿异常的多因素分析结果显示,血尿酸、糖尿病病程、收缩压、三酰甘油是白蛋白尿异常的影响因素,与高超等[2]、陈凯等[14]研究结果一致。血尿酸升高可致胰岛β细胞内发生尿酸结晶沉积,使胰岛β细胞功能受到损伤,从而使糖尿病病情加重,而糖尿病本身可致高胰岛素血症发生,使尿酸排泄受到影响,引起肾损害,导致血尿酸水平升高,糖尿病病情进一步加重,进而形成恶性循环。此外,随着糖尿病病情的加重、病程的延长,可致血尿酸水平明显升高,血管内皮损伤逐渐加重,导致尿白蛋白形成、肾小球硬化、肾小球滤过率功能下降[15]。研究[16]指出,尿白蛋白增加可导致糖尿病患者收缩压明显升高,而升高的血压又加速了肾小球硬化。高三酰甘油通过增加尿白蛋白的排出,进一步加速对肾脏的损害作用。因此,对于2型糖尿病患者,应加强对血尿酸、血脂、血压水平的监测,以便于早期给予有效的干预措施,延缓糖尿病病程进展。
本研究中对影响糖尿病患者尿白蛋白、血尿酸、血糖、血脂及血压等指标的因素如饮食、治疗方案等未加以控制;选取住院患者为研究对象,结论能否外推尚待验证。
综上所述,2型糖尿病患者的白蛋白尿产生、肾功能下降与血尿酸水平具有密切相关性,血尿酸可用于预测微量白蛋白尿的产生。此外,在2型糖尿病肾病的发生及发展过程中,血糖、血脂、血压也参与其中。因此,对于2型糖尿病患者,临床需加强对其血尿酸、血糖、血脂及血压水平的监测,以便早期预防、早期治疗糖尿病肾病,从而改善预后。

