肠内营养支持和全胃肠外营养支持治疗急性胰腺炎疗效比较
韩晓红,田 静,万 强,马明阳,姜传斌
(新乡医学院第三附属医院急诊科,河南 新乡 453003)
急性胰腺炎是临床中常见的内科疾病,其发病与饮食习惯有一定的相关性且发病率高。急性胰腺炎患者一般病情危重,且病程较长,对胰腺及其他脏器均会造成不同程度的影响。有研究发现,急性胰腺炎患者病死率可达30%以上[1]。急性胰腺炎患者代谢功能长时间处于低合成及低分解态势,导致营养失衡,机体免疫力逐渐降低。所以,科学有效的营养支持对改善急性胰腺炎患者预后非常重要。目前,临床上对急性胰腺炎患者的营养支持主要有肠内营养支持和全胃肠外营养支持,但这2种营养支持方案的临床疗效一直存在争议[2-3],为此,作者对比分析了肠内营养支持和全胃肠外营养支持治疗急性胰腺炎患者的临床疗效,现将结果报道如下。
1 资料与方法
1.1一般资料将新乡医学院第三附属医院2016年1月至2017年2月收治的56例急性胰腺炎患者分为观察组和对照组,每组28例。对照组:男15例,女13例,年龄31~64(46.93±1.52)岁;重症急性胰腺炎11例,轻症急性胰腺炎17例。观察组:男14例,女14例,年龄29~67(47.69±1.37)岁;重症急性胰腺炎12例,轻症急性胰腺炎16例。2组患者性别、年龄、病情程度比较差异无统计学意义(P>0.05),具有可比性。
1.2治疗方法2组患者入院后均给予肠胃气体及液体排出、卧床休息(必要时加用约束床挡)、严格禁食水及胃肠减压。在此基础上,对照组患者给予肠内营养支持治疗,具体操作为:患者入院后置胃管,经胃管将番泻叶、石蜡、生大黄药剂灌入患者胃内,促使肠胃气体及液体排出。上述操作完成后,借助胃镜或X线于空肠内置入鼻空肠管,经鼻空肠管给予肠内营养支持。第1天经鼻空肠管给予生理盐水300~500 mL,肠内营养混悬液500 mL;第2天经鼻空肠管给予肠内营养混悬液[纽迪希亚制药(无锡)有限公司,国药准字H20010285] 500 mL;第3天经鼻空肠管给予肠内营养混悬液 1 500 mL;此后维持此剂量。观察组患者给予全胃肠外营养支持,具体操作为:患者入院后置胃管,经胃管将番泻叶、石蜡、生大黄药剂灌入患者胃内,促使肠胃气体及液体排出,然后行锁骨下或颈外静脉穿刺插管,导管尖端应达上腔静脉中部,建立静脉通道,经静脉通道滴注高能营养液,其基础成分为高渗葡萄糖、脂肪乳剂与氨基酸,即200 g·L-1葡萄糖液1 L+70 g·L-1氨基酸液 1 L+质量分数10%脂肪乳剂1 L,混匀后加入0.86 mol·L-1氯化钠100 mL、1.34 mol·L-1氯化钾50 mL、1.15 mol·L-1葡萄糖酸钙10 mL,并且以葡萄糖5 g比胰岛素1 U的比例加入胰岛素,每分钟40滴,每日1次。2组患者均治疗2周。
1.3观察指标(1)比较治疗前后2组患者血清白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(tumor necrosis factor-alpha,TNF-α)、C反应蛋白(C-reactive protein,CRP)水平及白细胞计数(white blood cell,WBC);(2)CT评分。按照Balthazar分级标准[4],对急性胰腺炎患者进行CT平扫及增强平扫做出影像表现评分,分为5级,A级:胰腺边界清晰,胰周脂肪间隙存在,血、尿淀粉酶均轻度升高;B级:胰腺头、体、尾部局限性大或胰腺体积弥漫性大,胰腺周围脂肪间隙形态正常,血、尿淀粉酶中度升高;C级:胰腺实质形态及密度异常伴有胰腺周围脂肪炎性改变,无明显积液征象,血、尿淀粉酶均明显升高,尿淀粉酶升高更显著;D级:胰腺周围多个间隙积液,血、尿淀粉酶趋向下降;E级:胰腺周围多个间隙中2个或2个以上间隙积液,或胰腺实质内、胰腺周围脂肪间隙内出现气体影,胰腺实质或胰周脓肿形成,血、尿淀粉酶下降明显。(3)急性生理与慢性健康评分Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHEⅡ)[5]。APACHEⅡ评分由急性生理评分、年龄评分和慢性健康评分组成,APACHEⅡ评分8分为录入标准;(4)并发症发生情况;(5)治疗费用和住院时间。
2 结果
2.12组患者治疗前后血清IL-6、TNF-α、CRP水平及WBC比较结果见表1。治疗前2组患者血清IL-6、TNF-α、CRP水平及WBC比较差异无统计学意义(P>0.05)。治疗后2组患者血清IL-6、TNF-α、CRP水平及WBC低于治疗前,差异有统计学意义(P<0.05)。治疗后2组患者血清IL-6、TNF-α水平比较差异无统计学意义(P>0.05);观察组患者WBC、CRP水平低于对照组,差异有统计学意义(P<0.05)。
表12组患者治疗前后血清IL-6、TNF-α、CRP水平及WBC比较
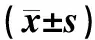
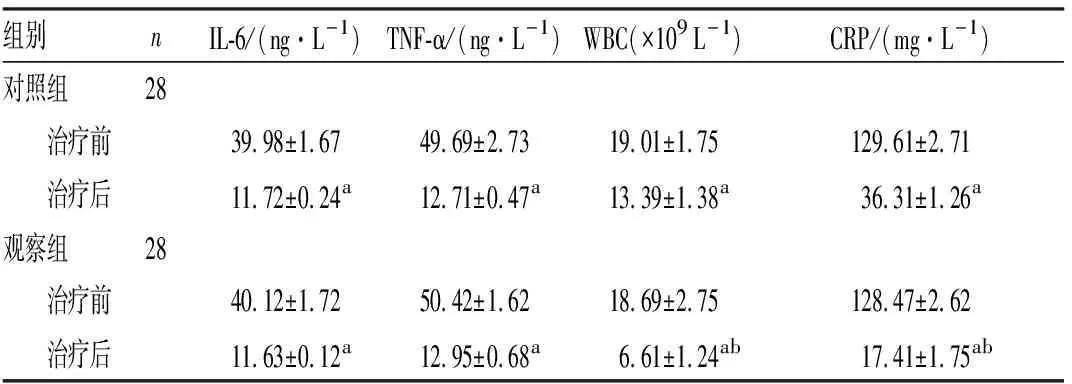
组别nIL-6/(ng·L-1)TNF-α/(ng·L-1)WBC(×109 L-1)CRP/(mg·L-1)对照组28 治疗前39.98±1.6749.69±2.7319.01±1.75129.61±2.71 治疗后11.72±0.24a12.71±0.47a13.39±1.38a36.31±1.26a观察组28 治疗前40.12±1.7250.42±1.6218.69±2.75128.47±2.62 治疗后11.63±0.12a12.95±0.68a6.61±1.24ab17.41±1.75ab
注:与治疗前比较aP<0.05;与对照组比较bP<0.05。
2.22组患者治疗前后CT评分和APACHEⅡ评分比较结果见表2。治疗前2组患者CT评分和APACHEⅡ评分比较差异无统计学意义(P>0.05)。治疗后2组患者CT评分和APACHEⅡ评分低于治疗前,差异有统计学意义(P<0.05);且观察组患者CT评分和APACHEⅡ评分低于对照组,差异有统计学意义(P<0.05)。
表22组患者治疗前后CT评分和APACHEⅡ评分比较
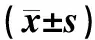

组别nCT评分APACHEⅡ评分对照组28 治疗前3.69±0.919.21±1.54 治疗后2.89±0.74a8.96±1.26a观察组28 治疗前3.72±0.879.08±1.63 治疗后1.14±0.32ab4.96±1.75ab
注:与治疗前比较aP<0.05;与对照组比较bP<0.05。
2.32组患者并发症发生率比较对照组患者发生腹痛11例(39.29%),发热20例(71.43%),休克6例(21.43%),恶心呕吐13例(46.43%),腹胀11例(39.29%)。观察组患者发生腹痛6例(21.43%),发热14例(50.00%),休克4例(14.29%),恶心呕吐10例(35.71%),腹胀7例(25.00%)。观察组患者腹痛、发热、休克、恶心呕吐、腹胀发生率均低于对照组,差异有统计学意义(χ2=6.693、11.633、8.672、7.109、9.375,P<0.05)。
2.42组患者治疗费用和住院时间比较结果见表3。观察组患者治疗费用低于对照组,住院时间短于对照组,差异有统计学意义(P<0.05)。
表32组患者治疗费用和住院时间比较
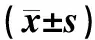

组别n治疗费用/万元住院时间/d对照组282.96±0.6228.67±2.18观察组281.68±0.1520.72±2.61t10.618 12.370P<0.05<0.05
3 讨论
急性胰腺炎是人体胰液对胰腺及其周围组织自身消化所致的临床危重症。引发急性胰腺炎的相关因素主要有手术、高脂饮食、饮食不规律以及疾病感染等。急性胰腺炎患者一般表现为恶心、腹痛等,病情较为严重,且病死率高,如果治疗不及时,可发展为败血症,发生全身炎症反应和多器官功能障碍综合征,严重威胁患者生命安全[3,6-7]。目前,临床上主要采用营养支持治疗急性胰腺炎,虽然营养支持不能改变患者病程,但可对机体提供足够的营养,帮助患者抵抗病痛,减少并发症及感染的发生,因此,对急性胰腺炎患者给予必要的营养支持,对改善患者预后情况有非常重要的意义。
目前,临床上治疗急性胰腺炎的营养支持主要有肠内营养和全胃肠外营养2种途径,而采取全胃肠外营养支持途径对急性胰腺炎患者病情预后有较好的改善作用,能降低消化液的分泌,保证胰腺有充足的调整时间[7-8]。对急性胰腺炎患者长时间采取肠内营养支持治疗,并发症发生率相对较高,而且由于较长时间留置鼻空肠管对患者肠道黏膜的摩擦刺激破坏肠黏膜屏障,增大了肠源性感染的机会,造成患者体内其他器官功能不同程度的破坏,治疗费用也相应增多[9-10]。通过静脉给予急性胰腺炎患者全胃肠外营养支持,避开了十二指肠及胃营养通道,减少了对胰腺的刺激,降低了胰液分泌,避免了留置管对肠黏膜屏障的损伤。与肠内营养支持治疗方案相比,全胃肠外营养支持治疗费用少,利于蛋白质合成及维持肠道黏膜屏障功能正常,有效巩固了患者肠道免疫功能,降低了菌群移位等肠源性感染发生的风险。本研究结果显示,治疗前2组患者IL-6、TNF-α、WBC、CRP比较差异无统计学意义,治疗后2组患者IL-6、TNF-α水平比较差异无统计学意义,但观察组患者WBC、CRP低于对照组,提示肠内营养支持和全胃肠外营养支持均可以降低急性胰腺炎患者的炎症反应水平,但全胃肠外营养支持对于急性炎症反应的改善更为明显。本研究结果显示,全胃肠外营养支持治疗患者CT评分和APACHEⅡ评分低于肠内营养支持治疗的患者,进一步明确了上述观点。且在本研究中,观察组患者并发症发生率低于对照组,提示全胃肠外营养支持治疗在降低组织损伤、减轻组织功能障碍方面优于肠内营养支持治疗;观察组患者治疗费用低于对照组,住院时间短于对照组,提示全胃肠外营养支持治疗急性胰腺炎可缩短患者病程,病情转归较好。全胃肠外营养支持治疗急性胰腺炎患者具有高效、安全、节省等优势,完全符合急性胰腺炎患者治疗要求[7]。
综上所述,与肠内营养支持比较,全胃肠外营养支持治疗急性胰腺炎具有并发症发生率低、住院费用少、住院时间短等优点,是一种安全、可靠、有效的营养支持治疗方案。

