MyD88 基因L265P突变检测辅助诊断淋巴浆细胞淋巴瘤/华氏巨球蛋白血症1例
李懿皞, 周 琰, 陈 朴, 胡玉懿, 王蓓丽, 郭 玮, 潘柏申
(复旦大学附属中山医院检验科,上海 200032)
淋巴浆细胞淋巴瘤(lymphoplasmacytic l y m p h o m a,L P L)/华氏巨球蛋白血症(Waldenström macroglobulinemia,WM)是一种少见的具有浆细胞样分化特征的小B细胞惰性淋巴瘤,在非霍奇金淋巴瘤中的发病率<2%。以往由于LPL/WM与淋巴结边缘区淋巴瘤(nodal marginal zone lymphoma,NMZL)、慢性淋巴细胞白血病/小淋巴细胞淋巴瘤(chronic lymphocytic leukemia/small lymphocytic lymphoma,CLL/SLL)等难以鉴别诊断,且缺乏相关特征性的细胞免疫标志物,通常采用排他法诊断,流程通常较长,不利于患者的及时诊治。近年来的研究发现,超过90%的LPL/WM患者中存在髓样分化因子88(myeloid differentiation factor 88,MyD88)基因L265P突变,这为临床提供了分子诊断依据。本研究报道1例通过检测MyD88基因 L265P点突变辅助诊断LPL/WM的病例。
1 病例
患者,男,66岁,自2016年起出现无明显诱因的乏力、纳差,伴消瘦,半年内体重减轻15 kg。无头晕、头痛,无发热出汗,无胸闷、胸痛,无骨痛及骨折。2017年2月于复旦大学附属中山医院就诊。血常规:血红蛋白78 g/L,血小板计数217×109/L,红细胞计数2.73×1012/L,白细胞计数5.38×109/L,红细胞沉降率66 mm/H,血细胞比容22.2%,单核细胞百分比20.1%,镜检见少量未成熟粒细胞(0.4%)。血液生化检查:IgM 19.70 g/L,IgG 13.50 g/L,IgA 0.82 g/L,IgE 37.00 IU/mL,κ轻链 5.68 g/L,血清蛋白电泳见γ区M蛋白,其他生化、免疫指标均未见异常。
2 诊疗
2.1 试剂与仪器
Capillarys2 Flex Piercing毛细管电泳仪、HYDRASYS 2免疫固定电泳仪(法国Sebia公司),FACS Canto II分析型流式细胞仪及相关流式抗体(美国BD公司),CX-31型光学显微镜(日本Olympus公司),7600-020全自动生化分析仪(日本日立公司)。LightCycler 480实时定量PCR仪(瑞士Roche公司)。Premix Taq Hot Start Version扩增体系[宝生物工程(大连)有限公司]。ABI 3130型遗传分析仪(美国Theromo Fisher公司)及相关配套试剂。Lab-Aid 820 DNA抽提仪(厦门致善公司)及配套试剂。
2.2 检测结果
2.2.1 免疫固定电泳及血清蛋白电泳结果 结合血常规及生化报告,考虑血液系统疾病,收治入院。行血清蛋白电泳检测:白蛋白 38.4%,γ区35.1%,γ区存在M蛋白。 复查免疫固定电泳结果为阳性,可见IgM-κ型M带,M蛋白浓度17.3 g/L,M蛋白百分比为24.0%,见图1。
2.2.2 骨髓病理活检 追加骨髓病理活检、骨髓细胞免疫分型检测,骨髓细胞涂片提示骨髓增生明显活跃,淋巴细胞比例增高占43%,部分有浆样分化表现。免疫组化结果示造血组织中可见到大量B淋巴细胞,T淋巴细胞及浆细胞数目未增多,B淋巴细胞约占骨髓有核细胞的55%,浆细胞约占骨髓有核细胞的5%,呈多克隆性,B淋巴细胞肿瘤性增生,考虑B细胞淋巴瘤累及骨髓。见图2。

图1 患者血清免疫固定电泳
2.2.3 流式细胞术结果 采用流式细胞术检测CD19。 侧向散射(side scatter,SSC)设门见B淋巴细胞κ阳性克隆 98.3%,呈限制性表达;CD22 97.6%,CD23 24.4%,FMC-7 16.2%,CD25 52%。见图3。

图2 患者骨髓涂片
2.2.4 MyD88基因 L265P突变检测 根据骨髓活检和免疫分型结果,考虑淋巴细胞浆细胞淋巴瘤/华氏巨球蛋白血症可能性大。采用Sanger测序法行MyD88基因L265P突变检测,发现存在第794位碱基发生T→C的改变。见图4。
MyD88基因 L265P突变检测结果阳性,临床确诊为WM。采用烷化剂联合重组人促红细胞生成素的方案治疗3 d后,患者状况良好出院,医嘱定期随访。

图3 患者骨髓淋巴细胞流式图(CD19/SSC设门)
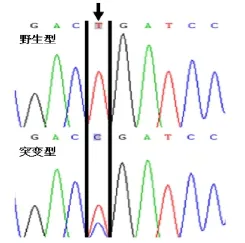
图4 Sanger测序法检测MyD88 L265P点突变
3 讨论
本病例中,患者红细胞计数、血红蛋白明显下降,血小板计数正常,红细胞沉降率加快。生化检测血清蛋白电泳提示M蛋白,IgM和κ链显著升高,尿中存在κ轻链。免疫固定电泳报告IgM-κ型阳性M条带,高度怀疑为血液系统肿瘤疾病,加做骨髓活检、细胞免疫和MyD88 L265P点突变检测。细胞免疫CD19/SSC设门见B淋巴细胞κ克隆限制性表达、FMC-7表达缺如、CD20(+)、CD25(+);骨髓活检显示CD20(+)、CD23(灶性+),均支持LPL/WM诊断。最终MyD88 基因L265P点突变检测阳性,临床确诊为LPL/WM。
本病例中的WM是一种罕见的血液系统疾病,其发病率随年龄增加而升高,具有一定家族倾向性,中位诊断年龄为63~68岁。在患有其他恶性肿瘤性疾病的人群中,WM的发病率较一般人有所增高。WM的发病主要与骨髓、肿瘤器官浸润和异常IgM生成有关,主要临床表现包括高黏滞综合征、冷球蛋白血症、冷凝集素性溶血性贫血、外周神经病变、淀粉样变及肾小球病变等[1]。WM患者外周血一般不受累,细胞免疫表型特征包括:CD19 (+)、CD20(+)、slgM(+)、CD22(+)、CD79(+)、CD25(+),约20% 的WM患者存在CD5、CD10和CD23的表达[2]。在WM患者中,MyD88 L265P以及CXCR4 WHIM突变较为常见,且这2种突变均和肿瘤细胞生长、存活相关,前者在WM患者中的突变频率更高,达90%以上[3]。也有文献报道ARID1A是WM中一个重要的突变位点[4]。目前,WM的治疗策略主要包括抗CD20单克隆抗体、烷化剂、核苷类似物、蛋白酶体抑制剂、免疫调节药物、依维莫司等,其中MyD88和CXCR4基因的点突变是WM主要的治疗和诊断靶点[5]。
MyD88是一种可溶性的衔接蛋白,属于Toll样受体(Toll-like receptor,TLR)/白细胞介素1受体(interleukin-1 receptor,IL-1R)家族,能介导多数TLR、IL-1R和IL-18R细胞的信号转导,主要包含TIR、DD和ID3个功能区域[6]。MyD88基因L265P点突变是WM最主要的突变之一,其突变位点处于TIR结构域中,表现为Myd88基因编码序列第794位碱基发生T向C突变,导致Myd88蛋白编码区第265位的亮氨酸错义突变为脯氨酸[4]。这种突变能使其成为TLR和IL-1R信号通路的受体分子,从而激活白细胞介素受体相关激酶1和2,活化Janus 激活酶信号转导和转录激活因子3通路及核因子-κB通路,从而促进细胞恶性增殖、逃避细胞周期抑制、阻滞细胞分化成熟,导致肿瘤形成。有研究发现,超过90%的LPL/WM患者都能出现MyD88 L265P的基因突变[7-8],同时也发现该突变可见于部分IgM型(不见于IgG或IgA型)意义未明免疫球蛋白血症和约30%非生发中心型弥漫大B细胞淋巴瘤[9],但在浆细胞骨髓瘤中即使是IgM型也无此突变。MyD88基因的L265P点突变检测一般依靠Sanger测序或具有较高敏感度的等位基因特异-聚合酶链反应来进行[4],荧光原位杂交法也是一种检测的手段[9]。目前LPL/WM诊断与治疗的专家共识认为,MyD88基因 L265P点突变是WM诊断与鉴别诊断的重要标志,对临床鉴别诊断B细胞相关血液系统肿瘤有着重要的意义[2]。另外,MyD88 L265P点突变的检测和研究对WM患者靶向治疗的开发有着重要的意义,依鲁替尼等药物能抑制MyD88基因L265P靶点的酪氨酸激酶受体,进而诱导肿瘤细胞凋亡。
WM是一种罕见的淋巴细胞肿瘤,既往由于没有特征性的免疫学及分子生物学标志物,往往采用排除性的方法进行诊断。MyD88基因L265P点突变是WM有别于许多B系淋巴瘤的1个重要标志物,有助于区分LPL/WM和其他淋巴瘤疾病,具有一定的临床价值。但其在弥漫大B细胞淋巴瘤、IgM型意义未明的单克隆丙种球蛋白血症中也有表达,因此MyD88基因L265P点突变并非WM的特异性诊断标志物。联合临床表现、血清蛋白电泳、免疫固定电泳、细胞免疫分型、骨髓病理活检和MyD88基因L265P点突变的检测,有助于对WM更为准确的诊断和治疗,同时也为靶向治疗提供了方向。

