飞秒激光小切口基质透镜取出术后角膜厚度变化观察
张琳,王雁,崔彤
(1天津医科大学眼科临床学院,天津300020;2 天津市眼科医院;3天津市眼科学与视觉科学重点实验室)
我国是世界上近视发病率最高的国家之一。近视是眼在调节松弛状态下,平行光线经眼的屈光系统的折射后焦点落在视网膜之前。近视的发生与遗传、发育、环境等诸多因素有关,但具体发病机制目前尚不明确。散光性近视,是因角膜受损,外来光线无法在视网膜上结成焦点,导致大脑对外界物体的认识出现模糊的症状。飞秒激光角膜微小切口基质透镜取出(SMILE)术是一种全新的近视眼激光治疗术式。术后患者角膜重塑情况及角膜厚度变化是影响近视患者临床疗效的主要指标,更是手术可预测性、稳定性的评估指标之一。以往研究对于角膜厚度的观察多是基于中央角膜厚度,缺乏整体角膜厚度空间分布的客观分析与随访。目前国内尚未见关于近视治疗术后整体角膜厚度的空间变化规律的相关报道。Pentacam三维眼前节分析诊断系统可对不同角膜直径范围内的角膜厚度进行客观评测和三维重建,不仅可提供单点厚度数据,并可给予不同直径范围平均厚度测量数据。本研究采用Pentacam三维眼前节分析诊断系统观察了SMILE 术后患眼不同分区的角膜厚度变化。现将结果报告如下。
1 资料与方法
1.1 临床资料 选择2016年1月~6月在天津市眼科医院屈光手术中心拟行近视手术的近视患者共83例(共83只眼)。患者中男32例、女51例,年龄18~39(24±5)岁;术前球镜度数(-5.93±1.58)D,柱镜度数0.00~-3.00(-0.79 ± 0.73)D,等效球镜度数-1.75~-8.50 (-5.53±1.57)D。纳入标准:年龄≥18岁,屈光度数相对稳定,角膜透明无云翳或斑翳,角膜形态正常、无圆锥角膜倾向,主观验光球镜度为0.00~-10.0 D,柱镜度在-6.0 D以内,2年内屈光度数稳定(每年屈光度数变化在0.5 D以内),摘除软性角膜接触镜2周以上,摘除硬性角膜接触镜4周以上,术前非接触眼压计在21 mmHg(1 mmHg=0.133 kPa)以下,所有患者均有摘除眼镜的愿望并签署书面知情同意书。排除标准:手术前排除眼部手术史、全身结缔组织病、免疫功能异常者,患者依从性差,不愿意配合检查和随访者。83例患者以术前等效球镜度数(SE)分为中低度近视者(SE<-6.00 D)及高度近视者(SE≥-6.00 D),其中中低度近视者36例共36只眼,年龄(25.30±6.24)岁,球镜度数(-4.05±0.87)D,柱镜度数(-0.71±0.75) D,术前等效球镜度数为 (-4.40±0.92)D,最大切削深度(85.58±14.98)μm;高度近视者47例共47只眼,年龄(23.51±4.25)岁,球镜度数(-6.66±0.88)D,柱镜度数(-0.86±0.72) D,术前等效球镜度数为 (-7.10±0.79) D,最大切削深度(126.5±14.09)μm。其中中低度近视者36例共36只眼,年龄(25.30±6.24)岁,球镜度数(-4.05±0.87)D,柱镜度数(-0.71±0.75) D,术前等效球镜度数为 (-4.40±0.92) D,最大切削深度(85.58±14.98)μm;高度近视者47例共47只眼,年龄(23.51±4.25)岁,球镜度数(-6.66±0.88)D,柱镜度数(-0.86±0.72) D,术前等效球镜度数为 (-7.10±0.79) D,最大切削深度(126.5±14.09)μm。本研究遵守赫尔辛基宣言,并获得天津市眼科医院医学伦理委员会同意。
1.2 SMILE手术方法 所有患者手术均由同一医师完成。术前采用裂隙灯显微镜检查患者眼前节、散瞳眼底情况,采用Pentacam眼前节图像分析系统进行角膜地形图检查。术前常规术眼滴用0.5%左氧氟沙星滴眼液4次/d,普拉洛芬滴眼液4次/d,连续3 d,术前进行结膜囊冲洗和眼周消毒,术中0.4%盐酸奥布卡因滴眼液滴眼2次行表面麻醉,采用Visu Max飞秒激光器(德国Carl Zeiss公司)进行扫描切割,利用快速切削模式,频率为500 kHz,能量设定为130 nJ。角膜帽厚度设定为120 μm,直径为7 mm,基质内透镜直径为6.5 mm,散光矫正设定0.1 mm过渡带,SMILE的切口位于上方,弧度为50°,透镜及小切口边切角均为90°。激光扫描完成后,在显微镜下利用显微分离器彻底分离后利用显微镊将其从角膜帽下小切口处取出,并仔细检查其是否完整。术后第1天用普拉洛芬滴眼液,0.5%左氧氟沙星滴眼液连续滴眼3 d,4次/d,0.1%氟米龙滴眼液第1个月4次/d,每2周递减1次,2个月后停药。
1.3 患眼角膜厚度变化观察 分别于术后1个月、术后6个月应用Pentacam三维眼前节分析诊断系统(德国Oculus公司)进行测量整体角膜厚度。测量角膜顶点、2.0、4.0、6.0、8.0 mm直径角膜厚度(CT,因10 mm直径范围角膜厚度值受到角膜直径、测量系统误差等因素影响变异度较大,故未选择);变化量 = 术后6个月角膜厚度- 术后1个月角膜厚度;变化率= (术后6个月角膜厚度- 术后1个月角膜厚度) /术后1个月角膜厚度。
1.4 裸眼视力情况观察 分别于术后1、6个月采用国际标准视力表检查患者裸眼视力(UCVA),采用AT-2C型全自动电脑验光仪(日本Canon公司)测算患者等效球镜度数。
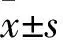
2 结果
2.1 术后1、6个月各区域角膜CT值、角膜厚度变化量、角膜厚度变化率 术后1、6个月各区域角膜CT值比较见表1。CT0、CR2、CT4、CT6、CT8 角膜厚度变化量分别为(6.02±6.48)、(5.52±6.31)、(4.72±6.55)、(4.47±7.86)、(4.86±10.31)μm,各区域角膜厚度变化量间差异无统计学意义(P均>0.05)。CT0、CR2、CT4、CT6、CT8 角膜厚度变化率分别为1.36%、1.20%、0.92%、0.75%、0.70%,各区域角膜厚度变化率间差异均无统计学意义(P均>0.05)。

表1 术后1个月、术后6个月各区域角膜CT值比较
注:与术前1个月比较,*P<0.05。
2.2 术后1、6个月不同近视程度患眼各区域角膜CT值、角膜厚度变化量、角膜厚度变化率 与术后1个月比较,术后6个月中低度近视、高度近视CT0、CT2、CT4、CT6、CT8 值均升高(P均<0.05),见表2。术后6个月时,中低度近视、高度近视者CT0、CT2、CT4、CT6、CT8 角膜厚度变化量和变化率间比较差异均无统计学意义(P均>0.05),见表3。

表2 不同近视程度术后不同时刻各区域角膜CT值对比
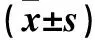
表4 中低度近视、高度近视者术后不同区域角膜厚度变化量比较
2.3 裸眼视力 术后1个月共95.18 %(79/83)的患者裸眼视力UCVA达到20/20及以上,等效球镜度为(-0.11±0.30)D,术后6个月时共93.98%(78/83)裸眼视力UCVA达到20/20及以上,等效球镜度为(-0.11±0.13)D。
3 讨论
SMILE是近年来飞秒激光在角膜屈光手术领域得到最新应用的产物。通过对手术准确性、有效性、可预测性、安全性等多方面研究,其初步临床结果相对满意。尤其是对术后角膜厚度、形态、以及后表面高度等指标的观察,显示了较以往手术方式更具有优势的结果[1~3]。目前临床上,大部分的角膜厚度测量多集中在定点的厚度测量与观察,整体角膜厚度及角膜厚度的空间分布的测量在角膜结构的三维重建及术后角膜重塑方面具有重要的临床应用价值,角膜厚度的空间分布最早被用于圆锥角膜的筛查[4,5]。周行涛等[6]对矫正远视FS-LASIK术后角膜厚度空间分布进行了临床观察。在本研究中,通过对SMILE手术后中长期的临床观察与角膜分区域厚度值的检测,可对术后整体角膜结构形态变化有进一步的了解,并在此基础上对手术愈合及组织修复带来的角膜形态结构改变进行监测与分析。
近年来,SMILE术后稳定性及可预测性研究均表现出较满意地临床结果[7,8]。本研究发现SMILE手术术后视力恢复与屈光度均显示出明显地长期稳定性,高达93.98%于术后6个月裸眼视力UCVA达到20/20及以上,这可能与SMILE手术矫正原理相关,首先,SMILE手术在飞秒激光治疗阶段全程角膜与治疗环全程吸引接触,不同于准分子激光的切削,避免了因眼动造成的术源性激光能量损失及切削不规则,透镜的厚度是通过调节激光在透镜后表面的聚焦深度来实现的;其次,SMILE手术最大程度上保留了角膜的生理结构,减少瘢痕组织的生成,可削弱角膜组织伤口愈合反应,减少角膜组织的增生,利于术后光学质量控制及手术效果维持。角膜厚度的空间分不同特点作为屈光手术后角膜厚度甚至是角膜安全性的客观监测指标,具有较好的临床可操作性及临床价值,为更好分析监测术后角膜情况提供良好的评价指标。对角膜光学特性及组织结构还需借助组织病理学等在以后的研究中进一步完善,以更全面地了解SMILE手术角膜伤口愈合过程对于角膜各生理特性的作用机制及其对视觉功能的影响。
本研究发现,术后1~术后6个月,所有区域角膜厚度均呈现增长趋势,并且差异具有统计学意义,并且中央区增加较周边明显,这可能与多方面因素有关。首先,以往对于飞秒激光屈光手术后角膜上皮厚度的观察与研究发现,直到SMILE手术后6个月角膜上皮的增生与重塑仍然存在,上皮持续增生与重塑,可能是角膜厚度持续增长的主要因素之一[9~12]。其次,由于SMILE手术是通过上下两层的扫描制作角膜基质透镜并将其取出来矫正屈光不正,术后在取出透镜的上下界面可能存在缝隙,随着术后角膜组织生物力学特性的变化,尤其是蠕变的作用,也可能使透镜界面间缝隙增大,造成术后整体角膜厚度的增加,并且主要集中在中央角膜区域[13~18]。第三,基于以往我们对SMILE手术中取出的基质透镜及术后角膜组织进行的电镜扫描结果显示,在透镜取出后的基质间隙可见少量黏液样分泌物,推测此类物质的积聚产生了角膜厚度的整体增加,并主要集中在中央角膜组织被切削最多的手术区域[19~22]。
在本研究中,中低度近视组与高度近视组间SMILE术后不同区域角膜厚度变化量,虽然从数值上看,高度近视组各点厚度增加量明显高于中低度近视组,但不存在统计学差异,可能与SMILE手术原理有关。SMILE手术是通过上下两层的扫描制作不同厚度的角膜透镜来矫正不同的屈光度,因此即使屈光度不同的基质透镜,完成扫描的时间相等,聚焦在透镜表面的激光点间距和能量基本相等,透镜接受的总能量和光裂解作用的程度也是相同的[23]。飞秒激光对于角膜的作用也不会因为屈光度的大小以及切削的深度等因素而发生变化,因此,在术后愈合与组织修复阶段, 中低度近视组与高度近视组角膜愈合反应不应有较大差别,因此在组织愈合阶段角膜增生反应不会有较大的差别,但可能由于矫正中低度近视与矫正高度近视所去除的角膜基质量不同,故可能造成的取出透镜后上下界面组织间隙不同,则因此造成术后整体角膜厚度测量上的中低度与高度组差别有所不同。
我们发现SMILE术后角膜厚度的空间分布的变化呈现中央区域较周边明显的分布规律,本研究发现6~8 mm区域术后角膜厚度的变化率低于中央区域,说明飞秒激光对于基质透镜的切割作用对于手术区外的影响明显低于手术区。以往研究发现飞秒激光聚焦区边缘的组织有轻度热损伤和细胞结构的改变,而非聚焦区域的组织结构未见异常表现,结合本研究结果也进一步显示飞秒激光对组织的损伤可基本控制在手术区内,对其他角膜组织损伤较小[24~26],故术后愈合反应较少。
综上所述, SMILE手术后患眼角膜厚度逐渐增厚,且重角膜顶点处角膜厚度增长较周边部明显。SMILE术后角膜重塑过程比较长。

