无症状性颈动脉狭窄患者不同治疗方式后的临床结局
钟涛,刘东涛,马向科,王剑锋,贾伟华
缺血性卒中是临床常见的一种血管疾病,无症状性颈动脉狭窄(asymptomatic carotid artery stenosis,ACAS)是导致缺血性卒中的重要原因之一,关于ACAS的治疗目前仍有争议。近年来随着神经影像学、导管材料和技术、计算机等学科的迅速发展,神经介入技术日臻成熟,目前已成为脑血管病的重要治疗方法[1]。本文探讨ACAS患者药物治疗和介入治疗后的临床结局。
1 研究对象与方法
1.1 一般资料 选取北大医疗淄博医院及北京朝阳医院2015年11月-2017年6月接受治疗的102例通过健康体检经颅多普勒超声(transcranial Doppler,TCD)筛查出ACAS患者作为研究对象,符合中华医学会第四届脑血管病诊断标准[2]。其中男68例,女34例,年龄35~80岁,平均(57.5±5.5)岁;患者颈动脉狭窄均由全脑血管造影确诊,其中合并大脑中动脉狭窄32例(狭窄≥50%),椎动脉狭窄16例(狭窄≥50%);既往高血压72例(71%),糖尿病52例(51%),冠状动脉粥样硬化性心脏病46例(45%),吸烟32例(31%)。颈动脉狭窄斑块稳定性由计算机断层扫描血管成像(computed tomography angiography,CTA)确定。全部患者分为两组,治疗组为接受颈动脉支架治疗+标准药物治疗者,对照组为拒绝行颈动脉支架成形术或血管内膜剥脱术,而接受单独标准药物治疗者。
1.2 相关标准
1.2.1 颈动脉狭窄标准 根据北美症状性颈动脉内膜切除术试验组制定的标准进行颈动脉狭窄程度评价,按照以下公式计算狭窄率:狭窄率=[(1-A)/C]×100%(A为动脉狭窄最严重处的直径,C为远端正常管径)。狭窄率10%~29%为轻度,30%~69%为中度,70%~99%为重度,100%为闭塞[3]。
1.2.2 ACAS标准 ①狭窄>50%。②既往6个月内无颈动脉狭窄所致的短暂性脑缺血发作(transient ischemic attack,TIA)、卒中或其他相关神经症状,只有头晕或轻度头痛的临床表现视为ACAS[4]。
1.2.3 易损斑块标准 由CT值判定斑块的成分:(32.6±20.0)HU为脂质成分,(46.4±19.9)HU为纤维成分,(97.5±22.0)HU为出血,(256.7±30.2)HU为钙化。斑块形态分为光滑、不规则(斑块表面凹凸不平或突入管腔内不规则的充盈缺损)、溃疡(对比剂突入到斑块内,深度≥2 mm)。易损斑块定义为斑块内见较大脂质核心(脂核≥斑块体积的40%),斑块表面溃疡或不规则,有或无钙化。其余为稳定斑块[5]。
1.2.4 标准药物治疗 阿司匹林75~100 mg/d,强化他汀(阿托伐他汀或瑞舒伐他汀),戒烟,体重控制,运动,血糖管理。
1.2.5 纳入排除标准 全部患者均行经颅TCD、头颅计算机断层扫描(computed tomography,CT)、磁共振成像(magnetic resonance imaging,MRI)、数字减影血管造影(digital subtraction angiography,DSA)确诊,满足以下标准的纳入脑血管造影:①颅内外血管出血或缺血性病变;②TCD、CT、MRI、磁共振血管造影检查怀疑或证明的颅内外血管性病变。满足以下标准的排除脑血管造影:①碘过敏者;②有严重脑出血者;③有心、肺、肾功能不全者;④脑疝晚期、脑干功能衰竭者;⑤长时间平卧困难者;⑥拒绝签署知情同意书者。
1.3 检查方法及治疗方法
1.3.1 检查方法 使用DSA设备,采用Seldings技术进行股动脉穿刺,在患者升主动脉位置安装5F猪尾巴导管,取左斜位,使其倾斜25°;给予患者主动脉弓造影,总量设置为20~30 ml,每秒2~4帧的速度,对升主动脉、主动脉弓、头臂干动脉、双侧颈总动脉、双侧锁骨下动脉、双侧椎动脉情况进行观察。确保患者头部与照射野相对应,选择高压参数,设置采集模式,进行头部脑血管造影灌注。高度怀疑的血管病变患者,应给予选择性血管造影,并增加投照方位。检查全过程及检查后24 h内进行心电监护,检查完成后对造影图像进行动态和静态分析,动脉硬化性血管狭窄的测定标准参照NASCEF标准进行计算[6]。
1.3.2 手术准备 术前进行血常规、血生化及凝血功能检查,术前1周口服阿司匹林100 mg/d、氯吡格雷75 mg/d抗血小板治疗;术前6 h禁食、禁水;术前、术中均进行常规血压、心电监护,血压高者给予降压治疗。
1.3.3 治疗方法 经检查确诊,采用Seldings技术,术中全身肝素化,置入6F或8F导管鞘,并将6F或8F导引导管置入患者脑血管狭窄段附近行血管造影,测量脑动脉狭窄的长度和直径;选取合适的脑动脉血管内支架,将准备好的微导丝通过动脉狭窄处,在导引导管内按照微导丝的走向将支架装置输送至动脉狭窄处,并使支架的长度跨过动脉狭窄部位,使其完全覆盖血管的狭窄段;然后缓慢放开该支架,进行造影复查,如狭窄动脉已疏通即结束手术。支架置入成功标准为造影显示残存狭窄率<30%[7]。此外,在手术过程中如有严重狭窄存在则需球囊预扩张,如需使用保护伞,要先将保护伞在动脉狭窄部位远端释放,再沿保护伞的导丝置入合适支架。
1.3.4 术后处理 术后心电监护,监测患者生命体征变化;术后密切观察患者神经系统症状,术后低分子肝素5000 U皮下注射1次/12小时,连用3 d,口服阿司匹林100 mg/d、氯吡格雷75 mg/d 6个月,6个月后单用阿司匹林100 mg/d[8];并在术后治疗过程定期监测凝血功能。
1.4 术后随访 术后每月随访1次,随访12个月,随访内容包括临床随访、临床终点评估,随访期间需要进行TCD、CTA或DSA检查,记录患者支架内血管再狭窄及临床终点事件发生率。临床终点事件主要包括再发性脑血管疾病(脑出血、脑梗死、TIA等)以及脑血管性死亡。
1.5 统计学处理 采用SPSS 18.0统计软件对数据进行统计学分析,所有数据采用定性资料表示,根据数据性质选择统计学分析方法,利用卡方检验或秩和检验进行比较。P<0.05为差异有统计学意义。
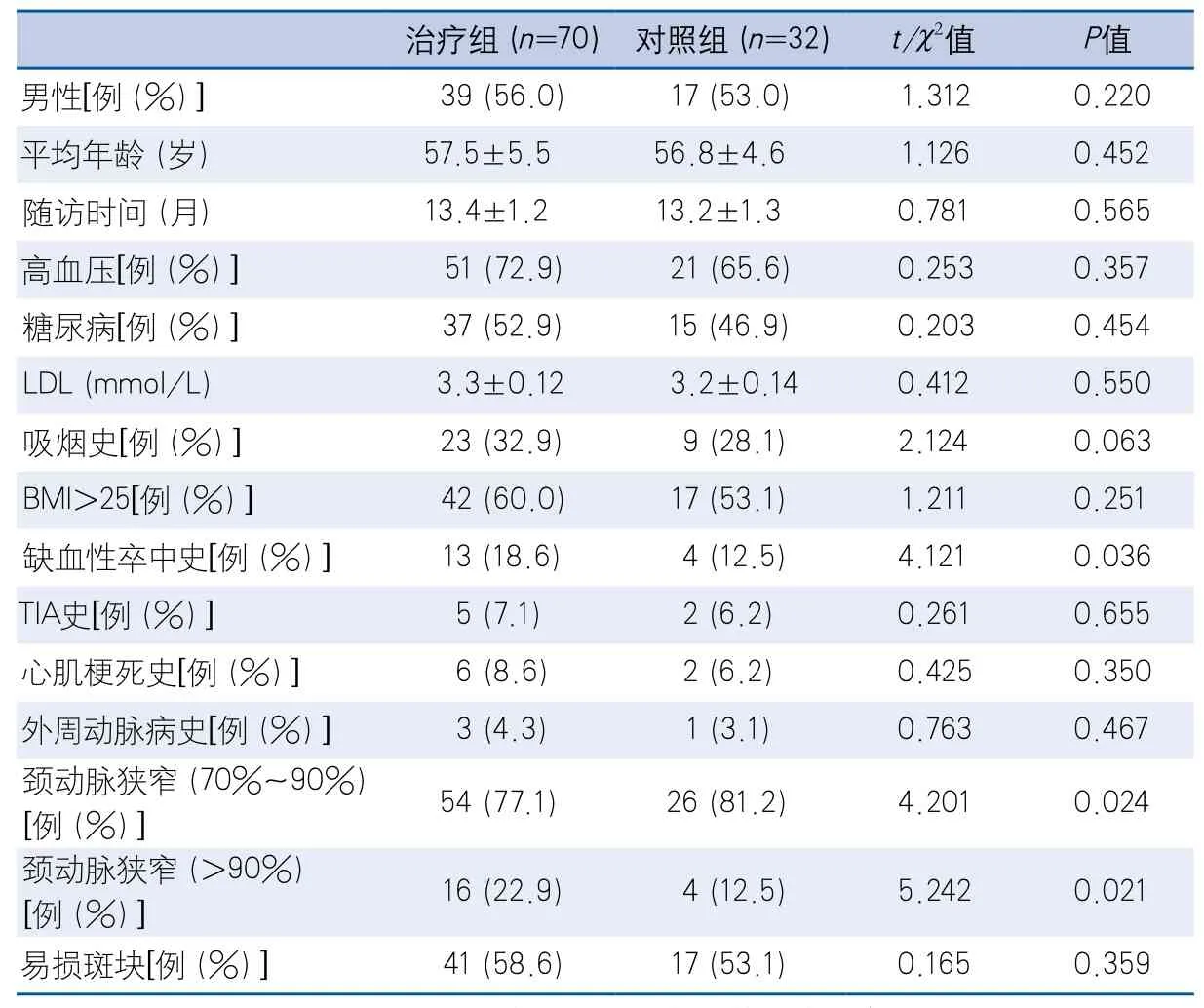
表1 两组患者基线资料特征
2 结果
2.1 患者基线资料及结局比较 两组患者基线资料比较见表1。两组随访1年,治疗组消化道并发症2例(1例出现反酸,纳差,1例出现黑便,给予质子泵抑制剂后很快缓解),围手术期并发症2例(处理后很快得到缓解),而TIA(同侧)1例,临床终点事件发生率1.4%(1/70);对照组缺血性卒中(同侧)1例,TIA(同侧)1例,心肌梗死1例,死亡1例,临床终点事件发生率12.5%(4/32)。两组临床终点事件发生率比较,差异有统计学意义(χ2=5.774,P=0.016)。
对于合并稳定斑块的患者,颈动脉治疗和单独药物治疗两组均能获益。但对伴有易损斑块的患者,颈动脉支架治疗的疗效优于单独标准药物治疗,随访1年临床结局显示:治疗组41例合并易损斑块患者中,消化道并发症1例,围手术期并发症1例,而发生TIA(同侧)1例,临床终点事件发生率2.4%(1/41);对照组17例合并易损斑块患者中,组缺血性卒中(同侧)1例,TIA(同侧)1例,心肌梗死1例,合计3例,临床终点事件发生率17.6%(3/17)。两组合并易损斑块患者临床终点事件发生率比较,差异具有统计学意义(χ2=4.329,P=0.037)。
2.2 介入治疗的安全性 颈内动脉支架置入术常见的并发症有颈内动脉远端栓塞、高灌注综合征、迷走反射、支架内血栓形成、动脉夹层、心脏意外事件等。而本研究中仅有2例术中出现心绞痛发作,经及时处理得到改善,无死亡或永久性神经功能缺损病例,体现出较好的安全性。
3 讨论
缺血性卒中在临床中发病率高,死亡率高,致残率高[9],动脉粥样硬化斑块形成为缺血性卒中发生的主要原因[10],颈动脉粥样硬化性狭窄导致的缺血性卒中年发病率约15%。近年来,针对ACAS的研究在临床上备受关注,70岁以上老年人无症状重度(>70%)颈动脉狭窄患者占成年人比例约为3.4%,年卒中发生率约为5%。
ACAS试验结果表明手术治疗比单独药物治疗更好,目前指南也建议重度ACAS患者给予内膜剥脱或颈动脉支架治疗[11]。但针对ACAS试验的质疑也在增加,最主要的问题在于此试验研究纳入人群时间大部分在2003年以前,单独药物治疗人群服用他汀的比例过少,仅占17%左右。近期有研究做了最佳药物治疗的非对照试验,发现颈动脉狭窄患者给予标准药物治疗能显著降低同侧卒中的复发率。本研究纳入102例重度ACAS患者,采用非随机对照方法,发现与单独标准药物治疗组相比,颈动脉支架治疗组有获益的趋势。国外学者对颈内动脉狭窄≥50%的脑血管病患者进行长达14年的随访研究后发现,此类患者的长期预后往往不良[12]。欧洲颈动脉外科试验协作组的研究人员在对778例有症状的狭窄程度为70%~99%的颈动脉狭窄患者进行长期随访后发现,在3年内,尽管这些患者坚持进行了长期的内科药物治疗,仍有16.8%的患者发生颈内动脉狭窄同侧卒中,其中有11%的患者发生的卒中是重度或致命的。在随后5年内,这些患者中又有1/3发生卒中[13]。
对重度ACAS合并易损斑块患者,药物治疗能否显著降低卒中发生,达到与手术一样的效果,尚无研究[14]。目前,DSA为临床诊断缺血性脑血管疾病的金标准,可对血管病变位置、血管狭窄程度做出判断,了解患者病情严重程度[15]。CTA诊断颈动脉粥样硬化斑块稳定性有很好的价值,CTA可在提供血管腔形态学资料的同时清楚地显示颈动脉粥样硬化内膜斑块和血栓形成,根据CT值的不同初步区分稳定斑块和易损斑块。尽管CTA在判断斑块内出血、显示纤维帽方面有欠缺,但对钙化、脂质成分和斑块溃疡面大小的识别有很高的敏感性,有助于对颈动脉狭窄患者进行危险分层[16]。有学者将颈动脉硬化斑块的CTA影像表现与组织学相关性进行比较,结果显示CTA对钙化斑块的敏感性为100%,对混合斑块的敏感性是89%,对低密度脂质斑块的敏感性是85%。靶标造影剂的使用有望增强CT对脂核的分辨能力,拓宽CT对易损斑块的识别[17]。本研究通过CTA将重度无症状颈动脉狭窄患者分为稳定斑块和易损斑块亚组,随访发现两组同侧缺血性卒中和TIA事件均取得良好的结果,但易损斑块亚组患者颈动脉支架治疗取得了更好的效果,这可能与单独药物无法很好地控制斑块的微栓子和斑块的溃疡、纤维帽的破溃有关[18-19]。颈动脉支架置入术可以减少颈内动脉狭窄患者缺血事件的发生,其效果优于单纯内科保守治疗[20]。
本研究是回顾性研究,难免存在治疗偏倚,同时本研究样本量偏小,也并非随机对照研究。但本研究关于ACAS的支架治疗和单独药物治疗研究仍有一定借鉴意义,期待将来大规模、多中心、随机对照研究来进一步探讨。
【点睛】无症状性颈动脉狭窄伴易损斑块患者,颈动脉支架治疗的疗效优于单独标准药物治疗,且有良好的安全性。

