慢性瘙痒管理指南(2018版)
中国医师协会皮肤科分会变态反应性疾病专业委员会
慢性瘙痒是十分常见的临床症状,严重影响人们的生活质量。瘙痒涉及皮肤疾病,也与多种系统性疾病相关,给临床处置带来较大的挑战[1]。为规范慢性瘙痒的诊治行为,中国医师协会皮肤科分会过敏疾病专业委员会组织有关专家制定慢性瘙痒管理指南,为各级皮肤科及其他相关学科医师临床工作提供指导性意见。
一、定义及分类
瘙痒(pruritus)或痒(itching)是一种激发欲望去搔抓的感觉。通常将持续超过6周的瘙痒定义为慢性瘙痒(chronic pruritus)。瘙痒是一种常见的症状,能明确原因的瘙痒就不再使用瘙痒作为诊断名称,但也有少部分患者无法明确原因,称为原因不明的瘙痒(pruritus of undetermined origin)[2]。
依据瘙痒的起源、发病机制和皮损表现,可对瘙痒进行多种方式的分类。推荐将瘙痒分为①皮肤源性瘙痒:由皮肤病特别是炎症性皮肤病引起的瘙痒;②系统性瘙痒:由系统疾病如肝肾疾病、感染或肿瘤等引起的瘙痒;③神经源性瘙痒:由中枢或外周神经病变引起的瘙痒;④精神障碍性瘙痒:由神经功能障碍引起的瘙痒;⑤混合性瘙痒:即存在上述2种或2种以上类型的瘙痒;⑥其他类型瘙痒:即无法归为上述类型的瘙痒[2-3]。
二、病因及流行病学
瘙痒的流行病学资料十分有限,而我国还缺乏相关数据。由于瘙痒发生情况受地域、种族、年龄、职业、疾病、调查对象和调查方法等影响,各个国家或地区报道的数据高低不一。成人中慢性瘙痒发生率达到10%以上,老年人中则高达60%[2,4-5]。在疾病状态下,慢性瘙痒发生率差别较大。如几乎所有特应性皮炎和荨麻疹患者均会发生瘙痒,银屑病患者发生率约为80%,原发性胆汁性肝硬化患者为80%~100%,瘙痒甚至成为这些疾病早期唯一表现。慢性肾病和Hodgkin淋巴瘤患者瘙痒发生率分别为40%~70%和30%[2,4-5]。
许多系统性疾病可发生瘙痒。常见的疾病有:①原发或继发代谢性或内分泌疾病,如慢性肾衰、糖尿病、甲状旁腺功能亢进、甲状腺功能亢进或减退等;②血液系统疾病,如红细胞增多症、多发性骨髓瘤、淋巴瘤、缺铁性贫血等;③消化系统疾病,如原发性胆汁性肝硬化等;④系统性感染,如HIV感染或寄生虫感染,特别是蠕虫病等;⑤神经系统性疾病,包括多发性硬化症、颅内肿瘤、感觉异常性背痛、臂桡侧瘙痒、带状疱疹后瘙痒等;⑥精神障碍性或身心疾病,如抑郁、幻觉、强迫症、情感性精神障碍、精神分裂症等。
药物同样可引起瘙痒[2,5-6]。可能诱发瘙痒的药物包括抗高血压药、抗心律失常药、抗生素、抗抑郁药、降糖药、抗惊厥药、非甾体抗炎药、利尿剂、免疫抑制剂、降脂药、精神类药物、镇静剂、降尿酸药、抗肿瘤靶向药物等。8%~15%的瘙痒患者原因不能明确,属于原因不明的瘙痒。
三、发生机制
瘙痒的发生机制仍不十分清楚[7]。瘙痒的启动依赖于皮肤中的细胞与神经纤维相互作用,这一过程有众多的细胞、介质及受体参与[7]。瘙痒信号在中枢传递是产生痒的最终过程[2-3,7]。组胺依赖通路和非组胺依赖通路是目前较为明确的传递外周瘙痒信号进入中枢的途径。
慢性瘙痒形成与神经通路敏化、调节功能失调及可塑性改变等有关[7]。外周敏化表现为对瘙痒阈值降低和对各种刺激反应增强。神经生长因子(NGF)可促进末梢神经生长和数量增加,上调神经肽如P物质等表达,进入脊髓背角神经节可上调瞬时受体电位香草素受体1(TRPV1)和瞬时受体阳离子通道A1(TRPA1)通道表达,是发生周围敏化的重要基础。中枢敏化表现为痒觉过敏和痒觉异常,这种情况类似于疼痛的中枢敏化,具体机制还不清楚。中枢有很多调节瘙痒的系统,如存在于脊髓背角突触后细胞膜上的两种受体阿片μ受体和阿片κ受体,前者激活后促进瘙痒形成,而后者激活则抑制瘙痒,两者相互作用共同调节瘙痒的发生。各种外界因素对神经元基因及结构产生影响,由此导致神经可塑性改变促进瘙痒的形成。
四、临床表现形式
瘙痒的表现形式多种多样,不同疾病或原因引发的瘙痒有各自的特征[5]。
1.皮肤源性瘙痒:多种皮肤病常伴瘙痒,特别是特应性皮炎、银屑病等炎症性皮肤病。通常有以下特征:①有原发皮损;②瘙痒的部位与皮损的部位常一致;③瘙痒程度与病情轻重和疾病的状态有关,活动期常较严重,随着病情好转逐渐减轻或消失;④不同皮肤病表现的瘙痒有各自的特征。
2.系统性瘙痒:即系统性疾病伴发瘙痒。有以下特点:①缺乏原发皮损,或继发痒疹或慢性单纯性苔藓;②可发生于疾病任何阶段,甚至成为疾病早期诊断的唯一线索;③不同疾病瘙痒的发生机制和诱因复杂且差异较大,但临床表现多缺乏特征性;④瘙痒发生率及程度与原发病轻重多不呈平行关系;⑤瘙痒通常顽固,常规处理难以奏效,积极治疗原发病可减轻瘙痒,但也可能无效。
3.神经源性瘙痒:其特征为①多为局限性;②间断性发作;③常伴有感觉异常或感觉减退;④可与病理学疼痛合并存在。周围神经病变引起的瘙痒显著多于中枢神经病变。
4.精神障碍性瘙痒:其特征为①瘙痒程度与情绪状态相平行;②缺乏原发皮损,但可以见到神经官能症性表皮剥脱等继发损害;③通常睡眠不间断;④外用药物疗效较差。
5.药物源性瘙痒:主要指由药物诱发的无原发性皮肤或黏膜损害的瘙痒,不包括药疹伴发的瘙痒[5-6]。临床上也可观察到因搔抓产生的表皮剥脱、鳞屑、苔藓样变等继发性皮损。几乎任何药物都可能导致瘙痒[5]。依据用药史与瘙痒发生的关系,停药后症状消失,再次给予疑似药物仍出现瘙痒,并排除疾病本身的因素,可考虑为药物源性瘙痒。
6.特殊人群的瘙痒:
(1)老年性瘙痒:指原因不明、缺乏原发皮疹、发生于老年人的瘙痒[8],其发生与皮肤屏障功能衰退关系密切,但神经老化和免疫失衡在发病中也发挥重要作用。半数以上患者发生在腿部,其次是背部、头皮和手臂等,通常呈对称性。绝大部分患者每天发作,以晚上为甚。老年性瘙痒患者需要排除合并症及药物因素。
(2)孕妇瘙痒:妊娠期因体内新陈代谢、免疫、内分泌改变,具有一些特有的皮肤病,如妊娠期肝内胆汁淤积症、妊娠痒疹、妊娠多形疹、妊娠类天疱疮,这些疾病均伴有瘙痒。孕妇瘙痒也可发生在孕前已存在的皮肤病加重的情况下。
(3)儿童瘙痒:主要见于特应性皮炎,但也可见于遗传性疾病如胆道闭锁、家族性高胆红素综合征、多囊肾等。儿童发生药物源性瘙痒概率较小,可能与用药种类较少有关。
五、诊断
1.病史询问:确切的病史可帮助提供基本的诊断线索。病史询问包括以下要素[5]:①起病方式:突发性或渐进性发生;②发作过程:持续性、间歇性、周期性,有无昼夜变化;③伴随感觉:如针刺感、虫爬感、烧灼感等,有无感觉减退;④持续时间:数天、数周、数月或数年;⑤严重程度:影响日常生活及睡眠等;⑥发生部位:局限性或泛发性,单侧或双侧;⑦诱发因素:水、湿冷、空气暴露或运动等;⑧与社会活动的关系:如职业、工作环境、旅游等;⑨用药史:包括外用药、处方药、非处方药、中药等,也包括药物滥用;⑩既往病史:特别要关注甲状腺、肝肾及变态反应性疾病史[5]。
2.体检:体检既要重视皮肤情况,也要关注系统性疾病的相关体征如淋巴结、肝脾等,有助于发现病史中未能提供的系统性疾病。皮肤检查要评估皮损属于原发性或继发性损害,注意皮损形态分布及皮肤干燥情况,要寻找已经存在的皮肤病如皮炎湿疹或银屑病等,要特别关注系统性疾病的皮肤体征如蜘蛛痣、肝掌、黏液水肿等。
3.实验室检查:对病因不明的泛发性瘙痒,结合病史及体征,有针对性地进行实验室检查是必要的。
4.瘙痒程度评估:瘙痒程度的判断是指导临床开展治疗并评价疗效的重要条件。推荐使用数值评定量尺(numerical rating scale,NRS,图1A)和视觉模拟尺(visual analogue scale,VAS,图1B)两种方法[9]。患者可根据自己感受的瘙痒程度用笔勾画在相应标尺位置上。
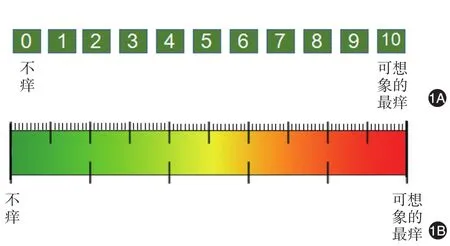
图1 测量瘙痒程度的工具
5.诊断思路及流程:依据病史、体征及实验室检查结果,可先将复杂多变的瘙痒分为有原发皮肤病的瘙痒和无原发皮肤病的瘙痒,之后进一步明确相应的疾病或可能的原因,并开展针对性检查[5,10]。根据病史特点及体征,可寻找一些基本的诊断线索[5]:①起病急、病程较短、缺乏原发性皮损的瘙痒,存在潜在性系统性疾病的可能性较小;②由于上背部患者通常手不能触及(除非借助于工具),常导致未受累的部位形成“蝴蝶征”,这种情况下多见于精神障碍性瘙痒和系统性瘙痒;③如果家中或密切生活的群体中多个成员发病,应高度怀疑疥疮等寄生虫感染;④瘙痒性疾病夜间常会痒醒,但精神障碍性瘙痒常不影响睡眠;⑤如果仅表现为皮肤抓痕或苔藓化等继发损害,需要排除非皮肤病诱发的瘙痒;⑥系统性瘙痒常缺乏特征性,但如是夜间发作的泛发性瘙痒,伴畏寒、出汗和发热等症状,可能是霍奇金淋巴瘤的早期表现;⑦浴后皮肤瘙痒需排除水源性瘙痒,包括真性红细胞增多症等。
六、干预措施
加强患者教育,努力寻找并去除瘙痒的原因或诱因,做好规范的基础治疗,选择针对瘙痒发生的病理生理机制开展针对性干预。依据不同年龄、瘙痒程度及合并症等情况开展个体化治疗,同时要注意疗效与治疗成本的平衡[2-3,5,11]。健康教育、避免诱发或加重瘙痒的因素、控制搔抓行为及酌情外用或系统应用促进睡眠的药物是贯穿于瘙痒管理全部过程的基础治疗,在此基础上开展循序渐进的阶梯治疗,包括:第1步,祛除原因或治疗基础疾病;第2步,外用保湿剂,口服抗组胺药及外用糖皮质激素(简称激素);第3步,针对瘙痒发生机制系统应用激素或非激素类抗炎制剂、中枢神经系统抑制剂、拮抗瘙痒介质药物、生物制剂或进行中医中药针灸等。
1.患者教育:正确指导患者避免诱发或加重瘙痒的因素,主要有以下几个方面:①应避免干燥气候、热环境、饮酒、过度洗浴、接触各种刺激物或过敏原、精神紧张焦虑等因素;②教育患者正确的生活方式,包括使用非碱性肥皂,正确使用保湿剂,控制洗浴时间不要长于20 min,浴后轻轻擦干,穿着软棉质衣服等;③教育患者减少或避免搔抓,告知搔抓在疾病发生发展中的危害,控制痒-搔抓循环等。
2.外用药物治疗:
(1)外用抗组胺药:外用第一代抗组胺药治疗特应性皮炎、钱币样湿疹、硬化性苔藓、慢性单纯性苔藓及其他局部或泛发性瘙痒有肯定的疗效[2,10]。该类药物包括多塞平乳膏、苯海拉明乳膏等。5%多塞平乳膏外用后局部有止痒效应,经皮吸收后可有中枢镇静止痒作用,特别适合于各种需口服镇静类抗组胺药或抗抑郁类药的瘙痒患者。使用时需注意少数患者局部可有一定刺激,外用超过体表面积5%可致严重的中枢镇静毒性。
(2)外用激素:应遵循外用激素治疗原则[12]。炎症性皮肤病如特应性皮炎、银屑病等引起的瘙痒,外用激素是重要的选择。通常对非肥厚性皮损或薄嫩部位皮损选择弱中效激素,包括地奈德、丙酸氟替卡松、丁酸氢化可的松或丁酸氯倍他松等乳膏;对局限的肥厚性皮损可选择中强效激素包括糠酸莫米松、丙酸倍他米松、卤米松等。对于非炎症性皮肤病或系统性疾病导致的瘙痒继发形成的皮肤苔藓化及痒疹也可选择中强效激素,以减轻皮肤瘙痒敏化对慢性瘙痒进程的促进作用。为避免长期使用激素对皮肤屏障的影响及激素吸收对全身的影响,主张外用激素疗程控制在2~4周内。
(3)外用局部麻醉药:可有效控制瘙痒,包括面部或肛周局限性瘙痒、慢性肾病所致的瘙痒以及神经病理性瘙痒如带状疱疹后瘙痒等,但对炎症性皮肤病引起的瘙痒疗效较差。该类药物包括1%或2.5%普莫卡因乳膏以及2.5%利多卡因和丙胺卡因混合乳膏等。局部应用刺激性较小。主张1~2周短期使用,长期使用的安全性缺乏足够的研究资料[2]。
(4)外用辣椒素:辣椒素通过诱导C神经纤维释放神经递质进而出现红斑和灼热而止痒,外用可有效控制局限性瘙痒,适合于感觉异常性背痛、臂桡侧瘙痒、带状疱疹后瘙痒、肾病患者透析诱导的瘙痒、银屑病合并瘙痒以及光疗后瘙痒等。局部使用可能会出现烧灼感。通常起始浓度越高、使用频率越多,止痒效果越好且起效越快,但局部烧灼感也越严重,因而其使用受到限制。0.025%浓度通常刺激性小,但若患者不能耐受,可用基质稀释成较低的浓度,特别是用于肛周瘙痒时[2]。
(5)外用钙调神经磷酸酶抑制剂:如他克莫司软膏和吡美莫司乳膏治疗炎症性皮肤病有肯定的止痒作用,可用于包括特应性皮炎、脂溢性皮炎、银屑病及治疗抵抗的肛门外生殖器瘙痒等。开始外用的数日内局部可能有烧灼感,通常继续使用会逐渐消失[2]。
(6)其他:包括氧化锌、薄荷、樟脑等制剂外用也有一定的止痒作用。特别是薄荷可激活瞬时受体电位M型8(TRPM8)等通道达到止痒效果[2]。
3.系统药物治疗:
(1)抗组胺药:治疗组胺依赖性瘙痒如荨麻疹等疗效肯定,但对非组胺依赖的瘙痒缺乏证据。第一代抗组胺药如氯苯那敏、苯海拉明等因有明确的镇静不良反应,推荐夜间服用促进入眠,但影响睡眠质量,同时青光眼、前列腺肥大等患者避免使用。酮替芬除了抗组胺作用外,对肥大细胞膜有明确的稳定作用,可用于某些慢性瘙痒患者。第二代抗组胺药阿伐斯汀、左西替利嗪、奥洛他定、依匹斯汀、苯磺贝他斯汀等具有广泛的抗炎作用,临床应用显示对多种慢性炎症性瘙痒有肯定效果[2-3,13]。在倍增剂量情况下作用更为明显,且不良反应并无显著增加,但需与患者充分沟通并获得知情同意。
(2)激素:系统应用激素治疗炎症性皮肤病引起的瘙痒起效快,疗效好,对及时控制病情有重要作用[2-3,10]。由于激素有许多不良反应,且停药后病情容易反跳,应严格控制适应证,尤其是儿童和老年患者。
(3)阿片类受体激动剂和拮抗剂:研究证实内源性或外源性内啡肽参与瘙痒的发生,应用阿片μ受体拮抗剂或κ受体激动剂可有效抑制瘙痒。阿片μ受体拮抗剂包括纳美芬(10 mg,2次/d)、纳洛酮(400~800 μg/d)、纳曲酮(50~100 mg/d)或者κ受体激动剂纳呋拉啡(2.5~5.0 μg/d)治疗慢性荨麻疹、特应性皮炎、胆汁淤积性瘙痒和慢性肾病相关的顽固性瘙痒有肯定效果[2]。此类药物不良反应较为常见,包括血压升高或降低、心动过速、肝损害及皮疹等,使用时需慎重,应从小剂量开始。
(4)抗癫痫类药物:此类药物主要包括加巴喷丁和普瑞巴林。这一类药物作用机制并不十分清楚,研究发现其对慢性肾病相关瘙痒、胆汁淤积性瘙痒和瘢痕相关的瘙痒以及神经病理性瘙痒如带状疱疹后瘙痒等疗效肯定,药物安全性较好[14]。其中,加巴喷丁应从小剂量开始使用,可根据瘙痒程度酌情加量,最大剂量不超过1 800 mg/d,普瑞巴林剂量为75~300 mg/d,疗程2~4周或根据病情适当延长。
(5)抗抑郁类药物:心理情感因素可降低瘙痒阈值,促进瘙痒。抗抑郁药通过作用于5-羟色胺和组胺发挥抗瘙痒作用。包括米氮平(7.5~30 mg/d)、多塞平(25~50 mg/d)和帕罗西汀(20 mg/d),可有效减轻精神性瘙痒、寄生虫妄想症及其他原因不明的瘙痒[2]。不良反应有精神紊乱、嗜睡、烦躁、口干、瘙痒加重、房室传导阻滞甚至致死等,老年人尤其需注意。通常米氮平和多塞平宜睡前服用,而帕罗西汀宜早晨服用。
(6)5-羟色胺受体拮抗剂:鉴于5-羟色胺参与多种原因引起的瘙痒,使用5-羟色胺受体拮抗剂如昂丹司琼(8~24 mg/d)、托烷司琼(5 mg/d)和格拉司琼(1 mg/d)可有效治疗多种瘙痒,但也有研究发现无效。对于顽固性瘙痒患者,可以试用,使用2周后若无效则应放弃[2]。不良反应包括头痛、头晕、便秘等。
(7)沙利度胺:通过中枢镇静、抑制局部神经生长因子及拮抗肿瘤坏死因子α等作用达到止痒,主要用于结节性痒疹及常规治疗无效的顽固性瘙痒。重要不良反应有显著的致畸作用和剂量依赖性神经病变[15]。
(8)免疫抑制剂:包括环孢素、硫唑嘌呤、甲氨蝶呤等,可以用于炎症性皮肤病引起的瘙痒,其中环孢素可能有降低外周神经末梢兴奋性的作用而被用于非炎症性瘙痒包括慢性肾病相关的瘙痒等[2,16]。主要不良反应是免疫抑制,包括白细胞减少及肝肾功能损害等。
(9)生物靶向治疗:抗白介素31(IL-31)单抗、肿瘤坏死因子α拮抗剂等在控制原发病的基础上可有效缓解瘙痒。
4.紫外线光疗[2,16]:可有效治疗多种原因引起的瘙痒,可用紫外线光源包括宽谱中波紫外线(UVB,290~320 nm)、窄谱UVB(311 nm)、长波紫外线(UVA,320~400 nm)和UVA1(340~400 nm)。光疗可抑制炎症细胞功能,减少皮肤中降钙素原基因相关肽免疫反应相关的神经末梢数量。UVB穿透能力较差,主要影响角质形成细胞及朗格汉斯细胞,而UVA1可深达真皮,抑制T细胞、肥大细胞和真皮树突细胞功能而发挥更大的止痒作用。对特应性皮炎或银屑病皮损伴发瘙痒,通常宽谱UVB、窄谱UVB等均可获得满意效果;对痒疹患者,UVA1疗效要优于UVB。光疗通常结合局部或全身药物治疗,但不宜与外用钙调神经磷酸酶抑制剂或系统免疫抑制剂联合,以免加重免疫抑制和发生肿瘤的风险。12岁以下儿童慎用UVB,18岁以下儿童需慎用UVA1。
5.中医中药治疗:可根据临床辨证,应用祛风、除湿、清热、解毒、杀虫、活血、养血、温阳、理气等方法。常可选用消风散、龙胆泻肝汤、除湿胃苓汤、犀角地黄汤、桃红四物汤、当归饮子、桂附八味丸等方加减,或名老中医经验方如荆防方、养血润肤汤、止痒息风汤、活血祛风汤等;外用药物常选用百部、雄黄、蛇床子、土槿皮、大枫子、硫磺、枯矾等杀虫止痒药。
声明本指南制订过程中无相关利益冲突
参加指南制定的专家名单(按姓氏笔画排名) 王刚(第四军医大学西京皮肤医院)、方红(浙江大学医学院附属第一医院)、张东梅(陆军军医大学第一附属医院)、李若瑜(北京大学第一医院)、李恒进(解放军总医院)、李铁男(沈阳市第七人民医院)、李邻峰(首都医科大学附属北京友谊医院)、宋志强(陆军军医大学第一附属医院)、杨斌(南方医科大学皮肤病医院)、陆前进(中南大学湘雅二医院)、郝飞(陆军军医大学第一附属医院)、姚煦(中国医学科学院皮肤病医院)、晋红中(中国医学科学院北京协和医院)、顾恒(中国医学科学院皮肤病医院)、徐金华(复旦大学附属华山医院)、谢志强(北京大学第三医院)、程波(福建医科大学第一附属医院)
执笔者郝飞、顾恒、王刚、李铁男、谢志强

