苯中毒性脑病的MRI表现
谢品楠,陈棋,许京轩,王营营,陶元萍,谢益兵,吴爱琴,许崇永
(1.永嘉县人民医院 放射科,浙江 温州 325100;2.温州医科大学附属第二医院 放射科,浙江 温州325027)
苯(benzene,C6H6)是一种石油化工基本原料,具有强烈芳香气味,易挥发,有毒。苯蒸气经呼吸道吸入或皮肤接触可引发急、慢性中毒。急性中毒是指短时间内吸入较高浓度苯蒸气,导致中枢神经系统麻痹。慢性中毒是指长期吸入低浓度苯蒸气,主要损害骨髓造血功能,严重时引发再生障碍性贫血或白血病[1],并常有头晕、头痛、乏力、失眠、记忆力减退等症状。本研究收集2009年3月至2016年11月温州市4家综合性医院收治经临床及影像学检查证实苯中毒性脑病患者35例,回顾性分析其MRI特点,报告如下。
1 资料和方法
1.1 临床资料 收集2009年3月至2016年11月温州医科大学附属第一医院(8例)、温州医科大学附属第二医院(19例)、温州市中心医院(5例)及温州市人民医院(3例)诊治的苯中毒性脑病患者35例,其中女33例,男2例,年龄15~53岁,中位年龄24岁。诊断依据《职业性苯中毒诊断标准》(GBZ68-2013)进行,并经影像学检查、实验室检查以及临床表现排除其他神经系统疾病、代谢性疾病、家族遗传性疾病等。经现场调查或患者口述病史,35例均有明确苯接触史,其中34例为鞋厂工人(工种:粘鞋跟、粘鞋底、包鞋头,胶水接触史),1例为染发师(发胶接触史),接触时间3个月~7年。
患者均有不同程度头晕、头痛、呕吐、反应迟钝、记忆力及计算理解力下降。其中7例头痛明显,阵发性跳痛,每日发作2~3次,站立时较剧烈,平躺减轻;17例有较明显呕吐,1例出现视神经水肿,1例有意识障碍。35例均行血常规检查,其中28例白细胞计数<4×109/L,1例白细胞计数>10×109/L;15例中性粒细胞计数<2×109/L;13例血小板计数<80×109/L;1例血红蛋白轻度增高。18例行腰穿脑脊液检查,脑脊液常规、生化、细胞学检查均阴性,6例脑脊液压力增高。3例脑电图背景活动轻度异常,2例为中度异常脑电图。
住院经甘露醇、甘油果糖、地塞米松及强的松脱水降颅压,药物升白细胞、保肝、保护胃黏膜等综合治疗后痊愈或好转出院。
1.2 MRI检查方法 本组病例来源温州4家医院,MRI设备及检查序列不尽相同,主要病例来源的温州医科大学附属第二医院采用GE Optima MR 1.5T扫描。35例均于初诊时及治疗后2周行MRI平扫,8例于治疗后2~6个月再次复查MRI平扫,包括T1WI(TR 195 ms,TE 5 ms,层厚5 mm,层间距6 mm)、 T2WI(TR 3500 ms,TE99 ms,层厚5 mm,层间距6 mm)、FLAIR(TR 8000 ms,TE 89 ms)、DWI(TR 3100 ms,TE 89 ms,b值=1000 s/mm2),计算机自动生成ADC图。6例初诊行MRI增强扫描,2例初诊行头颅MRI血管成像(3D-TOF)扫描,3例初诊行磁敏感加权成像(susceptibility weighted imaging,SWI,TR 20 ms,TE 28 ms,翻转角15°)扫描,3例初诊行磁共振波谱成像(magnetic resonance spectrum,MRS)扫描。由2名高年资影像诊断医师共同观察35例患者的脑部MRI图像,重点观察基底节区及小脑齿状核。
2 结果
2.1 MRI常规序列表现 35例患者MRI平扫图像均表现为脑组织不同程度肿胀,广泛大脑皮层下白质区、外囊、双侧深部灰质核团(豆状核)及双侧小脑齿状核对称信号异常,病变区T1WI低信号,T2WI、FLAIR高信号。35例均累及白质区皮层下弓形纤维,呈“葵花瓣”或“火焰”状改变(见图1A),33例累及两侧小脑齿状核,病变区呈“蝶翼”样改变(见图1B),28例累及外囊,病变区呈条状异常信号,边缘光整(见图2A),16例累及豆状核。6例行MRI增强检查,病变区未见明显异常强化。

图1 苯中毒性脑病患者MRI常规序列表现
2.3 MRI特殊序列表现 本组35例均行DWI序列检查,病变区DWI均呈高信号(见图2B),其中26例ADC呈高信号或等信号(见图2C),9例ADC呈低信号。3例行MRS检查,其中1例MRS示Cho、Cr峰略升高,NAA峰无明显异常改变(见图3);2例未见明显异常波峰改变。3例行MRI SWI序列检查、6例MRI增强及2例MRA扫描均无明显异常改变。
2.3 治疗后MRI动态变化 23例好转,表现为大脑皮层下白质区、外囊双侧深部灰质核团(豆状核)及双侧小脑齿状核对称信号异常范围缩小,病灶信号强度减低。5例病灶完全吸收。
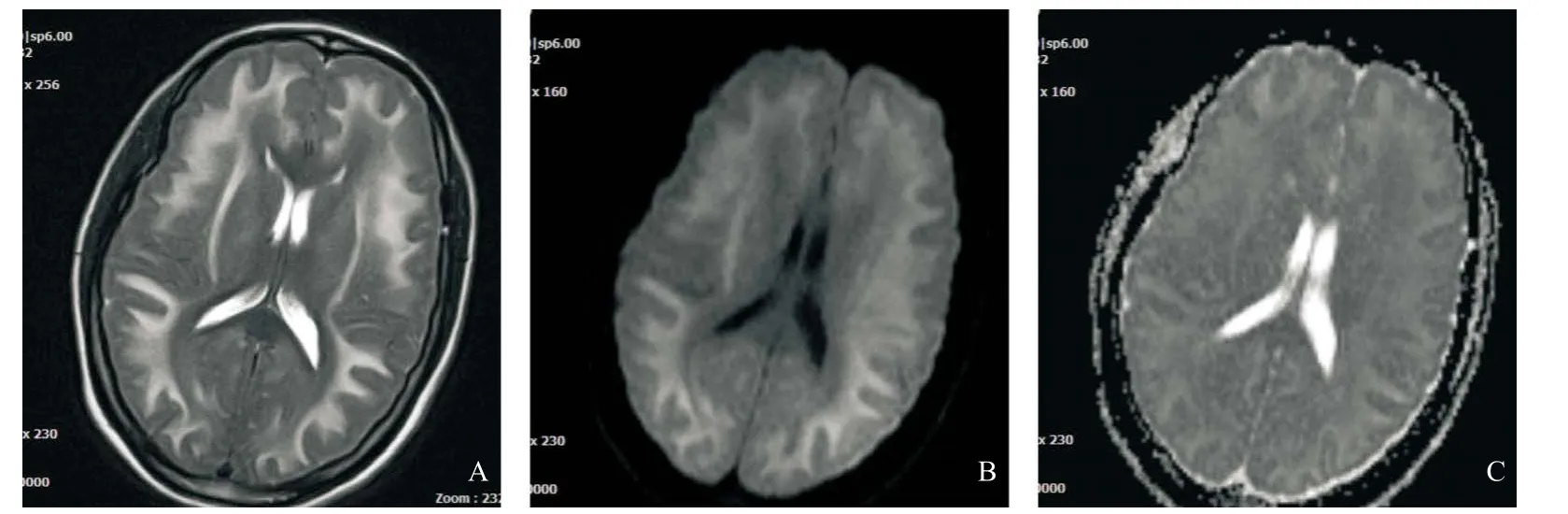
图2 苯中毒性脑病患者MRI常规序列及DWI序列表现

图3 苯中毒性脑病患者MRS检查表现(感兴趣区Cho、Cr峰略升高,NAA峰无明显改变)
3 讨论
苯剂属于液态有机溶剂,中等毒类,气态苯(苯蒸气)主要经呼吸道进入机体,主要分布于骨髓等含脂丰富的器官。苯中毒性脑病是因为苯具有亲脂性,易附于神经细胞表面,引起神经细胞损伤[2-4]。轻者表现为头晕、头痛、步态不稳等兴奋或醉酒状态,加重时发生昏迷、抽搐、血压下降、心音减弱、心律不齐及急性肺水肿等,严重时出现呼吸及循环衰竭甚至死亡[5]。苯对口腔、胃肠道黏膜有刺激作用,患者可出现恶心、呕吐症状。由于苯中毒患者常表现为中枢神经系统受损改变,缺乏特异性,仅凭临床表现很难明确诊断该病,故需密切结合影像学表现及苯剂接触史。本组35例均以中枢神经系统症状就诊,17例呕吐较明显,7例表现为颅高压。国外苯中毒现象极少见。我国苯中毒病例往往发生于含有苯剂的化学物质使用环境下,如油漆或鞋类制造厂房中。本组35例患者中,30例为冬季发病,具有季节特异性,其原因与冬季天气冷,工厂门窗关闭导致通风差,室内苯浓度升高有关。同时,患者所属工厂均为私企小鞋厂,对于胶水质量、苯中毒防护等问题重视不够,导致工人在工作中苯化合物吸入增多,继而引发中毒。
MRI为神经系统病变首选的检查方法。脑组织苯中毒时毒物使脑血管通透性增加,渗出液增多,脑组织表现为弥漫或局灶性水肿,皮层下脑白质脱髓鞘改变。MRI可以显示脑组织水肿,脑沟变浅,脑白质信号异常,在T2WI上呈高信号,常累及小脑齿状核、基底节区深部核团,基底节以苍白球为主[6]。水肿分血管源性水肿和细胞毒性水肿。血管源性脑水肿的基本发病机制是微血管通透性增强,其特点是脑白质细胞间隙有大量液体积聚(细胞外间隙扩大)且富含蛋白质。灰质主要表现为血管和神经元周围胶质成分肿胀(胶质细胞水肿)的细胞毒性水肿。本研究苯中毒患者表现为脑白质区的对称病变,少部分患者MRI表现为典型的DWI序列高信号,ADC值降低的细胞毒性水肿,大部分患者MRI图像DWI序列高信号,ADC值升高,表现为既非血管源性亦非细胞毒性水肿改变特征。可能是在长期的慢性疾病发展过程中,血浆蛋白质微血管渗出沿白质纤维束蔓延,积聚于细胞外间隙,导致颅内高压及白质系统病变;由于水肿液蛋白质含量高,亲水性较强,水分子扩散受限,导致DWI序列呈较高信号及FLAIR像明显高信号,而由于水肿液含有较多水分子,造成ADC值亦增高,故与常见的细胞毒性或血管源性脑水肿表现不一致[7]。
MRS对一些疾病的病理生理变化、早期诊断、预后和疗效的判断都有非常重要的意义。本组1例MRS扫描表现为Cho、 Cr峰略升高,NAA峰无明显改变。Cho峰升高的可能原因一是苯的毒性代谢产物诱发脑细胞部分凋亡,引发神经胶质细胞代偿性增殖;二是白质区脑细胞对该类中毒更敏感,从而导致脑白质区脑组织脱髓鞘改变。Cr峰升高可能是由于脑细胞损伤,能量代谢受阻,细胞处于低代谢及高渗状态。目前有关苯中毒性脑病的MRS特征表现文献报道罕见,本研究行MRS扫描样本量少(3例),有必要增大样本量进一步从代谢水平了解苯中毒性脑病的MRS表现。
苯中毒性脑病的MRI表现具一定特征性,结合临床苯剂接触史,一般诊断不难,主要需与以下疾病相鉴别:①急性一氧化碳中毒迟发性脑病[8-9],常见发病部位及分布特点以两侧基底节对称性受累为主,而苯中毒性脑病还常累及小脑齿状核,但二者影像学上重叠较多,均可以累及大脑皮层下脑白质,也可累及两侧基底节,若仅凭MRI检查鉴别困难,结合一氧化碳接触史可鉴别;②肾上腺脑白质营养不良,属遗传性疾病,多在3~14岁发病,由顶枕叶向前发展,两侧对称呈蝶翼状,常伴有肾上腺皮质功能不全及皮肤色素沉着表现;③肝豆状核变性,其特征为角膜Kayser-Fleisher色素环及小叶性肝硬化,脑内表现为两侧豆状核条状或新月形信号异常,多在青春期发病,脑内病变很少累及其他部位。
[1] 丁琪, 魏学兰. 苯中毒机制与治疗分析[J]. 中国医药导报,2006, 3(30): 34-35.
[2] ZAFARULLAH M, LI W Q, SYLVESTER J, et al. Molecular mechanisms of N-acetylcysteine actions[J]. Cell Mol Life Sci, 2003, 60(1): 6-20.
[3] KONDROVA E, STOPKA P, SOUCEK P. Cytochrome P450 destruction by benzene metabolites 1, 4-benzoquinone and 1, 4-hydroquinone and the formation of hydroxyl radicals in minipig liver microsomes[J]. Toxicol In Vitro, 2007, 21(4):566-575.
[4] 申东晓, 史须, 王应, 等. 硫氧还蛋白对氢醌细胞毒性的抑制[J]. 中国药理学与毒理学杂志, 2003, 17(1): 55-60.
[5] 陈玲, 夏梦, 林达, 等. 急性苯中毒所致化学性肺水肿的高分辨率C T表现[J]. 中华放射学杂志, 2014, 48(7): 599-600.
[6] 陈延帆, 郑汉朋, 吴海, 等. 苯中毒性脑病的C T与M R I表现[J]. 医学影像学杂志, 2015, 25(3): 407-410.
[7] 曾俊杰, 张秀萍, 韩再德, 等. 苯中毒脑病的M R诊断价值初探[J]. 中国临床医学影像杂志, 2012, 23(6): 414-417.
[8] 谢安明, 丁耀军. 一氧化碳中毒性脑病的M R I弥散加权成像表现与预后的关系[J]. 南昌大学学报(医学版), 2014, 54(9): 46-49.
[9] 施益芬, 郑周懿, 陈晶晶, 等. T O P O I I α启动子调控因子组蛋白甲基化修饰在苯中毒致造血毒性中的作用[J]. 温州医科大学学报, 2015, 45(6): 391-396.

