开放手术锁定钛板内固定与手法复位小夹板外固定治疗老年桡骨远端脆性骨折的临床研究
周斌 ,姚昉 ,陈延荣
1.山东中医药大学附属医院骨科,山东济南 250014;2.山东中医院大学附属医院内科门诊,山东济南 250014
脆性骨折是骨质疏松最为常见的一种并发症,老年患者出现生理性骨质疏松以及骨量减少等情况,将会在跌倒或者受到外力作用时,将会发生桡骨远端、髋部以及胸腰椎等不同部位的骨折疾病[1]。桡骨远端骨折指的是距离桡骨远端关节面3.0 cm范围内的骨折,该类骨折的发生几率占据急诊骨折的17%左右,特别是对于老年人群而言,较为常见[2]。临床研究认为,主要是由于低能量损伤所引起的一种骨折类型,患者的骨密度不同将会直接影响骨折程度以及最终的治疗效果,临床上对于该类骨折的治疗手段十分繁多[3]。近几年来,伴随我国老龄化趋势的不断增加,将会导致桡骨远端骨折的发生几率呈现逐渐增加的趋势,对于脆性桡骨远端骨折患者而言,可以采取手法复位小夹板外的治疗方式,能够获取十分理想的治疗效果[4]。该组研究通过对该院2016年7月—2017年8月所收治的脆性桡骨远端患者为研究对象,分别采取手法复位小夹板外固定治疗和开放手术复位解剖锁定钛板内固定以及手法复位小夹板外固定保守治疗,疗效确切,现报道如下。
1 资料与方法
1.1 一般资料
该组患者均为自愿参与该组研究,并经过伦理委员会同意,抽取该院所收治的92例老年脆性桡骨远端患者随机分为两组进行研究,按照治疗形式不同将其分为手术组和夹板组,每组患者分别为46例。其中,夹板组男性患者26例,女性20例,最大年龄为88岁,最小年龄为 64岁,平均年龄(76.25±1.67)岁;手术组男性患者24例,女性22例,最大年龄为88岁,最小年龄为 64岁,平均年龄(76.87±2.01)岁。各组患者年龄和性别等基本资料经统计学检验,差异无统计学意义(P﹥0.05)。
1.2 治疗方法
夹板组采取手法复位小夹板外固定保守治疗。首先,于患者骨折断端位置进行常规的浸润麻醉,患者呈现坐姿或者仰卧胎位,两名手术助手需要分别站立于患者前壁两侧,其中一名助手需要将双手交叉并牵于患者上臂远端靠近于肘横纹位置,使其上臂与前臂形成直角,另一名助手则牵住患者手部,缓慢牵引,手术操作者则于患者腕关节畸形部位实施手术操作。如骨折远端则向掌侧或者背侧进行位移;如向尺侧或者桡侧偏离则需要向反方向进行推挤。复位完毕后,两名助手继续牵引,手术操作者则在患者骨折断端已经周围骨突部位放置棉垫。若患者骨折向掌侧成角,则可于成角部位放置棉垫,同时,在患者背侧腕横纹以及前臂近端分别放置棉垫,利用三点加压的处理方法避免患者出现复位后骨折位移的情况。随后,于患者前壁以及桡侧尺侧分别放置夹板,若患者骨折远端损伤严重,则需要使得夹板超过患者腕关节进行固定,避免患者在腕关节活动的过程中出现复位丢失的情况,并且使用宽度为1 cm的4条绑带进行固定。复位后定期拍X片复查。
手术组采取开放手术复位解剖锁定钛板内固定治疗。具体方法:臂丛神经阻滞麻醉后,于腕掌侧作Henry切口,依次切开皮肤、皮下组织,于桡侧腕屈肌腱和桡侧血管束之间进入,切断旋前方肌,剥离显露骨折。复位骨折位置满意后,以桡骨远端掌侧解剖锁定钛板贴辅附良好后,螺钉分别固定。若单纯采取掌侧入路的方式难以进行复位时,则需要在患者背侧做一切口,进行撬拨复位。对于较为严重的粉碎性骨折患者而言,则需要采取辅助克氏针给予固定的方式。术后常规给予抗生素和活血消肿药物3 d,抬高患肢,并于手术后第2天加强患者掌关节以及手指关节的功能锻炼。术后定期拍X片复查。
1.3 临床观察指标
对比手术组和夹板组的关节功能恢复情况、疼痛缓解时间、骨折愈合时间以及影像学测量结果。于治疗3个月后进行评估。
1.4 统计方法
利用SPSS 21.0统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,进行 t检验,计数资料采用[n(%)]表示,进行 χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 治疗后各组关节功能评分优良率比对
夹板组的关节功能评分优良率43例(93.48%)与手术组39例(84.78%)相比差异无统计学意义(P>0.05)。 见表 1。

表1 治疗后各组关节功能评分优良率比对[n(%)]
2.2 治疗后各组影像学测量结果比对
两组治疗前、后的影像学测量结果并差异无统计学意义 (t=0.023、0.123、0.644,P=0.057、0.902、0.129,P>0.05)。 见表 2。
2.3 治疗后各组的疼痛缓解时间以及骨折愈合时间比对
夹板组的疼痛缓解时间(5.25±1.36)d、骨折愈合时间(1.34±0.28)个月显著低于手术组(8.36±1.35)d、(1.84±0.67)个月,差异有统计学意义(t=11.007、4.670,P=0.000、0.000,P<0.05)。 见表 3。
表3 治疗后各组疼痛缓解时间以及骨折愈合时间比对(±s)

表3 治疗后各组疼痛缓解时间以及骨折愈合时间比对(±s)
组别 疼痛缓解时间(d) 骨折愈合时间(月)夹板组(n=46)手术组(n=46)t值P值5.25±1.36 8.36±1.35 11.007 0.000 1.34±0.28 1.84±0.67 4.670 0.000
3 讨论
现代医学研究认为,克氏针、钢板内固定以及外固定等手术模式作为主要治疗手段,对于桡骨远端骨折患者的治疗效果十分显著[5]。但是对于老年骨折患者而言,由患者年龄的逐渐增加,其骨质疏松以及基础病症较多等因素的影响,患者在接受手术治疗的过程中风险较大[6]。加之老年患者骨质疏松的特点,将会增加手术内固定失败、复位丢失等情况的发生几率,并不能够获取十分理想的治疗效果,并且在实际治疗的过程中,患者经济花销大的特点,并不利于患者接受[7]。小夹板固定作为保守治疗的方式,与手术固定的治疗方式相比,对于桡骨远端骨折患者采取小夹板、压垫以及绑带固定等一系列操作时[8]。具有以下优点:①在绑带固定的过程中,能够使得夹板以及压垫位置产生不同方向和大小的压力,进而能够更好维持复位后患者骨折断端的位置;②桡骨小夹板固定的过程中,充分体现出我国中医研究的“动静结合”理念,由于利用小夹板固定的方式,在实际操作的过程中并不固定患者肘部关节[9]。因此,在患者实际运动和锻炼的过程中,不仅能够开展屈曲活动以及手指运动,在此过程中将会使得患者骨折断端肌肉以及筋膜等组织产生不同程度的拉应力,使得患者骨折断端产生不同方向和大小的挤压应力,这一挤压应力能够进一步刺激患者的骨折断端,在一定程度上激发了患者骨折断端的修复潜力,同时保守治疗不会破坏骨折断端的有限血运,能够一定程度上缩短患者的疼痛缓解时间和骨折愈合时间[10]。
该组研究充分表明:夹板组的关节功能评分优良率43例(93.48%)与手术组39例(84.78%)相比差异无统计学意义(P>0.05);两组治疗前、后的影像学测量结果均差异有统计学意义(P<0.05),两组治疗后测量结果并差异无统计学意义(P>0.05);夹板组的疼痛缓解时间(5.25±1.36)d、骨折愈合时间(1.34±0.28)显著低于手术组(8.36±1.35)d、(1.84±0.67)个月,因此,对老年脆性桡骨远端患者给予小夹板外固定保守治疗,疗效确切。与方盛等人[10]的研究结果相一致,通过对47例患者采取开放手术复位接骨板内固定治疗,治疗有效率可达44例(93.62%)。
4 结语
故通过给予小夹板外固定保守治疗,与开放手术复位接骨板内固定治疗方法相比,能够缩短老年脆性桡骨远端患者疼痛缓解时间以及骨折愈合时间(虽然后期关节功能与手术治疗的无明显差别,但夹板治疗节省了我国有限的医疗资源,更适合在合并基础内科病的患者人群和广大基层医院推广)。
表2 治疗后各组影像学测量结果比对(±s)
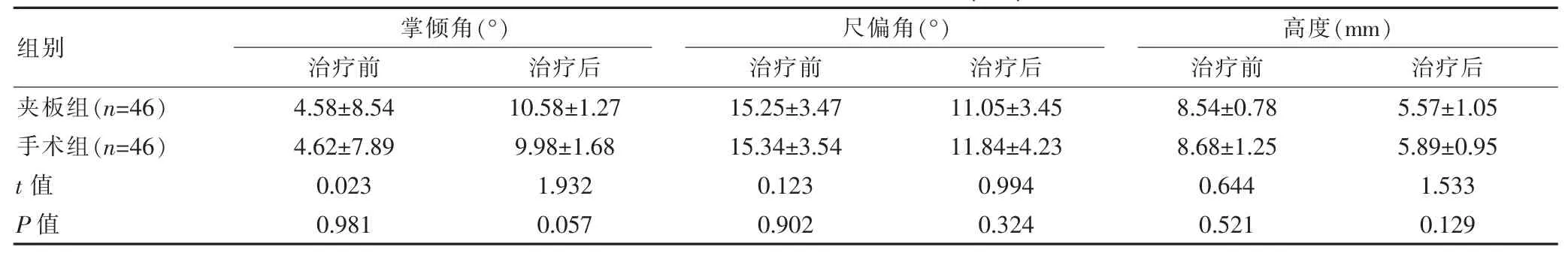
表2 治疗后各组影像学测量结果比对(±s)
组别 掌倾角(°)治疗前 治疗后尺偏角(°)治疗前 治疗后夹板组(n=46)手术组(n=46)t值P值4.58±8.54 4.62±7.89 0.023 0.981 10.58±1.27 9.98±1.68 1.932 0.057高度(mm)治疗前 治疗后15.25±3.47 15.34±3.54 0.123 0.902 11.05±3.45 11.84±4.23 0.994 0.324 8.54±0.78 8.68±1.25 0.644 0.521 5.57±1.05 5.89±0.95 1.533 0.129
[1]马永刚,王伟,王坤正.接骨板内固定与手法复位石膏外固定治疗老年桡骨远端关节内骨折的疗效比较[J].中华老年骨科与康复电子杂志,2017,3(2):65-69.
[2]段瑞行,冯志强.手法复位小夹板外固定治疗老年桡骨远端骨折临床效果分析[J].系统医学,2017,2(8):64-66.
[3]曹冯,黄大治,吴永光,等.不同固定方式治疗桡骨远端不稳定骨折的临床对照研究[J].临床医药文献电子杂志,2017,4(37):7169.
[4]徐毅,李海勋,李智豪.2.4 mm万向掌侧双柱锁定加压接骨板内固定治疗老年桡骨远端不稳定骨折[J].中医正骨,2016,28(9):66-69.
[5]吴世良,张开坤,曹华,等.掌侧入路锁定加压接骨板治疗B、C型桡骨远端骨折30例分析[J].全科医学临床与教育,2015,13(6):681-683.
[6]赵继军,吴沼锋,王陵,等.桡骨远端T型锁定接骨板治疗老年桡骨远端不稳定性骨折的疗效[J].中国老年学,2015,35(22):6584-6585.
[7]王春昕,赵颖,郑爽,等.T型锁定接骨板治疗老年桡骨远端不稳定性骨折的临床疗效[J].现代生物医学进展,2015,15(34):6668-6670.
[8]成文熠,沈其孝,刘康,等.不同方法治疗成人闭合型桡骨远端关节内骨折的临床研究[J].河北医药,2017,39(8):1209-1211.
[9]张率功,林峰,刘玉平,等.桡骨远端低切迹掌侧接骨板内固定治疗骨折块背侧移位的桡骨远端骨折[J].中国骨与关节损伤杂志,2016,31(7):764-765.
[10]方盛,余伟林,孙晓亮.不切开旋前方肌对桡骨远端骨折掌侧接骨板内固定术后疗效的影响[J].中华骨与关节外科杂志,2016,9(2):153-156.

