颈动脉内膜剥脱术对颈内动脉重度狭窄患者认知功能的影响
徐淼 张喜成 陈兆雷 孙元
江苏省苏北人民医院血管外科(江苏扬州225001)
临床研究发现,颈动脉狭窄不仅会加重缺血性脑血管病的病情,重度颈动脉狭窄还可能与认知功能受损有关[1]。因此,针对这部分患者的预防性病因治疗显得尤为重要。目前解除颈动脉狭窄的方法包括颈动脉内膜剥脱术(CEA)及颈动脉支架成形术(CAS),在欧美等发达国家,CEA被认为是治疗颈动脉狭窄的“金标准”[2]。本研究通过统计分析42例成功施行CEA手术的重度颈内动脉狭窄患者的手术及随访资料,比较患者术后与术前相比认知功能的改善情况,探讨CEA对颈内动脉重度狭窄患者认知功能的影响,现报告如下。
1 资料与方法
1.1 一般资料 选取2013年9月至2015年9入住我科的重度颈内动脉狭窄患者42例,其中男40例,女2例;年龄56~75岁,平均64.5岁;有症状患者35例,其中有一过性黑曚、短暂性脑缺血发作(TIA)19例,陈旧性脑梗死17例,存在肢体乏力、单侧肢体运动和感觉障碍18例,记忆力减退20例;38例患者合并高血压,26例患者合并糖尿病,40例患者合并血脂异常。血管狭窄程度按照“北美有症状性颈动脉狭窄剥脱试验(NASCET)标准:狭窄程度(%)=(1-狭窄处最小血管直径/狭窄远端正常血管直径)×100%”进行计算,狭窄>75%以上为重度狭窄。42例患者狭窄程度均≥75%,其中有15例≥90%。所有患者均行经典颈动脉补片成形术,且手术均由同一高年资主任医师完成。
入选标准:所有患者术前均行DSA检查,经DSA造影证实颈内动脉程度均≥75%;均签字同意并报医院伦理委员会批准;患者身体一般状况好,能合作完成神经心理学测试。排除标准:既往有严重的脑血管病史;有明显抑郁、精神错乱或其他精神疾病史者;术后出现并发症的患者。
1.2 手术方法 患者全身麻醉后,气管插管,患者取平卧位,肩部垫高约15°,头转向对侧以充分展开胸锁乳突肌,沿胸锁乳突肌前缘做切口后分离颈动脉,分别预置血管吊带,颈动脉窦用1%利多卡因浸润封闭,以防颈动脉窦反射发生,经静脉给予肝素(1 mg/kg),5 min后测活化的全血凝固时间(ACT),当ACT≥200 s时,分别阻断颈内动脉、颈外动脉和颈总动脉。纵行切开颈总动脉和颈内动脉,常规放置颈动脉转流管,用剥脱器仔细将增厚的内膜与外膜分离,彻底切除增厚的内膜及斑块,颈内动脉远端内膜用7-0 prolene滑线固定,以防术后内膜产生翻转或形成夹层影响血流。用肝素水确切冲洗管腔后,常规用补片行经典颈动脉补片成形术,打结前开放颈内动脉排气,再阻断颈内动脉,打结后依次开放颈外动脉、颈总动脉、颈内动脉;再次测ACT值,根据检测结果静脉应用适量鱼精蛋白中和肝素。切口彻底止血后,切口内置负压引流管,缝合切口各层。
术后处理:术后密切观察病情变化,注意手术区有无血肿,保持引流管通畅;保持血压正常或轻度升高,少数患者术后血压轻度升高可不予处理;严重升高需要降压,预防血压太高引起颅内出血或脑水肿。
1.3 评分及随访 所有患者认知功能测试均在术前24 h内及术后3、6个月进行认知功能相关测试。测试内容包括:智能状态检查量表(MMSE)、蒙特利尔认知评估量表(MoCA)以及WHO生存质量量表简表(WHOQOL⁃BREF)。MMSE评分分级标准:正常,27~30分;轻度认知功能障碍,21~26分;中度认知功能障碍,10~20分为;重度认知功能障碍,<9分。MoCA表认知评估量表评价项目包括视空间与执行能力、命名、记忆力等定向力共9项,总分为30分,≥26分为正常。WHOQOL⁃BREF表包括4个领域:生理领域、心理领域、社会关系及环境领域,各个领域的得分均为正向得分,即得分越高,生存质量越好。所有测试均由经过统一培训的专科医师进行,采用统一的调查表和标准化调查用语。
1.4 统计学方法 应用SPSS 17.0统计软件进行数据分析,计量资料以±s表示,采用t检验比较统计学差异性,P<0.05表示差异具有统计学意义。
2 结果
42例患者均成功行CEA,手术后无死亡病例,患者均在术后即刻顺利拔除气管插管;术后引流量不多,均在24~48 h内拔除引流管,术后复查颈部CTA示术侧颈动脉形态良好,血流通畅。29例患者术后临床症状明显改善,如:TIA消失、语言障碍恢复、四肢肌力改善、记忆力明显好转等。与术前比较,术后3、6个月MMSE评分、MoCA总分以及WHOQOL⁃BREF评分均明显升高,差异有统计学意义(P<0.05),且术后6个月评分较术后3个月评分明显改善(P<0.05)。见表1。
3 讨论
缺血性脑血管病是神经内科常见的神经系统疾病,颈动脉狭窄及栓子脱落是导致缺血性脑血管病发病的重要病因,约95%的颈动脉狭窄是动脉粥样硬化引起的,患者往往出现TIA、黑朦甚至脑卒中。其致残率和病死率较高,严重威胁中老年人生存质量,同时给家庭及社会带来沉重的负担,因此,早期诊断和治疗颈动脉狭窄对于预防缺血性脑卒中具有重要意义。
颈动脉狭窄导致认知功能障碍的可能发病机制:(1)脑低灌注。目前普遍认为,慢性脑低灌注是导致严重颈动脉狭窄患者发生认知功能障碍的主要原因。脑组织慢性低灌注,会导致患者脑组织缺氧、缺血,使得局部神经元的有氧代谢受到抑制,无氧酵解代偿性激活从而造成神经元处于低能量状态,继而导致了各种各样的病理生理改变的产生[3]。(2)颈动脉斑块脱落形成微栓子,造成颅内多发腔隙性梗死灶[4]。当颈动脉狭窄程度>50%时,由于血管远端压力受影响,导致大脑前、中动脉交界区的血供相对减少,造成颅内多发腔隙性梗死灶,从而出现了反应迟钝、记忆力减退等临床表现。RAABE等[5]研究发现,颈动脉狭窄可导致认知障碍,且颈动脉狭窄程度越高,认知障碍越严重,两者呈正相关关系;解除颈动脉狭窄对改善认知障碍有显著作用,且随着解除时间的延长其改善程度也越发明显。本研究证实,患者术后认知功能较术前都得到了不同程度的改善(P1<0.05),且随着时间的推移,认知功能改善越明显(P2<0.05)。
表1 术前后各项量表评分比较(n=42)Tab.1 The scale scores were compared pre and post⁃operation ±s,分
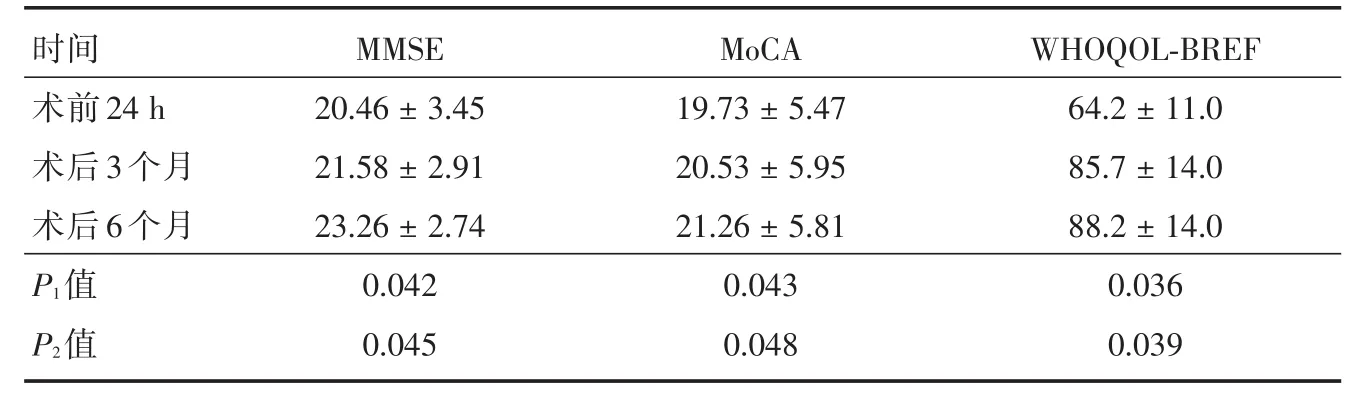
表1 术前后各项量表评分比较(n=42)Tab.1 The scale scores were compared pre and post⁃operation ±s,分
注:P1,术后3个月与术前相比;P2,术后6个月与术后3个月相比
时间术前24 h术后3个月术后6个月P1值P2值MMSE 20.46±3.45 21.58±2.91 23.26±2.74 0.042 0.045 MoCA 19.73±5.47 20.53±5.95 21.26±5.81 0.043 0.048 WHOQOL⁃BREF 64.2±11.0 85.7±14.0 88.2±14.0 0.036 0.039
目前经临床实践证明治疗颈动脉狭窄较为有效的方法主要是药物治疗和手术治疗。药物治疗主要针对轻中度颈动脉狭窄,且斑块稳定的患者,常使用他汀类降脂药、抗血小板聚集药及抗凝药物等;而对于重度狭窄的患者,更推荐手术治疗,因其效果更加明显,欧洲颈动脉外科试验(ECST)证实CEA治疗颈动脉重度狭窄患者认知障碍的疗效远优于单纯药物治。目前手术治疗方法主要包括CEA和CAS。CEA是将增厚的颈动脉内膜斑块完整切除,以预防斑块脱落导致脑卒中。自1951年SPENCE首次成功实施CEA手术以来,经过大量手术病例的总结,证明CEA是防治缺血性脑血管疾病的有效方法。20世纪80年代以来所进行的大规模随机对照试验(NASCET和ACAS)也同样证实CEA是治疗严重颅外颈动脉狭窄安全、有效的标准术式,且疗效确切、易于掌握,CAS正逐步成为新的治疗颈动脉狭窄的方法。但是,目前已经报道的多项多中心随机对照试验结果[6-9]中,部分认为CEA的效果要优于CAS,部分认为CEA的效果其实与CAS差不多,所以还不能说CAS能够取代CEA,且经过多年的随访对照研究证实,CEA相较于CAS手术具有更好的远期通畅率,故而目前CEA仍是治疗颈动脉狭窄的“金标准”。
CEA术后认知功能改善可能存在的机制:(1)脑血流量明显增加,纠正了大脑的低灌注状态,消除了缺血时产生的氧自由基、兴奋性氨基酸,从而减轻了对神经元的损害。(2)解除颈动脉狭窄,大脑白质病变得到改善。(3)无症状性腔隙性脑梗死发生率降低,CEA后斑块脱落风险降低,从而减少缺血性卒中事件发生。但有研究表明,CEA术后早期会出现认知功能的恶化,有研究认为围手术期并发症、术后血流动力学异常、脑过度灌注等是导致这一现象发生的可能原因。本研究42例患者,在随访过程中,29例术后临床症状明显改善,如:TIA消失、语言障碍恢复、四肢肌力改善、记忆力明显好转等,且MMSE评分、MoCA总分以及WHOQOL⁃BREF评分均较术前明显升高。
综上所述,CEA是一种预防缺血性卒中的有效外科治疗方法,CEA能够明显降低颈动脉狭窄程度,对患者认知功能改善显著,进而可改善患者生存质量。但本研究也存在诸多不足:(1)随访时间较短;(2)样本量较小;(3)本研究未对术前及术后的颅内灌注水平进行量化。因此,以后需要开展大规模的多中心性的临床随机对照研究来验证本研究的结果,同时,进一步完善CEA治疗前及治疗后灌注水平的量化研究,从而深入探讨脑灌注与认知功能的关系。
参考文献
[1] CHMAYSSANI M,FESTA J R,MAR⁃SHALL R S.Chronic ischemia and neu⁃rocognition[J].Neuroimaging Clin N Am,2007,17(3):313⁃324.
[2] LUEBKE T,ALEKSIC M,BRUNK⁃WALL J.Meta⁃analysisi of randomized trials comparing carotid endarterectomy and endovascular treatment[J].Eur J Vasc Endovasc Surg,2007,34(4):470⁃479.
[3] GOTTESMAN R F,GREGA M A,BAILEY M M,et al.Association be⁃tween hypotension,low ejection frac⁃tion and cognitive performance in cardi⁃ac patients[J].Behav Neurol,2010,22(1⁃2):63⁃71.
[4] PURANDARE N,BURNS A,DALY K J,et al.Cerebral emboli as a poten⁃tial cause of Alzheimer′s disease and vascular dementia:case⁃control study[J].BMJ,2006,332(7550):1119⁃1124.
[5] RAABE R D,BURR R B,SHORT R.One⁃year cognitive outcomes associated with carotid artery stent placement[J].J Vasc Interv Radiol,2010,21(7):983⁃988.
[6] BROTT T G,HOBSON R W,HOW⁃ARD G,et al.Stenting versus endarter⁃ectomy for treatment of carotid⁃artery stenosis[J].N Engl J Med,2010,363(1):11⁃23.
[7] LIU Z,SHI Z,WANG Y,et al.Carot⁃id artery stenting versus carotid endar⁃terectomy:systematic review and meta⁃analysis[J].World J Surg,2009,33(3):586⁃596.
[8] GURM H S,YADAV J S,FAYAD P,et al.Long⁃term results of carotid stent⁃ing versus endarterectomy in high⁃risk patients[J].N Engl J Med,2008,358(15):1572⁃1579.
[9] GENSICKE H,ZUMBRUNN T,JON⁃GEN L M,et al.Characteristics of ischemic brain lesions after stenting or endarterectomy for symptomatic carotid artery stenosis:results from the inter⁃national carotid stenting study⁃magnet⁃ic resonance imaging substudy[J].Stroke,2013,44(1):80⁃86.

