探析儿科热性惊厥患者的院前急救护理
邱陪凤 钱新燕 范晓芳
(福建医科大学附属宁德市医院,福建宁德352100)
惊厥是儿科临床常见急症,其中最为常见的是热性惊厥[1]。单纯性热性惊厥多呈全身性的强直阵挛发作[2]。如急救护理处置不当,可能令患儿受到不必要的伤害,亦可使惊厥因持续时间过长或反复发作,进而转为癫痫持续状态,从而导致惊厥性脑损伤,影响到儿童的智能发育[3]。本研究以2015年1月~2017年5月我院急诊科接诊的73例儿科热性惊厥患者为研究对象,分组分别采取院前急救护理和常规急救护理,对比两组的护理效果,作如下报告。
1 资料与方法
1.1 一般资料
搜集2015年1月~2017年5月我院急诊科接诊的73例儿科热性惊厥患者,临床表现主要为:体温骤升,全身性惊厥及口唇发紫等。全部病例均符合《高热惊厥诊断标准》,其中上呼吸道感染41例,支气管炎17例,肺炎6例,急性胃肠炎3例,中耳炎3例,幼儿急疹2例,水痘1例。73例患儿随机分为A组和B组,其中A组42例,含男性患儿23例,女性患儿19例,年龄 5个月~6岁;平均(1.73±0.19)岁;B组31例,其中男性患儿17例,女性患儿14例,年龄6个月~5.5岁;平均(1.89±0.31)岁。两组患儿的基本临床资料比较,差异无统计学意义(P>0.05)。
1.2 方 法
B组采取常规急救护理:医护人员到达后,(1)对惊厥缓解的患儿肌肉注射苯巴比妥,对依然存在惊厥发作的患儿,让患儿保持侧卧位姿势,头偏向一侧防止窒息,保持呼吸道通畅,迅速建立静脉通道,给予咪达唑仑缓慢静推止惊,惊厥时间超过15分钟者可予20%甘露醇防治脑水肿等治疗;(2)根据患者的体温情况立即适当给予降温药物运用:右旋布洛芬栓纳肛或布洛芬混悬液口服,以快速降温;(3)对呼吸困难、紫绀的患儿给予氧疗;(4)搬运患儿,动作轻柔,途中严密观测患儿的生命征,并迅速往医院转送,以行进一步的诊治处理。
A组采取院前急救护理:(1)出车途中,保持车载电话畅通,通过电话对患儿家长做好心理工作,使之保持镇定;(2)在医护人员未到达现场前,及时正确指导家长进行简单的护理手段:指导家长为患儿解衣松裤,并使之保持侧卧姿势以防意外伤害,头侧向一边,清除口腔分泌物或异物以防误吸;指导家长为患儿实施适当的物理降温措施,若家中备有退热药物,指导用药;(3)交待家长避免不必要的刺激,不要过度用力摇晃、按压患儿,以免造成骨折,不必按压人中,特别注意不要向患儿口腔内塞入任何物品。医护人员到达后的护理工作在B组常规急救护理的基础上,做到以下几点:(1)无论有无紫绀,均给予氧疗:鼻导管吸氧0.5~1L/分或面罩给氧2~3L/分;(2)除注意监测患儿的四大生命体征外,还应注意患儿其他全身情况的变化,如肤色、口唇颜色、面部表情等等。若发现心电监护的数值与实际病情不符时,立即行手工监测,并迅速报告院前急救医师,以便患儿得到及时救治;(3)根据患儿的情况对患儿及家长进行耐心的心理指导,向家长讲解相关知识,消除担忧及恐惧等心理,缓解其紧张、焦虑情绪,坚定其信心;(4)患儿安全送达医院后,院前急救护士应与儿科护士做好患儿病情交接,包括四大生命体征、用药情况,惊厥持续时间等,以便儿科医护人员制定适当的护理、治疗方案。对比护理有效性。
1.3 统计学分析
采用SPSS20.0统计学软件对本次研究所得的数据进行检验,计量资料采用t检验,计数资料采用χ2检验,P<0.05有统计学意义。
1.4 评价标准
1.4.1 两组护理方式的有效率比较 显效:患儿惊厥缓解,体温降至正常,无不良事件发生;有效:患儿惊厥缓解,体温有所下降,无严重不良事件发生;无效:患儿临床症状无好转,进一步转为癫痫持续状态,发生严重的不良事件。
1.4.2 不良事件发生率比较 对比两组的不良事件发生率。不良事件包括:误吸,骨折,人中外伤,舌咬伤,牙、口腔黏膜损伤,家长手指外伤,癫痫持续状态等。
1.4.3 家长满意度评价 满意度评价标准采用我院自行制定的《患者满意度调查表》,总分5分:非常满意5分,满意4分,一般3分,不满意<3分。
2 结 果
2.1 两组护理有效率比较
两组比较,A组护理总有效率显著高于B组,差异有统计学意义(P=0.017,<0.05)。
2.2 两组不良事件发生情况比较
A、B两组均有不良事件发生,部分患儿可发生多起不良事件。A组5例患儿发生不良事件,发生率11.9%,显著低于B组12例38.7%,差异有统计学意义(P=0.007,<0.01)。
比较A、B两组患儿牙、口腔黏膜损伤及家长手指被咬伤的不良事件发生率,A组无1例发生该类不良事件,对比B组有6名患儿出现牙、口腔黏膜损伤,其中4名患儿的家长手指被咬伤,差异有统计学意义(P=0.003,<0.01)。
2.3 两组患儿家长的满意度比较
两组比较,A组满意度显著高于B组,差异有统计学意义(P=0.007,<0.01)。

表1 两组护理有效率比较
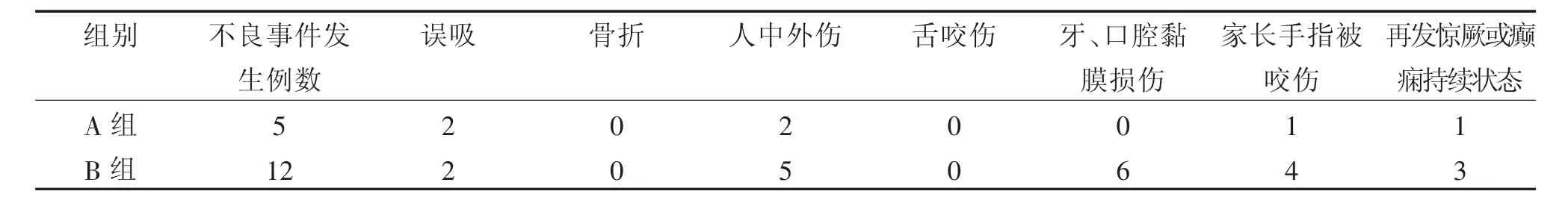
表2 两组不良事件发生情况比较

表3 两组患儿家长的满意度比较
3 讨论
惊厥在儿童期发生率约4%~6%,较成人高10~15倍。好发年龄多为出生后6个月~3岁之间,年龄愈小发生率愈高[4]。其中热性惊厥是发生在热性疾病初期,体温骤然升高(肛温≥38.5℃,腋温≥38℃)时突然发作,部分患儿以惊厥为首发表现,发作前家长甚至未能察觉到发热,发作时或发作后才发现发热[5]。单纯性热性惊厥多数呈全身性强直-阵挛性发作[6]。院前急救护理是指在院外对急危重症病人的紧急医疗救护,是指具有运输工具、通讯器材和医疗基本要素三者构成的专业急救机构,在病人到达医院前为病人实施的现场急救和途中监护的医疗活动[7]。对突发热性惊厥的患儿,家长在等待急诊医护人员到来之前,应沉着冷静地先行就地抢救。让患儿保持侧卧以防意外伤害,头侧向一边,清除口腔分泌物或异物以防误吸,避免不必要的刺激,不要过度用力摇晃、按压患儿,以免造成骨折,不必按压人中,特别注意不要向患儿口腔内塞入任何物品[8]。此次研究,B组施行常规急救护理,未交待家长不要向患儿口腔内塞入任何物品,造成6例患儿牙龈、牙齿、口腔黏膜出现不同程度损伤,其中4位家长手指被咬伤。由此可见多数家长甚至部分医护人员认为热性惊厥发作时可能发生舌咬伤,应在孩子上下牙之间插入勺柄或其它物品甚至塞入家长自己的手指隔开,是一个长久的误区[9]。这样做并没有好处,因为一般抽搐孩子并不会咬伤舌体。相反,抽搐时孩子肌肉挛缩,牙关紧闭,强行将硬物、手指从牙间塞入,反而可能损伤牙龈、牙齿、口腔甚至舌体,而家长的手指也将被咬伤[10],与本次研究结果相符。院前正确的护理指导及及时、有效的急救不但可以缩短医院急救时间,同时可降低患儿、家长的意外受伤[11]。本研究表明儿科热性惊厥患者的院前急救护理临床效果显著,可以有效提高临床疗效、降低不良事件的发生,提升家长的满意度,值得临床推广运用。
参考文献
[1]张丽霞.小儿高热惊厥的危险因素及急救护理对策探讨[J].中国实用医药,2014,9(2):192-193.
[2]姚洁.小儿高热惊厥的院外急救护理体会[J].广西中医药大学学报,2014,3(3):93-94.
[3]田华,姚永丽,陈绍琴.小儿高热惊厥院前急救护理指导84例分析[J].中国社区医师(医学专业),2011,13(23):250-251.
[4]纪秀娟,徐春莺.院前急救指导应用小儿高热惊厥的效果[J].中国医药指南,2013,11(13):496-497.
[5]尚小玲.小儿高热惊厥院前急救护理探讨[J].中外医疗,2012,29:170+172.
[6]高兴华,张晓晨,王光元等.急诊护士对院前急救护理的心理体验[J].中华护理杂志,2011,46(8):776-778.
[7]谭承雯.临床护理路径在脑卒中患者院前急救护理中的应用[J].护理实践与研究,2012,09(21):54-55.
[8]谭雯,侯丹.改良早期预警评分表在院前急救护理中的应用[J].中国实用护理杂志,2012,28(18):86-87.
[9]吕洋,刘亮.重型颅脑损伤患者院前急救护理研究进展[J].护士进修杂志,2015,(5):417-419.
[10]赵小斐,李冬梅,何满红等.急性颅脑损伤患者院前急救护理的效果分析[J].中国实用护理杂志,2010,26(6):19-20.
[11]黎弘海,陈海玲.改进院前急救护理流程在急性脑出血患者中的应用分析[J].国际护理学杂志,2016,35(1):88-90.

