病理组织形态学及免疫组化在子宫内膜间质肉瘤诊断中的应用价值
管春鸾
子宫内膜间质肉瘤(endometrial stromal sarcoma,ESS)是一种发生率较高的子宫肿瘤,多发生于子宫内,子宫外ESS的发生率较低[1]。由于ESS缺乏特异性临床表现,且该肿瘤具有高分化的特点,病理形态多种多样,因此临床诊断的难度大[2-3]。同时临床对ESS的病理诊断和鉴别诊断尚未得到统一结论[4]。因此,我们主要针对病理组织形态学及免疫组化在子宫内膜间质肉瘤中的诊断效果及价值展开分析,报告如下。
1 资料与方法
1.1 临床资料
选取2013年1月至2016年12月10例子宫内膜间质肉瘤(ESS)患者和10例子宫高度富于细胞平滑肌瘤(HCL)患者作为观察对象,所有患者经病理组织学检查均确诊为ESS或HCL。10例ESS患者均为子宫内ESS,年龄为26~65岁,平均为(41.5±8.6)岁。10例HCL患者的年龄为30~68岁,平均为(40.6±7.5)岁。本次研究经医院伦理委员会审批。ESS患者与HCL患者在一般资料方面的差异无统计学意义,具有可比性。
1.2 方法
主要试剂:免疫组化SP法所使用的试剂均为医院实验室提供,并严格按照试剂说明书进行操作。结果判定标准:标本使用甲醛固定后用石蜡包埋,切片厚度为5 μm,HE染色后使用光镜观察。CD10主要表现为细胞膜和胞质反应,而其余抗体反应主要表现在细胞质,均为棕黄色。
使用高倍显微镜和免疫组化法进行观察,并将2组患者之间的观察结果进行对比分析。
1.3 统计学分析
采用SPSS 16.0统计学软件进行统计学分析,计量资料用(±s)表示,组间差异、组内差异采用t检验,计数资料比较采用χ2检验,P<0.05时为差异有统计学意义。
2 结果
2.1 病理组织形态学检查结果
10例子宫内ESS患者中,有8例为低度恶性子宫内膜间质肉瘤(LGESS),2例为高度恶性子宫内膜间质肉瘤(HGESS)。在8例LGESS中有3例肿瘤为息肉状且进入宫腔,5例肿瘤为肌层中或浆膜下独立结节,且呈膨胀性发展,与周围组织的界限模糊,肿瘤直径为3~7 cm,质地细腻,多呈灰黄、灰白色,无出血性倾向,核分裂像为1~4个/10HPF,其中有1例伴随子宫平滑肌瘤。在2例HGESS中,1例呈息肉状进入宫腔,另1例与LGESS相似,切面为灰黄色,切片细腻且伴随大量出血坏死,核分裂像>9个/10HPF。HCL的直径为2.5~10 cm,实性且肿瘤组织呈灰白色,质地不细腻也不粗糙,中等水平。
镜检发现,LGESS肿瘤细胞与正常繁殖期子宫内膜中的间质细胞相似,具有分布均匀的特点,且部分肿瘤细胞围绕血管分布,部分肿瘤组织内的血管壁呈透明状;1例患者伴随囊性病变,肿瘤囊性病变区域的细胞显著减少,且伴随水肿、黏膜样病变;2例可观察到大量泡沫细胞,1例伴随病灶出血或坏死,有3例出现平滑肌分化、2例出现性索分化,肿瘤细胞浸润至子宫肌层,1例肌层出现淋巴管内瘤栓。HGESS相比起LGESS而言,肿瘤细胞浸润程度要大于LGESS,肿瘤细胞异常更加显著,可观察到多核细胞和瘤巨细胞,无螺旋小动脉出现。HCL肿瘤细胞多为弥漫性分布,且肌壁平滑肌出现移行改变。肿瘤细胞异型化不明显,间质内可观察到厚壁血管且呈透明状,未见血管坏死。
2.2 免疫组化结果
ESS肿瘤细胞CD10、SMA、MSA以及Desmin的阳性率分别为100.0%、30.0%、30.0%和20.0%,而HCL肿瘤细胞CD10、SMA、MSA以及Desmin的阳性率分别为30.0%、100.0%、100.0%和100.0%,2组间各抗体表达差异均有统计学意义(P<0.05),见表1。
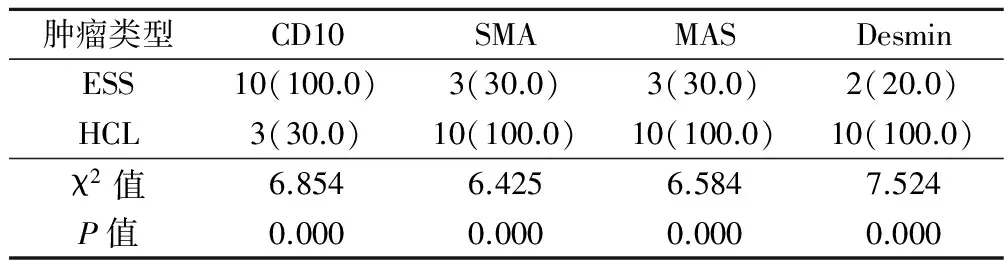
表1 ESS与HCL免疫组化法结果差异(例,%)
3 讨论
目前临床医学对于低度恶性子宫内膜间质肉瘤和高度恶性子宫内膜间质肉瘤的诊断标准尚未得到统一结论,多数医师将核分裂像的数量作为鉴别两者的主要方法,而没有重视其他指标的作用[5-6]。有学者对ESS进行长期随访,发现附件保留ESS患者的复发率要高于附件切除ESS患者[7-8]。有研究对低度恶性子宫内膜间质肉瘤患者进行ER、PR分析,发现ER、PR阳性率均为70~75%,且证实激素治疗LGESS具有一定的效果[9-10]。
电镜检查能够直接观察到肿瘤组织的形态学特点,为临床诊断提供可靠的依据,在鉴别肿瘤类型中更是具有重要的作用[11-12]。通过本次研究观察,我们认为LGESS诊断要点在于:①边界模糊,浸润肌层;②组织内可见螺旋小动脉或脉管瘤栓;③无出血和坏死倾向;④核分裂像<10个/10HPF。而HGESS诊断要点在于:①多为结节状,且广泛浸润子宫内壁;②肿瘤细胞大小不一且异型显著;③存在出血、坏死倾向;④核分裂像>10个/10HPF。
与ESS相似的肿瘤有子宫腺肉瘤、子宫同源性癌肉瘤以及HCL,其中ESS与HCL的鉴别与区分是最困难的[13-14]。CD10是一种淋巴母细胞性白血病抗原,能够通过调节局部肽水平来刺激细胞的应答和介导[15]。因此,许多对激素敏感的细胞常出现CD10表达,常见的有正常的子宫内膜间质细胞以及ESS细胞。本次研究中,HCL的直径为2.5~10 cm,实性且肿瘤组织呈灰白色,质地不细腻也不粗糙,中等水平。HCL肿瘤细胞多为弥漫性分布,且肌壁平滑肌出现移行改变。肿瘤细胞异型化不明显,间质内可观察到厚壁血管且呈透明状,未见血管坏死。ESS肿瘤细胞CD10、SMA、MSA以及Desmin的阳性率分别为100.0%、30.0%、30.0%和20.0%,而HCL肿瘤细胞CD10、SMA、MSA以及Desmin的阳性率分别为30.0%、100.0%、100.0%和100.0%,2组间各抗体表达差异均有统计学意义(P<0.05),这说明HCL诊断要点为:①实质性肿瘤,多为弥漫性分布;②浸润肌壁出现移行改变;③肿瘤细胞的异型性不明显;④SMA、MSA以及Desmin呈高表达水平。一般来讲,子宫内膜间质细胞能够分化并衍生成为平滑肌和上皮组织细胞,存在肌源性和上皮性抗体表达。而由于ESS与平滑肌肿瘤的免疫组化染色存在一定的相同性,单独使用可能无法有效鉴别。因此,需要联合电镜观察肿瘤的病理组织形态学特点,才能够提升临床诊断的科学性。
综上所述,子宫内膜间质肉瘤患者具有特殊的组织形态学特点,可向平滑肌分化。CD10、SMA、MSA以及Desmin的联合检测是诊断和鉴别ESS与HCL的有效方法,有助于提升临床诊断的科学性。
[1] 乔海国,张 昶,庄一林,等.子宫内膜间质肉瘤9例临床病理分析〔J〕.临床与实验病理学杂志,2012,28(2):154-157.
[2] 顾 芸,张新华,石群立,等.子宫内膜间质肿瘤35例临床病理分析〔J〕.临床与实验病理学杂志,2008,24(2):166-169.
[3] 马绍康,张宏图,吴令英,等.低度恶性子宫内膜间质肉瘤41例临床分析〔J〕.中华肿瘤杂志,2014,29(1):74-78.
[4] 汪 勤,刘 辉,赵彩霞,等.低度恶性子宫内膜间质肉瘤7例临床病理分析〔J〕.临床与实验病理学杂志,2014,30(5):558-560.
[5] 陈新妹,刘美娜,张 群,等.低级别子宫内膜间质肉瘤伴平滑肌分化的病理学分析〔J〕.中国实验诊断学,2015,34(12):2033-2035.
[6] 王 蓓,刘 霞,赵恭华,等.原发于阴道的子宫内膜间质肉瘤临床病理观察〔J〕.诊断病理学杂志,2016,23(10):772-774.
[7] 吴伟强,彭真年,杨杰斌,等.EGFR、WT-1、CD10和OTR在子宫内膜间质肉瘤中表达研究〔J〕.重庆医科大学学报,2015,34(7):837-840.
[8] 史景丽,成宁海,郭丽娜,等.子宫内膜间质肉瘤55例临床病理特点和预后分析〔J〕.中华病理学杂志,2015,40(8):517-522.
[9] 仰 晨.低度恶性子宫内膜间质肉瘤临床病理特征及误诊原因探析〔J〕.现代肿瘤医学,2015,23(11):1568-1570.
[10] 蔡妙田,张修石,郑 建,等.子宫内膜间质肉瘤的MRI表现〔J〕.现代肿瘤医学,2015,23(12):1731-1734.
[11] 李 静,韦立新.低度恶性子宫内膜间质肉瘤临床病理分析〔J〕.临床与实验病理学杂志,2005,21(1):58-61.
[12] Ramondetta LM,Johnson AJ,Sun CC.et al.Phase 2 trial of mifepristone (RU-486) in advanced or recurrent endometrioid adenocarcinoma or low-grade endometrial stromal sarcoma〔J〕.Cancer,2015,115(9):1867-1874.
[13] Geller MA,Argenta P,Bradley W,et al.Treatment and recurrence patterns in endometrial stromal sarcomas and the relation to c-kit expression〔J〕.Gynecol Oncol,2014,95(3):632-636.
[14] Park JY,Kim KR,Nam JH,et al.Immunohistochemical analysis for therapeutic targets and prognostic markers in low-grade endometrial stromal sarcoma〔J〕.Int J Gynecol Cancer,2013,23(1):81-89.
[15] Park JY,Kim DY,Kim JH.et al.The impact of tumor morcellation during surgery on the outcomes of patients with apparently early low-grade endometrial stromal sarcoma of the uterus〔J〕.Ann Surg Oncol,2015,18(12):3453-3461.

