血清降钙素原与肺部感染评分在慢性阻塞性肺疾病急性加重期患者中的临床意义
唐海成 柏宏坚
慢性阻塞性肺疾病(chronic obstructive pulmonary, COPD)是呼吸系统常见慢性进展性疾病,其反复出现急性加重,严重威胁患者生活质量和生命[1]。目前认为细菌感染引起COPD急性加重占诱发因素的50%[2],而接受抗菌药物治疗的COPD急性加重患者约占85%,所以有部分COPD急性加重患者存在不合理抗菌治疗,因此抗菌药物的使用是COPD急性加重患者治疗中的重要环节。如何早期判断细菌感染及合理使用抗菌药物是近些年国内外学者在努力探索的课题。降钙素原(procalcitonin, PCT)是近几年发现的一种新的炎症介质,作为一种检测指标在临床应用中具有早期、快速、简便、经济的优点,而临床肺部感染评分(clinical pulmonary infection score, CPIS)是对肺部感染程度进行量化分析,感染程度越重,则分数越高[3]。但由于COPD急性加重患者的早期资料不完全,很难做出合理评价。本研究旨在探讨血清PCT水平与CPIS评分联合应用在COPD急性加重患者中的临床意义及相关性。
对象与方法
一、研究对象
选取2012年10月至2014年2月在我院呼吸内科和呼吸重症监护病房住院的COPD急性加重患者35例,COPD的诊断符合我国2013年制定的《慢性阻塞性肺疾病诊治指南》(修订版)[4]。其中男20例,女15例,平均年龄62岁。排除标准:①合并其他部位细菌感染者(包括呼吸系统以外的脏器感染及皮肤等局部感染);②胸部X线片证实为肺炎;③入选时急性加重期病程已超过5 d;④入选前4周内应用过抗菌药物;⑤有免疫系统疾病者及近期使用免疫抑制剂者;⑥有其他慢性呼吸系统疾病;⑦有严重心、脑、肾、肿瘤、血液系统疾病者(因肺心病本身所引起的心、脑疾病不包括在内)。同时选无吸烟及肺部基础疾病史的健康对照者22例为对照组,其中,男12例,女10例,平均年龄56岁。全部对象均获知情同意。两组受试者性别、年龄差异均无统计学意义(P均>0.05)。
二、研究方法
COPD患者入院后按照《慢性阻塞性肺疾病诊治指南》进行治疗[4]。测定COPD组患者急性加重期(入院时)及稳定期(症状达到缓解后第3天)血清PCT水平及CPIS评分,并作相关分析。同时测定健康对照组血清PCT水平,CPIS评分视为0,分别与COPD急性加重期及稳定期作比较。常规检查两组对象血常规、动脉血气分析、痰培养等。COPD急性加重期及稳定期的判断采用Anthonisen等[5]在1987年提出的标准,即COPD患者出现咳嗽加重、痰量增加或脓性痰以及呼吸困难加重3项症状,提示其疾病有急性加重,并将其分为3型:重型(Ⅰ型)为上述3种症状同时存在;中型(Ⅱ型)存在2种症状;轻型(Ⅲ型)仅出现1种症状。同时应至少有下述1项:过去5 d内患急性上呼吸道感染,除外其他原因的发热,喘鸣增加,咳嗽加剧,呼吸或心率增加≥20.0%。上述症状明显减轻或消失视为缓解,COPD急性加重期经治疗后达到稳定期的时间为6~14 d,平均时间(11±2)d。
痰标本的采集与处理:晨起漱口后用一次性无菌痰培养杯留取患者自下呼吸道咳出的第一口痰,2 h内送检,连续3 d。
血清PCT测定:采静脉血3 ml,1 h内离心,分离血清于-70 ℃冻存待检。采用发光免疫分析(ILMA)测定血清PCT含量。降钙素原检测试剂盒(BRAHMS PCT LIA)由德国Brahms诊断公司提供,严格按说明书进行操作。
三、统计学方法

结 果
一、两组患者观察指标比较
COPD组患者急性加重期及稳定期血清PCT水平及CPIS评分比较,差异有统计学意义(P<0.05),COPD组患者急性加重期及稳定期血清PCT水平及CPIS评分分别与健康对照组比较,差异均有统计学意义(P<0.01),见表1。

表1 两组患者炎症指标比较
二、COPD急性加重期患者血清PCT值与CPIS评分相关分析
相关分析结果显示,COPD急性加重期患者血清PCT值与CPIS评分呈正相关(r=0.555,P<0.001),见图1。
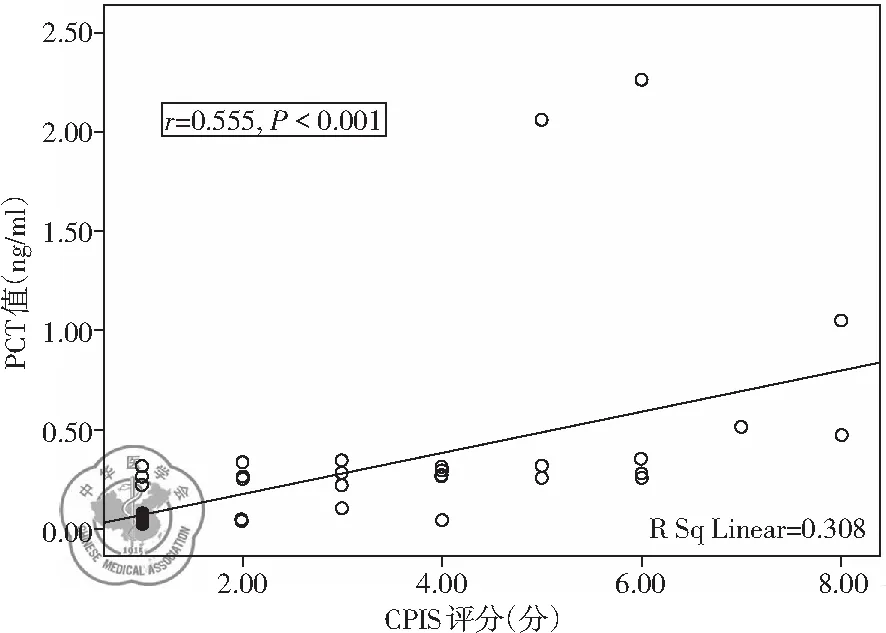
图1 COPD急性加重期患者血清PCT值与CPIS评分相关性分析
讨 论
COPD是一种具有气流受限特征的可以预防和治疗的疾病,随病程进展发作次数逐渐增加,其反复急性加重直接影响疾病的预后,不仅导致肺功能恶化和生活质量下降,而且加重患者经济负担。由支气管肺部感染所引起COPD急性加重大约占80%,对于中重度COPD急性加重患者的抗菌治疗是有益的,尤其是以发热、咳脓痰为首发症状的患者[2],但对于由病毒或非感染因素引起的急性加重患者经验性给予抗菌药物治疗对病情无益,只会导致抗菌药物的过度使用,这不仅延长住院时间、给患者造成经济负担,同时也增加了细菌耐药的发生。
PCT为一种新的炎症介质,是由116个氨基酸组成的糖蛋白,在体内外稳定性很好,在细菌感染时血清PCT水平显著升高[6],在血浆中存在时间短,半衰期为25~30 h,PCT作为提示细菌感染的诊断指标有三大优点: ①用作早期诊断:对于严重全身性细菌感染患者2~3 h PCT浓度开始升高,24~48 h达到峰值; ②用于疾病的鉴别诊断:PCT是一种新的高敏感性和特异性细菌感染指标,可作为与非细菌感染的鉴别指标[7-9]; ③监测感染病情,细菌感染严重程度越重,PCT浓度越高,两者呈正相关关系,且随着感染的控制和病情的缓解,PCT浓度也逐渐下降。近年来国内外学者将PCT用于呼吸系统疾病的研究,如VAP、COPD急性加重、HAP、哮喘急性发作等,结果显示PCT对此类疾病在早期诊断、疾病鉴别、指导治疗及预后判断等方面有一定临床价值[10]。
CPIS最早应用于调整肺部感染患者的抗菌药物治疗及呼吸机相关性肺炎的预后判断,对肺部感染程度进行量化分析,是一项综合了临床、微生物学及影像学等来评估感染严重程度的评分系统[3]。具体包括体温、氧合情况、气管分泌物、白细胞计数、胸部X线片肺部浸润影的进展情况和气道吸取物培养。该研究通过对入选病例入院后资料收集,计算CPIS评分,并与PCT结果进行相关分析,结果显示两者之间有相关关系(r=0.555,P<0.001)。CPIS评分由治疗前(2.8±2.1)分降至(0.9±0.7)分,提示COPD急性加重患者CPIS评分增加,相应PCT水平升高,尽管CPIS评分与感染程度相一致,但临床由于痰培养结果滞后等原因不能对患者入院后早期进行病情评估,所以对于指导COPD急性加重患者抗菌治疗的评估价值受限,而PCT检测快速、方便,在患者入院时即可检测。快速判断病情,随着入院后进一步完善相关检查资料,动态监测血清PCT水平变化及CPIS评分,两者综合评价对判断COPD急性加重患者是否具有提高预测细菌感染可能的特异性尚不清楚。本研究将PCT与CPIS联合应用,显示可使COPD急性加重患者在抗菌治疗及预后判断中受益。
合理使用抗菌药物对COPD患者无论是近期治疗还是远期康复都具有非常重要的意义,本组COPD急性加重患者经治疗后临床症状改善,肺部啰音消失,痰液变淡,痰量减少,未发生细菌耐药及二重感染病例,停药后未出现病情加重或感染复发,据此我们认为血清PCT水平可以作为判断COPD急性加重患者是否选用抗菌药物治疗的有效指标。对于新入院的COPD急性加重患者可作PCT检测以快速判断是否细菌感染诱发,结合CPIS评分决定抗菌药物使用可使患者在抗菌治疗中获益,动态检测血清PCT水平及CPIS评分以调整抗菌药物使用[11-12],可避免抗菌药物过度使用,减少细菌耐药发生。在临床工作中,对于血清PCT浓度较低的COPD急性加重患者可以认为细菌感染的可能性小,需要积极寻找其他病原体感染的证据或非感染因素的存在,对这部分患者可能无需使用抗菌药物治疗。
参 考 文 献
1 任成山, 钱桂生. 慢性阻塞性肺疾病发病机制研究现状与展望[J/CD]. 中华肺部疾病杂志(电子版), 2009, 2(2): 104-115.
2 Genc A, Ucok U, Sener U, et al. Association analyses of oxidative stress, acrobic capacity, daily physical activity and body composition parameters in patients with mild to moderate COPD[J]. Turk J Med Sci, 2014, 44(3): 972-979.
3 Pugin J, Auckenthaler R, Mili N, et al. Diagnosis of ventilator associated pneumonia by bacteriologic analysis of bronchoscopic and nonbronchoscopic blind bronchoalveolar lavage fluid[J]. Am Rev Respir Dis, 1991, 143(6): 1121-1129.
4 中华医学会呼吸病学分会慢性阻塞性肺疾病学组. 慢性阻塞性肺疾病诊治指南(2013年修订版)[J]. 中华结核和呼吸杂志, 2013, 36(4): 255-265.
5 Anthonisen NR, Manfred J, Warren CP, et al. Antibiotic therapy in exacerbations of chronic obstructive pulmonary disease[J]. Ann In Tern Med, 1987, 106(2):196-204.
6 Maruna P, Nedelnikova K, Gurlich R. Physiology and genetics of procalcitonin[J]. Physiol Res, 2000, 49(1): 57-61.
7 Wrodycki W. Usefulness of plasma procalcitonin (PCT) estimation to diagnose patients in departments of infectious diseases[J]. Przegl Epidemiol, 2003, 57(3): 211-219.
8 Andrejaitiene J, Sirvinskas E, Zebrauskiene I. Procalcitonin: a new infection marker, its use in intensive care[J]. Medicina(Kaunas), 2002, 38(5): 491-498.
9 Stolz D, Christ-Crain M, Bingisser R, et al. Antibiotic treatment of exacerbations of COPD: a randomized controlled trial comparing procalcitonin-guidance with standard therapy[J]. Chest, 2007, 131(2): 9-19.
10 Christ-Crain M, Stolz D, Bingisser R, et al. Procalcitonin-guidance of antibiotic therapy in community-acquired pneumonia-A randomized trial[J]. Am J Respir Crit Care Med, 2006, 17(4): 84-93.
11 Tanriverdi H, Ornek T, Erboy F, et al. Comparison of diagnostic values of procalcitonin, C-reactive protein and blood neutrophil/lymphocyte ratio levels in predicting bacterial infection in hospitalized patients with acute exacerbations of COPD[J]. Wien Klin Wochenschr, 2015, 127(19-20): 756-763.
12 Danicls JM, Schoorl M, Snijders D, et al. Procalcitoninvs. C-reactive protein as predictive markers of response to antibiotic therapy in acute exacerbations of COPD[J]. Chest, 2010, 138(3): 1108-1115.

