颈动脉硬化患病情况及危险因素分析
崔美红,邓华钊
惠州市第三人民医院心脏检测科,广东 惠州 516002
脑卒中是当今世界范围内导致人类机体功能丧失和死亡的第3大疾病,而颈动脉硬化(CAS)是目前公认的导致脑卒中的最重要危险因素之一[1],不稳定的颈动脉粥样硬化病变可能引起脑卒中[2]。国内学者研究发现我国63%的心脑血管病患者合并有CAS[3]。 此外,作为全身大中动脉的“窗口”,颈动脉的硬化程度还与冠心病、肾脏疾病关系密切[4]。CAS的发病具有隐匿性,早期临床症状不明显。因此,研究其危险因素以选择必要的防治措施,来预防和减缓CAS的发生具有重大意义。年龄、吸烟、高血压、糖尿病、低密度脂蛋白胆固醇(LDL-C)等这些传统的危险因素已经被证实,而新发现的危险因素如血尿酸(SUA)、糖化血红蛋白(HbA1c)与CAS的关系尚存在争议。本文通过调查分析该院住院患者CAS的患病情况,来探讨CAS的上述危险因素。
1 资料与方法
1.1 研究对象
选择2016年6月~2017年3月在惠州市第三人民医院住院的患者603例,男306例,女297例,年龄30~70(56.29±8.86)岁。询问并记录所有患者的慢性疾病史、吸烟史等,空腹采集静脉血化验HbA1c、SUA、甘油三酯(TG)、总胆固醇(TC)、LDL-C等生化指标。利用彩色多普勒超声仪检查所有患者的双侧颈动脉,测量颈动脉内中膜厚度(IMT)、检查有无硬化斑块形成、有无颈动脉狭窄等。根据颈动脉彩超结果,分为非硬化组(256例)和硬化组(347例)。排除不能行颈动脉彩超检查或抽血化验者。
1.2 方法
颈动脉超声检查采用GE Vivid E9超声诊断仪,探头型号L11-3,全部患者由同1名专业医师利用同1台仪器检查。患者仰卧位,头往后仰并偏向检查对侧,以充分暴露颈部。利用纵切面和横切面依次检查双侧颈总动脉、分叉处、颈内动脉及颈外动脉,观察血管壁、IMT、血管内径、是否有硬化斑块、斑块的位置、大小、形态以及管腔有无狭窄等。颈总动脉IMT:于颈动脉分叉处下1.5 cm,能清晰显示血管壁处,选取IMT最厚处测量;颈动脉分叉处IMT测量:清晰显示分叉处前后壁内膜,取IMT最厚处测量;IMT于舒张末期测定,取3个心动周期的均值。颈总动脉IMT≥1.0 mm和/或分叉处IMT≥1.2 mm且<1.5 mm为颈动脉内中膜增厚,IMT≥1.5 mm定义为斑块形成。颈动脉内中膜增厚即为颈部动脉粥样硬化。
1.3 统计学方法
采用SPSS19.0软件进行分析。计量资料以均数±标准差表示,计数资料用百分比表示。正态计量资料两组间均数比较采用t检验,计数资料两组间比较采用卡方检验。危险因素分析采用多因素Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 CAS患病情况
入选的603例患者中,CAS的发生率为57.5%,且颈动脉斑块的发生率为50.0%,颈动脉狭窄的发生率为6.3%。年龄<40岁的患者CAS的发病率为31.0%,40~50岁的患者CAS的发病率为38.2%,50~60岁的患者CAS的发病率为54.8%,>60岁的患者CAS的发病率为78.2%。由此可见,随着年龄的增加CAS的发病率明显上升。
2.2 临床资料与生化指标比较
两组年龄、HbA1c、SUA、TG、LDL-C、高血压、糖尿病、吸烟差异有统计学意义(P<0.05),而性别、TC差异无统计学意义(P>0.05,表1)。
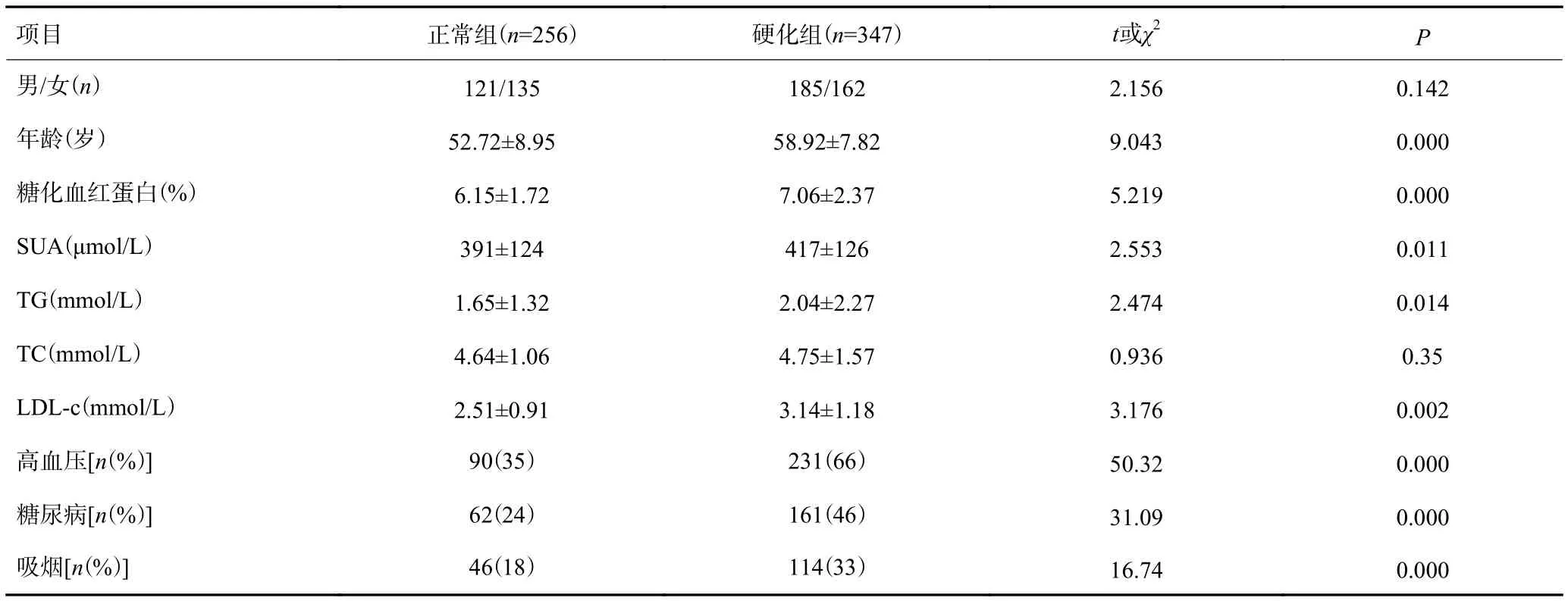
表1 两组临床资料与生化指标比较(Mean±SD)
2.3 CAS危险因素分析
以CAS为因变量,多因素Logistic回归分析显示,年龄、吸烟、高血压、糖尿病、LDL-C为CAS的独立危险因素(表2)。
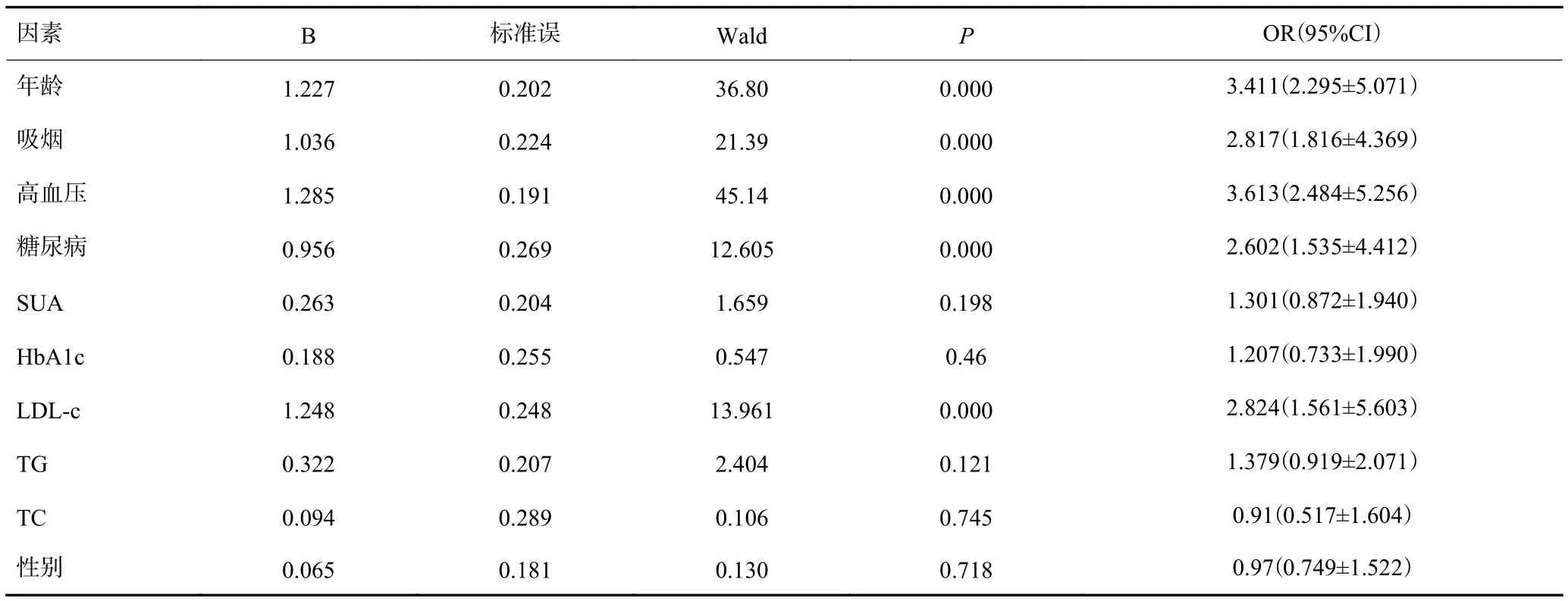
表2 颈动脉硬化危险因素Logistic分析
3 讨论
颈动脉硬化早于脑动脉及冠状动脉硬化,且颈动脉位置浅表易于观察,因此它可以作为观察全身中小动脉的窗口。颈动脉彩超是一种成本效益高、侵袭性最小的检查,可应用于颈动脉硬化的筛查和随访[5]。早期发现和治疗CAS,对预防脑卒中有重大意义。此外,颈动脉硬化可以为冠状动脉、肾动脉等其他动脉硬化提供线索。本研究首次调查了惠州市中老年人群颈动脉硬化的患病率,该院住院患者中颈动脉硬化的患病率达到了57.5%,且随着年龄增加而升高,>60岁的患者居然达到了78.2%。有研究发现佛山市中老年人颈动脉硬化患病率为61.5%[6],有文献报道石家庄市中老年人颈动脉硬化患病率为43.3%[7],考虑跟不同地区饮食结构不同有关。这也间接反映了我国颈动脉硬化的高患病率。因此,对于中老年人进行颈动脉彩超检很有必要。
颈动脉硬化是多种危险因素导致的结果,而研究其危险因素可以引起人们的重视,在一定程度上控制某些危险因素,从而有利于颈动脉硬化的预防和治疗。近年来有关颈动脉硬化危险因素的研究很多,本研究不仅分析了年龄、高血压病史、糖尿病史、高脂血症、吸烟等传统危险因素,还分析了新发现的颈动脉硬化的危险因素,如HbA1c、SUA。本研究发现,非硬化组和硬化组在年龄、HbA1c、SUA、TG、LDL-C、高血压、糖尿病、吸烟方面存在差异(P<0.05)。而多因素Logistic回归分析显示,年龄、吸烟、高血压、糖尿病、LDL-C为CAS的独立危险因素。
本研究表明,年龄是CAS的独立危险因素,与国外一项研究[8]结果一致。随着年龄增加,血管发生退行性变,动脉管壁结构的胶原纤维和弹力纤维比例失调,导致管壁增厚、顺应性下降,同时受其他危险因素的影响愈发明显,加重了血管壁的负担,从而引起内膜损伤、脂质颗粒沉积,导致斑块形成[9]。吸烟可增加血液粘稠度、影响血管内皮的功能及能量代谢,从而影响动脉硬化的发生和发展[10]。有研究发现,吸烟为CAS的独立危险因素[11]。也研究证明高血压是CAS的独立危险因素[12],这与本研究结果一致。高血压可导致内皮功能紊乱、血脂异常、颈动脉内中膜增厚。血压波动可增加血管内膜的损伤,而血管本身的应激反应可造成血管壁纤维化,从而导致动脉硬化[13]。研究认为糖尿病是CAS的危险因素,它可从多个方面影响CAS的发生、发展[14]。高血糖可增加血液粘稠度,使血小板聚集增多,促进动脉粥样硬化斑块的形成;糖代谢紊乱所致的脂代谢紊乱加速动脉硬化的发生、发展;糖尿病可导致微血管病变,从而影响血管弹性,导致血管狭窄,促使颈动脉硬化发生。血脂异常作为CAS的传统危险因素,已经被诸多研究[15]证实。本研究也发现,LDL-C是CAS的独立危险因素。血脂异常可能通过多种机制导致CAS的发生。
目前,作为新发现的危险因素,SUA与CAS的关系还存在着争议。主要原因是高UA血症往往与高血脂、高血压等其他心血管危险因素并存,且研究对象不同也会影响研究结果。国外学者发现SUA水平的升高可增加心血管疾病的病死率,尤其是男性[16]。SUA可能通过以下机制对CAS的发生起作用:SUA形成的盐结晶沉积在血管壁上,可直接损害血管内皮细胞;SUA还可促进炎症介质的释放,增加氧自由基的产生,促进LDL氧化和脂质过氧化,损伤血管内皮细胞,导致CAS形成[17-18]。本研究发现,SUA与CAS有一定的关联性,但经过多因素Logistic回归分析并未能证实SUA是CAS的独立危险因素,这与部分研究[19-21]得出的结论一致。同样,作为新发现的危险因素,HbA1c与CAS的关系尚需进一步研究证实。国外学者研究发现,颈动脉斑块随HbA1c的增加而增厚,HbA1c是颈动脉斑块的独立危险因素[22]。但也有研究发现HbA1c与颈动脉斑块厚度没有明显相关性[23]。本研究中,硬化组的HbA1c明显高于非硬化组,但多因素Logistic回归分析并未证实HbA1c是CAS的独立危险因素。因此,HbA1c与颈动脉硬化的关系尚无定论。
总之,我国CAS的患病率逐渐升高,对中老年人特别是高血压、高血脂、糖尿病患者进行颈动脉彩超检查很有必要。CAS的危险因素很多,包括年龄、吸烟、高血压、糖尿病、LDL-C,而SUA、HbA1c与CAS的关系还需进一步研究证实。控制相关的危险因素,可以预防和治疗CAS,从而降低心脑血管病的危害。
参考文献:
[1]Chai CK,Akyildiz AC,Speelman L,et al.Local axial compressive mechanical properties of human carotid atherosclerotic plaquescharacterisation by indentation test and inverse finite element analysis[J].J Biomech,2013,46(10): 1759-66.
[2]Tsantilas P, Kuehnl A, Brener E, et al. Anatomic criteria determining high-risk carotid surgery patients[J].J Cardiovasc Surg (Torino),2017,58(2): 152-60.
[3]陈瑞英,高素玲,郑清存.颈动脉粥样硬化斑块与急性脑梗死患者血脂、血压的相关性研究[J].中国老年学杂志,2011,31(12):2220-1.
[4]Tamborlane WV,Klingensmith G.Crisis in care: limited treatment options for type 2 diabetes in adolescents and youth[J].Diabetes Care,2013,36(6): 1777-8.
[5]Meschia JF,Bushnell C,Boden-Albala B,et al.Guidelines for the primary prevention of stroke: a statement for healthcare professionals from the American Heart Association/American Stroke Association[J].Stroke,2014,45(12): 3754-832.
[6]欧玉英,廖伟光,梁爱荣.佛山市社区中老年人群颈动脉粥样硬化斑块形成危险因素调查与分析[J].中国初级卫生保健,2013,27(05): 31-3.
[7]张 磊,杜志兴,焦丽亚,等.石家庄市40岁以上体检人群颈动脉斑块患病率及相关危险因素分析[J].河北医科大学学报,2017,38(02): 206-10.
[8]Casella IB,Sotelo FJ,Yamazaki Y,et al.Comparison of common carotid artery intima-media thickness between brazilianeurodescendants and afro-descendants with atherosclerosis risk factor[J].Clinics,2009,64(7): 657-64.
[9]张亿倬,韩继武,黄玉玲.动脉硬化超声所见与危险因子及年龄的相关性[J].中国临床康复,2005,9(41): 34-6.
[10]王君芳,李永珲,高 鹏,等.850例吸烟人群动脉硬化及血管内皮功能研究[J].临床荟萃,2015,30(6): 680-2.
[11]徐盼盼,岳亚杰,庞丹丹,等.老年脑梗死患者颈动脉硬化与危险因素的相关性[J].中国老年学杂志,2017,37(3): 621-2.
[12]Kozakova M,Palombo C,Paterni M,et al.Body composition and common carotid artery remodeling in a healthy population[J].J Clin Endocrinol Metab,2008,93(9): 3325-32.
[13]潘维花,谢秀娟,李 杰.原发性高血压患者颈动脉硬化相关因素研究[J].山东医药,2013,53(37): 51-3.
[14]易 建,姚汉金,刘明瑜.糖尿病脑梗死颈动脉斑块、血脂及C反应蛋白的临床分析[J].实用心脑肺血管病杂志,2010,18(06):767-8.
[15]施志雄.血脂异常与颈动脉硬化程度的相关性[J].海南医学,2011,22(08): 35-6.
[16]Zhao G,Huang L,Song MB,et al.Baseline serum uric acid level as a predictor of cardiovascular disease related mortality and allcause mortality: a meta-analysis of prospective studies[J].Atherosclerosis,2013,231(1): 61-8.
[17]Watanabe S, Kang DH, Feng LL, et al. Uric acid,hominoid evolution,and the pathogenesis of salt-sensitivity[J].Hypertension,2002,40(3): 355-60.
[18]So A,Thorens B.Uric acid transport and disease[J].J Clin Invest,2010,120(6): 1791-9.
[19]Bae JS,Shin DH,Park PS,et al.The impact of serum uric acid level on arterial stiffness and carotid atherosclerosis: the Korean Multi-Rural Communities Cohort study[J].Atherosclerosis,2013,231(1): 145-51.
[20]李斌儒,万芙蓉,骆 雨,等.中老年人群尿酸与颈动脉粥样硬化相关性[J].新医学,2014,45(2): 112-5.
[21]张 萍,郭秀丽,张鹏华.颈动脉粥样硬化与血管危险因素的相关性[J].中国老年学杂志,2017,37(05): 1132-4.
[22]Boronat M,Saavedra P.Differences in cardiovascular risk profile of diabetic subjects discordantly by diagnostic criteria based on glaciated hemoglobin and oral glucose tolerance test[J].Diabetes Care,2011,33(8): 2671-3.
[23]Bobbert T,Mai K,Fischer-Rosinsky A,et al.A1C is associated with Intima-Media thickness in individuals with normal glucose tolerance[J].Diabetes Care,2010,33(1): 203-4.