中耳负压治疗仪治疗儿童慢性分泌性中耳炎的疗效观察
杨超 周梁 邹嘉平 张磊
分泌性中耳炎(otitis media with effusion,OME)是以中耳积液和听力下降为主要特征的中耳非化脓性炎性疾病,是耳鼻喉科门诊就诊患儿的常见病,也是导致儿童听力下降的主要原因,且病情进一步发展可导致听力损失加重,粘连性中耳炎,中耳胆脂瘤及儿童语言、智力发育迟缓等并发症[1];因此对于该病的及时妥善处理显得尤为重要。但是,由于儿童对听力下降的反应迟钝,主诉不清,故而门诊首次就诊的OME患儿多为不能自行缓解的慢性患儿。目前,对于慢性OME的治疗方案仍然存在争议。传统观念认为通过咽鼓管吹张改善中耳腔负压,纠正咽鼓管功能障碍是一种有效的治疗方法。本研究使用一种中耳负压治疗仪(帮耳适TM中耳负压治疗仪 NW-5100A型,合肥诺和电子科技有限公司)通过改良的咽鼓管吹张法治疗儿童慢性OME,并进行了疗效观察,报告如下。
1 资料与方法
1.1 资料 收集2015年6月~2016年8月在无锡市第三人民医院耳鼻咽喉科门诊就诊并确诊为慢性OME的患儿。慢性OME诊断标准:①耳内镜检查显示鼓膜颜色混浊、膨隆或内陷,可见气泡和(或)液平面,显示中耳积液征;②鼓气耳镜检查显示鼓膜活动迟缓或受限;③纯音听阈测试显示传导性耳聋,听力损失程度以500、1 000、2 000 Hz 3处频率的平均气导听阈、平均气骨导差判定;④声导抗呈“B”型或“C”型曲线,且中耳压力≤-150 daPa;⑤病程≥3个月。病例纳入标准:①年龄5~12岁;②开始治疗前2周至治疗结束后无急性鼻窦炎、急性中耳炎及急性上呼吸道感染发作者;③能遵医嘱执行;④既往无鼓膜切开、中耳置管及其他中耳手术史,且无唇腭裂或其他头面部畸形者。所有纳入病例均由家长签署知情同意书,并通过医院伦理委员会审查。最终本研究共收集符合上述诊断及纳入标准,并有完整随访资料者63例(113耳)。
1.2 方法
1.2.1 病例分组 将确诊患儿按门诊就诊顺序编号,采用随机数字表法随机分为3组。A组:改良咽鼓管吹张;B组:改良咽鼓管吹张,2 h后使用糠酸莫米松鼻喷雾剂(商品名:内舒拿)喷鼻;C组:使用糠酸莫米松鼻喷雾剂喷鼻后立即进行改良咽鼓管吹张。3组患儿均口服儿童装标准桃金娘油肠溶胶囊(商品名:吉诺通)。
1.2.2 改良咽鼓管吹张 预设好治疗仪工作模式:年龄≤7岁,选择Ⅰ档(气压为20 kPa,气体流量为1 000~1 300 mL/min);年龄>7岁,选择Ⅱ档(气压为36 kPa,气体流量为1 650~2 000 mL/min)。患儿取坐位,含一口中等量的水;患儿自己或其家长将治疗仪的硅胶头塞入一侧鼻孔,另一侧鼻孔用手指按住,确保两侧已密封;按下电源使气流导入鼻腔,2 s后做吞咽动作,将水咽下,每按1次电源可持续导入气流5 s;然后在另一侧鼻孔重复上述操作;接着双侧鼻孔各重复上述操作1次,至此治疗完成。疗程4周,每日1次。可至我科门诊进行,也可由患儿家长向医院租借或购买治疗仪,经培训后自行在家按医嘱治疗。每个患儿配备一个硅胶治疗头,每次使用后用医用酒精浸泡消毒。
1.2.3 用药方法 标准桃金娘油肠溶胶囊服用方法及剂量参照慢性鼻窦炎的说明书使用。糠酸莫米松鼻喷雾剂使用时取坐姿,头部直立位,从总鼻道底部向鼻咽部方向垂直喷入,每日1次,每侧鼻腔各1揿,每揿50 μg。疗程均为4周。
1.3 疗效观察及判定标准
1) 治疗开始前对所有病例进行耳内镜、鼓气耳镜、纯音听阈测试及声导抗检测。治疗2周、4周后,分别再次进行上述全部检查。所有纳入病例若主诉有夜间睡眠打鼾,予摄鼻咽侧位X线片,将腺样体/鼻咽腔(A/N)比值>0.6诊断为腺样体肥大[2]。对确诊为腺样体肥大者,于4周疗程结束后再次复查鼻咽侧位X线片,并计算A/N比值。注意观察疗程中患儿经改良咽鼓管吹张后有无耳痛、耳胀、耳鸣等不适主诉,鼓膜有无损伤表现。
2) 疗效判定标准。①治愈:耳内镜显示鼓膜正常,鼓气耳镜检查鼓膜活动正常或较治疗前明显改善,纯音听阈测试显示听力正常,声导抗为“A”或“As”型;②好转:耳内镜显示鼓膜大致正常,积液征不明显,鼓气耳镜检查鼓膜活动较治疗前改善,纯音听阈测试显示较治疗前提高≥10 dB HL,声导抗由“B”型转为“A”或“As”型,或“C”型者中耳压力>-100 daPa;③无效:上述各项检查较治疗前均无改变或变化轻微,中耳积液征明显。
1.4 统计学处理 采用SPSS 22.0软件进行数据分析,计量资料描述采用均数±标准差,Kruskal-Wallis法用于比较3组间疗效差异,t检验或近似t检验用于比较组间听力检测值差异,P<0.05视为差异有统计学意义。
2 结果
2.1 病例资料分析 63例(113耳)患儿中,A组21例(37耳)、B组22例(40耳)、C组20例(36耳)。确诊腺样体肥大者:A组7例、B组6例、C组6例。3组患儿治疗前在年龄、性别、病程、平均气导听阈、平均气骨导差方面差异无统计学意义。
2.2 疗效观察 3组治疗方案在4周疗程结束后均获得较好疗效,且3组疗效差异无统计学意义(P=0.647,表1)。所有患儿中,3例首次治疗使用Ⅱ档,在吹张过程中有短暂轻中度耳部胀痛、不适感,改用Ⅰ档后,不适感消失,2周后复查,中耳积液减少,再次使用Ⅱ档治疗,未再有不适反应。其余均未观察到治疗不良反应。
治疗2周后,A组比C组,B组比C组的平均气导听阈下降值差异有统计学意义(P=0.007,0.043),而A组与B组相比,差异无统计学意义(P=0.336)。4周治疗结束后,3组两两比较,差异均无统计学意义(P>0.05)。说明C组疗法在2周后的疗效明显优于A组、B组,但在4周治疗结束后,3组疗效差异无统计学意义,与表1结论符合(表2)。
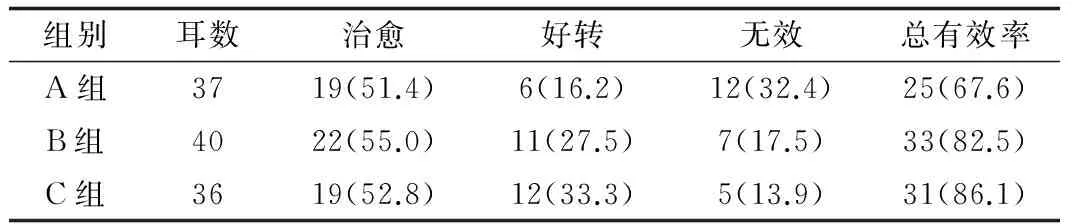
表1 治疗4周后3组疗效比较[n(%)]

表2 3组治疗前、治疗2周及4周后平均气导听阈及其变化比较(dBHL)
治疗2周后,A组比C组,B组比C组的平均气骨导差下降值差异有统计学意义(P=0.003,0.041),而A组与B组相比,差异无统计学意义(P=0.232)。4周治疗结束后,3组两两比较,差异均无统计学意义(P>0.05)。说明C组疗法在2周后的疗效明显优于A组、B组,但在4周治疗结束后,3组疗效差异无统计学意义,符合表1、2结论(表3)。
疗程全部结束后,复查腺样体肥大患儿的A/N比值,除A组外,B组、C组的A/N比值均有不同程度的下降(表4)。

表3 3组治疗前、治疗2周后及4周后平均气骨导差及其变化比较(dB HL)

表4 3组治疗前、治疗4周后A/N比值比较
3 讨论
OME的病因主要是咽鼓管功能障碍、感染、Ⅰ型和Ⅲ型变态反应等[1]。本研究均为3个月以上病程的慢性OME,意味着病情无法自行缓解。Politzer法和导管吹张法,这2种传统的咽鼓管吹张方法常用于治疗咽鼓管功能障碍,但是儿童对此多不能耐受或吞咽与吹气动作配合不佳,无法产生治疗效果。文中使用的中耳负压治疗仪是一种便携式装置,售价1 000余元,可持续导入气流5 s,患儿有充分的时间配合进行吞咽,因而保证了治疗效果。这种改良咽鼓管吹张法首先在美国发明并使用,研究者在社区单纯使用改良咽鼓管吹张法即获得了满意疗效[3-4]。陶佳等[5]使用该方法配合或不配合药物治疗OME,也获得了满意疗效。这2项研究还发现由于咽鼓管功能的改善,疗程结束4周,甚至2个月后,疗效仍持续存在,且有效率进一步提高。我们的研究结果与上述研究一致,均证实改良咽鼓管吹张能安全、有效治疗OME,且能被所有患儿接受,但由于疗程结束后失访例数较多,故未能将随访数据列入统计。
在本研究中,我们观察到治疗2周后,使用鼻雾喷剂后立即进行改良咽鼓管吹张组的疗效明显优于其他2组,但治疗4周后,这种疗效优势消失了。对比患儿中腺样体肥大者治疗前后的A/N比值,发现使用鼻喷剂的B组和C组,其A/N比值均有不同程度的下降,而A组并无变化。既往研究[6-7]报道:使用糠酸莫米松鼻雾喷剂可以缩小腺样体体积,有效缓解鼻塞,提高OME的治愈率。也有学者[8]报道糖皮质激素(简称激素)经导管吹张法进入鼓室后,由于激素的抗炎及抑制变态反应作用,使其疗效优于单纯咽鼓管吹张。一项Meta分析认为变应性鼻炎和过敏是OME发病的危险因素[9],而鼓室和咽鼓管黏膜的上皮细胞是真正的呼吸上皮细胞,可发生变态反应。本研究的C组患者,在使用鼻喷剂后立即进行咽鼓管吹张,可使激素更多地积聚在咽鼓管咽口周围,甚至进入咽鼓管内,从而更有效改善咽鼓管功能障碍,并结合激素对鼻腔黏膜和腺样体的作用,加快疗效。但是,随着疗程的继续,咽鼓管功能的不断改善,这种优势逐渐消失。
尽管美国OME诊疗指南(2016)并不推荐使用鼻喷激素[10],但日本的指南认为患者合并有变应性鼻炎时,应考虑使用鼻喷激素[11]。分析A组治疗无效的6例患者,5例为腺样体肥大患儿,占该组腺样体肥大病例的71.43%(5/7),此比例在B组和C组分别为33.3%(1/3)和16.7%(1/6)。考虑到腺样体在儿童7岁左右最为显著,10岁后逐渐萎缩,且已有大量研究证实长期使用糠酸莫米松鼻喷雾剂是安全和有效的[12],因此,我们建议对于合并有腺样体肥大、变应性鼻炎的慢性OME患儿,尤其是大龄儿童,应加用鼻喷激素治疗,可提高疗效、降低鼓膜置管手术的概率。
综上所述,使用中耳负压治疗仪进行改良咽鼓管吹张治疗OME是一种可在家庭或社区推广的、安全、有效的治疗方式。在使用糠酸莫米松鼻喷雾剂后立即进行吹张可进一步加快、提高疗效。本研究由于样本量偏小,且实验最初设计的将变应性鼻炎和过敏因素包括在内的想法,由于多种原因未能实现,故后期研究将通过加大样本量,完善病因分析,加强随访等进一步验证上述结论。
(本文作者与文中涉及的治疗药物及仪器的生产、销售厂商无任何经济利益关系,特此声明。)
[1] 孔维佳,周梁,许庚,等.耳鼻咽喉头颈外科学[M].北京:人民卫生出版社,2008:48-50.
[2] 邹明舜.儿童增殖体-鼻咽腔比率测定的临床价值[J].中华放射学杂志,1997,31(03):190-192.
[3] Silman S, Arick DS, Emmer MB. Nonsurgical home treatment of middle ear effusion and associated hearing loss in children. Part Ⅱ: validation study[J]. Ear Nose Throat J,2005,84(10):646-654.
[4] Arick DS, Silman S. Nonsurgical home treatment of middle ear effusion and associated hearing loss in children. Part I: clinical trial[J]. Ear Nose Throat J,2005,84(9):567-578.
[5] 陶佳,罗仁忠,刘碧霞,等.改良咽鼓管吹张治疗儿童分泌性中耳炎的短期疗效评估[J].中华耳科学杂志,2016,14(5):605-609.
[6] 王凯,邱建鹤,刘锋,等.莫米松鼻喷雾剂对儿童慢性分泌性中耳炎的疗效观察[J].中国眼耳鼻喉科杂志,2010,10(5):300-302.
[7] Cengel S, Akyol MU. The role of topical nasal steroids in the treatment of children with otitis media with effusion and/or adenoid hypertrophy[J]. Int J Pediatr Otorhinolaryngol,2006,70(4):639-645.
[8] 庞湃,于雅莲,姜学钧,等.激素经导管法咽鼓管吹张治疗分泌性中耳炎[J]. 中华耳科学杂志,2015,13(4):693-695.
[9] Cheng X, Sheng H, Ma R, et al. Allergic rhinitis and allergy are risk factors for otitis media with effusion: a meta-analysis[J]. Allergol Immunopathol (Madr),2017,45(1):25-32.
[10] Rosenfeld RM, Shin JJ, Schwartz SR, et al. Clinical practice guideline: otitis media with effusion (update)[J]. Otolaryngol Head Neck Surg,2016,154(1 Suppl):S1-S41.
[11] Ito M, Takahashi H, Iino Y, et al. Clinical practice guidelines for the diagnosis and management of otitis media with effusion (OME) in children in Japan, 2015[J]. Auris Nasus Larynx,2017,44(5):501-508.
[12] Davies RJ, Nelson HS. Once-daily mometasone furoate nasal spray: efficacy and safety of a new intranasal glucocorticoid for allergic rhinitis[J]. Clin Ther,1997,19(1):27-38.

