卵巢交界性透明细胞肿瘤临床病理观察
王嘉园,程 静,赵 华,朱晓娟
(南京医科大学附属无锡妇幼保健院,江苏 无锡 214002)
交界性卵巢上皮性肿瘤(borderline ovarian tumor,BOT)是一种特殊类型的卵巢肿瘤,1971年被FIGO列入卵巢肿瘤分类,成为独立的肿瘤类型。BOT占卵巢上皮性肿瘤的15%[1],最常见的组织学亚型是浆液性和粘液性BOT,分别占50%和45%,文献报道较多,对两者的认识也较为深入,交界性子宫内膜BOT较为罕见,仅占BOT的2%~3%,而卵巢交界性透明细胞肿瘤/非典型增生性透明细胞肿瘤(APCCT)更为罕见,国外文献报道CCBOT占BOT的1%以下,国内文献报道CCBOT占BOT的3.4%[2]。由于病例极为罕见,目前其治疗方案、病理诊断及复发危险因素等存在较多争议。本研究回顾性分析2例CCBOT临床病理特征,探讨其临床病理特点、免疫表型、鉴别诊断及预后。
1 材料与方法
1.1 临床资料
例1,患者女性,75岁,绝经25年,体检发现附件包块23天时就诊。妇科检查:子宫后方偏左侧可及一囊性包块直径6 cm,活动度尚好,边界清,轻压痛;右侧未及明显包块。B超示:绝经后子宫;子宫后方囊性包块(大小63 mm×61 mm×54 mm)。实验室检查:糖类抗原125、糖类抗原153和癌胚抗原均正常。临床诊断:左附件包块,性质待定。行全子宫及双附件切除术。术中见子宫萎缩,左侧卵巢及双侧输卵管均未见异常,右侧卵巢肿瘤直径6CM,表面光滑,囊实性,囊内含清亮液体。例2,患者女性,63岁,绝经15年。发现下腹部包块半月余。妇科检查:子宫左后方可触及一最大径约6 cm的包块,界清,活动度稍欠佳,无压痛;右侧未及明显包块。B超示:子宫后方囊性包块(大小63 mm×61 mm×54 mm)。行全子宫及双附件切除术。术中见子宫萎缩,右侧卵巢及双侧输卵管均未见异常,左卵巢囊肿6×6×5 cm,内含巧克力液体。
1.2 方法
切除组织用4%中性甲醛固定,石蜡包埋,常规切片,HE染色,光镜观察。除Napsin A和HNF1β购自Dako公司,其余抗体均购自福州迈新公司。免疫组化采用EnVision法,实验均设阴性、阳性对照。结果判定以阳性细胞着色的准确定位为有效。
2 结 果
2.1 巨检
例1,灰白灰红色肿块,大小4 cm×3 cm×2 cm,切面囊实性,囊性区已破,内容物已流失,实性区大小3×2×2 cm,灰白色,略呈编织状,质韧,内见多个小囊腔,局部呈蜂窝状。例2,囊壁样组织,大小6 cm×3 cm×1 cm,囊壁厚0.1cm~0.3cm,部分囊壁质硬,钙化,局部囊内壁见棕色巧克力样物附着。
2.2 镜检
例1在纤维瘤样背景中,可见大量散在或略拥挤分布的腺体,其中多数腺体呈囊状扩张,腔内含嗜酸性分泌物,腺腔内衬1-2层立方、扁平上皮细胞或靴钉样细胞,大部分细胞胞质透明,部分细胞有轻-中度异型,间质由致密的梭形细胞束组成,梭形细胞形态温和,未见间质浸润(图1)。例2肿瘤囊壁多灶钙化,囊壁内衬单层立方上皮,局部为2-3层,部分上皮胞质透明,部分嗜酸,细胞核轻-中度异型,核分裂少见;局灶见向囊腔内突起的结节(0.5 cm×0.5 cm×0.4 cm),结节中见拥挤的腺管,部分腺管融合(图2),细胞形态类似囊壁内衬细胞;另见部分囊壁内衬上皮缺失,可见较多含铁血黄素沉积,符合子宫内膜异位症改变。
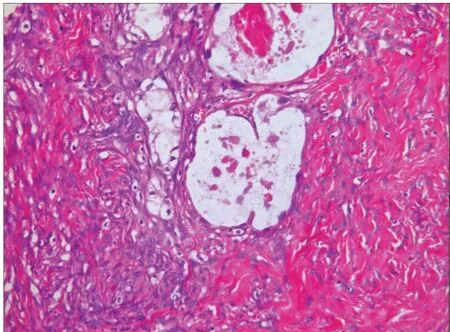
图1 大小不等的腺腔不规则分布于致密的纤维间质中,肿瘤细胞立方、扁平、或靴钉样,大部分细胞胞质透明,部分细胞有轻-中度异型,HE×200倍

图2 结节中见拥挤的腺管,部分腺管融合,HE×200倍
2.3 免疫组化
CKpan、CK7、Napsin A和HNF1β在2例肿瘤细胞中均弥漫阳性表达(图3,图4),ER均为局灶阳性(约5~10%),PR在例1中局灶阳性(约5%)、在例2中阴性;WT1、vimentin、CK20、CEA、AFP均阴性。

图3 肿瘤细胞HNF1β弥漫阳性,EnVision×200倍
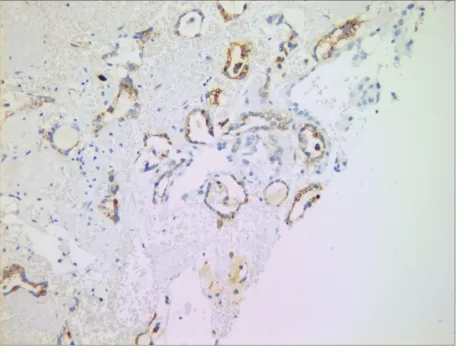
图4 肿瘤细胞Napsin A弥漫阳性,EnVision×200倍
2.4 病理诊断
例1:(右卵巢)交界性透明细胞腺纤维瘤。例2:“左卵巢” 囊性交界性透明细胞肿瘤,局灶为透明细胞癌(0.5 cm×0.5 cm×0.4 cm),子宫内膜异位症。
3 讨 论
3.1 临床特点
患者发病年龄30岁~86岁,平均年龄52岁~67岁[3]。大多数为年龄超过50岁的绝经后女性,文献中年龄小于50岁的病例有Bell DA等[4]报道的12例中的1例,Uzan等[3]报道的12例中的2例,以及Yamamoto等[5]报道的13例中的3例。CCBOT患者平均年龄较卵巢常见的交界性肿瘤平均年龄要大,交界性浆液性和粘液性肿瘤的平均年龄分别为42岁和40~49岁。患者大多无明显不适,多数在体检或B超检查时发现腹部包块,部分患者有下腹部不适,或出现不规则阴道出血。超过90%的病例为单侧卵巢肿块,罕见双侧病变。本组两例年龄分别为63岁和75岁,分别绝经15年及25年,均为单侧卵巢肿块。
3.2 病理学检查及遗传学改变
大体上肿瘤直径从2~28 cm,平均直径从6 cm~15 cm不等[3-5]。多为单发结节状肿块,表面光滑。切面灰白或淡黄色,可见致密间质中有许多微囊,形成蜂窝状结构,也可见大的囊腔,囊内含清亮或黏液样液体;伴子宫内膜异位症的患者则含巧克力色液体或粘糊状物。肿瘤镜下表现为纤维瘤样间质内分布管状及囊状腔隙,腺管呈圆形或卵圆形,存在不同程度的拥挤。管囊状结构内衬多边形、扁平或鞋钉样细胞,伴透明或嗜酸性胞质;上皮轻度复层(1~3层);细胞核轻~中度异型:轻度增大、略深染、核浆比增高、核仁通常较小;核分裂常<1/10HPF,可达3个/10HPF;真正的乳头状结构少见;肿瘤缺乏间质浸润性,间质增生不活跃。罕见情况下可见恶性肿瘤的细胞学特征,如果经充分取材未找到浸润,则可诊断为伴有上皮内癌的CCBOT。部分CCBOT病例可见子宫内膜异位症。本组例1类似绝大多数的CCBOT,都是腺纤维瘤的背景,腺管内衬上皮呈轻-中度异型,核分裂罕见,未见间质浸润;例2与Suzuki[7]等报道的病例相似,无腺纤维瘤背景,囊壁内衬上皮多为单层扁平至立方上皮,局部为复层透明细胞,轻-中度异型,不同的是本组这一病例伴局灶透明细胞癌病灶和子宫内膜异位。透明细胞肿瘤伴有这两种不同的背景,提示其发病机理可能有两种不同的途径,一种是起源于子宫内膜异位囊肿的非典型增生的上皮,另一种是起源于腺纤维瘤,进展为CCBOT及进一步恶变为透明细胞癌[4]。
免疫组化:肿瘤细胞PAX8阳性,表达CKpan、EMA等上皮源性标记,常表达CAl25。有报道HNF-1β是卵巢透明细胞肿瘤相对特异性标记物,Noriko等[6]测试其在卵巢肿瘤的表达,发现30例透明细胞肿瘤(26例恶性、3例交界性和1例良性)HNF-1β100%阳性,而20例子宫内膜样癌、15例浆液性肿瘤均为阴性;15例粘液性肿瘤局灶表达(<5%的肿瘤细胞表达);在12例透明细胞癌伴发的子宫内膜异位症中的9例异位子宫内膜组织显著表达HNF-1β,而在40例单纯子宫内膜异位症的病例中,仅16例局灶表达HNF-1β。新近报道肺腺癌标记物Napsin A在卵巢透明细胞癌中高表达[7]。本组两例免疫标记结果与文献报道相一致,肿瘤细胞弥漫表达Napsin A和HNF-1β,而WT1阴性,ER/PR局灶阳性。这就提示Napsin A和HNF-1β可能是研究卵巢透明细胞肿瘤组织起源或肿瘤形成机制有用的分子标记物。
3.3 鉴别诊断
①透明细胞腺纤维瘤:是最罕见的卵巢上皮性肿瘤之一,在文献报道的病例中,患者平均年龄45岁,较CCBOT患者年轻。腺管小至中等大小,圆形,形态和大小较一致。内衬细胞多边形、扁平或靴钉样细胞,类似CCBOT,但细胞异型性小,核分裂罕见。而CCBOT腺管较拥挤,大小和形状差异较大,上皮增生和细胞异型性较前者更明显。CCBOT和透明细胞癌常有腺纤维瘤背景,因此诊断透明细胞腺纤维瘤时要慎重,需要充分取材甚至全部取材,仔细观察,以免漏掉小灶的CCBOT或透明细胞癌成分。
②卵巢透明细胞癌:鉴别透明细胞癌与CCBOT是卵巢肿瘤鉴别诊断难点之一。乳头型和实性型透明细胞癌诊断起来较为容易,但当囊管型内衬扁平上皮,该区域细胞形态核分级低,与CCBOT较难区分,前者仔细寻找可以在其他区域发现明显异型的高级别的细胞核,若存在小的实性细胞巢、密集的腺体或乳头状结构,则需要怀疑是否存在间质浸润。
③伴靴钉样细胞的交界性浆液性肿瘤:部分交界性浆液性肿瘤局部区域上皮细胞可出现靴钉样改变,容易误诊为透明细胞肿瘤,反之有些透明细胞肿瘤中也可见到交界性浆液性肿瘤的形态学改变而导致误诊。免疫标记有助于鉴别诊断,交界性浆液性肿瘤靴钉样细胞和非靴钉样细胞常显著表达ER和WT1,而透明细胞肿瘤中靴钉样细胞和非靴钉样细胞这两种标记物常为阴性,或局灶表达ER,且透明细胞肿瘤表达Napsin A和HNF1β。
④转移性腺癌:一些转移性高分化腺癌如胆管癌,可在卵巢形成腺纤维瘤样形态,内衬上皮可貌似良性的扁平上皮。但卵巢转移性腺癌多为双侧病变,出现血管及淋巴管浸润倾向转移癌,结合免疫组化标记有助于鉴别诊断。
3.4 治疗和预后
卵巢交界性肿瘤标准的手术方式全面分期手术,即探查整个腹腔、双侧卵巢、子宫、大网膜切除、腹膜活检、腹膜灌洗、切除所有肉眼可见的腹膜病变,对于粘液性肿瘤,也可以进行阑尾切除。对于需要保留生育能力的患者,则保留子宫和一侧卵巢输卵管。盆腔和腹主动脉旁淋巴结清扫并不增加总生存期。另外化疗和放疗在卵巢交界性肿瘤中的应用也存在争议。在随访超过5年的文献报道中,BOT的复发率从10~30%不等[1,8,9]。是否行全面分期手术是影响患者术后复发的相关因素,在233例BOT患者的随访中发现行全面分期手术和非全面分期手术的复发率分别为5.1%和12.3%[10]。Romeo[1]也强调全面分期手术在BOT中的重要性,可以预防腹膜复发。但Uzan等[3]在其报道及复习的文献中,未发现CCBOT有腹膜种植病例,因此认为CCBOT可以不需要再次行大网膜分期手术(如果初次手术时未发现大网膜有可疑病变)。CCBOT预后良好,Uzan等[3]复习文献,在没有微浸润的32例CCBOT病例中未发现有复发病例;而在伴有微浸润的7例CCBOT病例中,有2例复发。国内也有文献报道微浸润是BOT术后复发的独立危险因素[2]。对于有微浸润的CCBOT需要对肿瘤进行非常仔细的病理学分析,以排除真正浸润性透明细胞癌。有文献报道在随访的两例保留生育能力的CCBOT患者未发现复发,随访时间分别为14个月和129个月,因此建议在年轻患者可以考虑保守治疗[3]。本组2例均行子宫及双侧附件切除。本组例1患者七年前手术时已75岁,术后失访;例2 CCBOT伴局灶透明细胞癌,术后14年发生盆腔肿块,复发肿瘤为差分化癌形态。一般来说,CCBOT预后良好,可以结合患者实际情况采取一侧附件切除或全子宫及双附件切除。鉴于CCBOT相当罕见,文献报道的病例数较少,其最佳治疗方法也有待不断总结。

