全胸腔镜右上肺叶切除后是否松解下肺韧带的临床研究
郭虹 刁亚利 范黄新 施庆彤 冯康 罗清泉
近年来,肺癌已成为发病率及病死率最高的恶性肿瘤。随着胸腔镜技术的发展,全胸腔镜肺叶切除术被写入肺癌临床诊治指南[1]。然而,关于全胸腔镜肺叶切除术中是否需要松解下肺韧带却鲜有报道,术中松解下肺韧带对于术后恢复是否有影响也未见报道。本文通过对69例全胸腔镜右上肺叶切除患者的回顾性研究,从术后胸腔引流量、早期肺复张、拔管时间和术后并发症4个方面探讨松解下肺韧带对于术后恢复的影响。
对象与方法
一、 临床资料
1. 病例来源:收集扬州大学附属医院(扬州市第一人民医院)胸外科2015年1月—2016年7月行全腔镜下右上肺叶切除的69例外周型非小细胞肺癌(non-small cell lung cancer,NSCLC)患者的临床资料,其中男性36例,女性33例;平均年龄(63.4±9.6)岁。
(1) 纳入标准:①细胞学诊断为早期外周型非小细胞肺癌;②依据《2015中国原发性肺癌诊疗规范》[2]具备肺叶切除条件;③性别、基础疾病、年龄不限。
(2) 排除标准:①术中发现全胸膜腔粘连,无法胸腔镜下完成需中转开胸;②术中意外,如大出血;③术后需要二次手术;④术后需进入重症监护病房监护;⑤带管期间出院或死亡;⑥术后发生支气管胸膜瘘。
2. 分组:入组患者术前按照住院日期奇偶法随机分为松解组(松解下肺韧带组)和未松解组(不松解下肺韧带组)。手术均由同一组人员完成。依据出组标准最终松解组36例,未松解组33例。
本研究得到医院伦理委员会审核批准,同时获得患者的知情同意。
二、 治疗方法
全组患者术前雾化、吸氧,心、肺功能锻炼,控制基础疾病,停止吸烟至少1周。术中静脉复合全身麻醉,双腔管气管插管。左侧卧位,消毒铺巾。在原三孔基础上另增加一辅助操作孔行四孔法完成腔镜操作。根据术中具体情况使用电凝勾完成上肺静脉、动脉各分支及支气管解剖,并使用强生EC60、ATW35切割缝合器完成上述结构及肺裂的离断,取出标本。未松解组不切断下肺韧带,清扫2R、4R、7、10、11组淋巴结。松解组患者切断下肺韧带,清扫2R、4R、7、9、10、11组淋巴结,充分止血、冲洗,残肺漏气处使用电凝烧灼或可吸收缝线缝合或生物蛋白胶喷涂处理。由主操作孔放置28号硅胶管作为上管引流,观察孔置入34号硅胶管作为下管引流,连接水封瓶。充分膨肺。患者复苏后进入普通病房并继续监护生命体征,术后6 h进食。术后第2天根据个体情况适当活动,并复查立位胸部X线片及胸腔彩色超声检查。术后1个月随访时行胸部CT检查。
三、 观察指标
1. 术后引流量和带管时间:术后第1天开始记录每24 h引流量直至拔管。上下管引流量相加作为当日引流总量,两组分别记录并比较平均引流量。上下管不分别拔除,而在都满足拔管条件时于当日同时拔除,两组分别记录并比较平均带管时间。
2. 拔管情况。①拔管标准:咳嗽无漏气,胸腔引流单管<150 ml/24 h,无气液平,肺复张良好或完全复张,无皮下气肿或局限性轻度皮下气肿,胸水清亮不浑浊,复查血常规、体温正常或接近正常。拔管前一天管道夹闭24 h观察,于第2天查房时开放,继续按照上述标准,满足标准后拔管,不满足则继续引流。②拔管时间:分别记录两组患者的拔管时间以及术后第4~6天的拔管例数。
3. 术后早期肺复张情况:术后第2天在引流管不夹闭状态下行立位胸部平片及胸腔彩色超声检查。①完全复张:复张肺最高点达到第2肋下缘水平,肺外带无气体影,胸腔彩色超声提示少量积液。②复张良好:复张肺最高点达到第2肋下缘水平,肺外带无气体影,胸腔彩色超声提示少量积液。③复张不良:复张肺最高点未达到第3肋下缘水平,或胸腔彩色超声提示中到大量胸腔积液。两组分别记录肺不同复张情况例数。
4. 术后并发症:术后如发生肺不张、反复漏气、广泛皮下气肿、包裹性积液、大量乳糜胸、胸腔感染等,记录各组发生例数。
四、 统计学方法
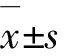
结 果
一、 术前基本资料比较
松解组和未松解组患者的一般情况比较,差异均无统计学意义(P>0.05)(表1)。
二、 术中及术后指标比较
两组患者术中均比较顺利,术后也未出现严重的并发症,包括乳糜胸、支气管胸膜瘘、气管狭窄、不张,无进入ICU治疗及死亡病例。未松解组发生术后不良事件3例(2例包裹性积液,1例反复漏气肺复张不良);松解组发生术后不良事件5例(3例包裹性积液,2例反复漏气肺复张不良),比较两组患者的并发症发生率,差异无统计学意义(P=0.534)。两组患者的术后平均引流量、带管时间和早期肺复张情况比较,差异均无统计学意义(P>0.05)(表2)。
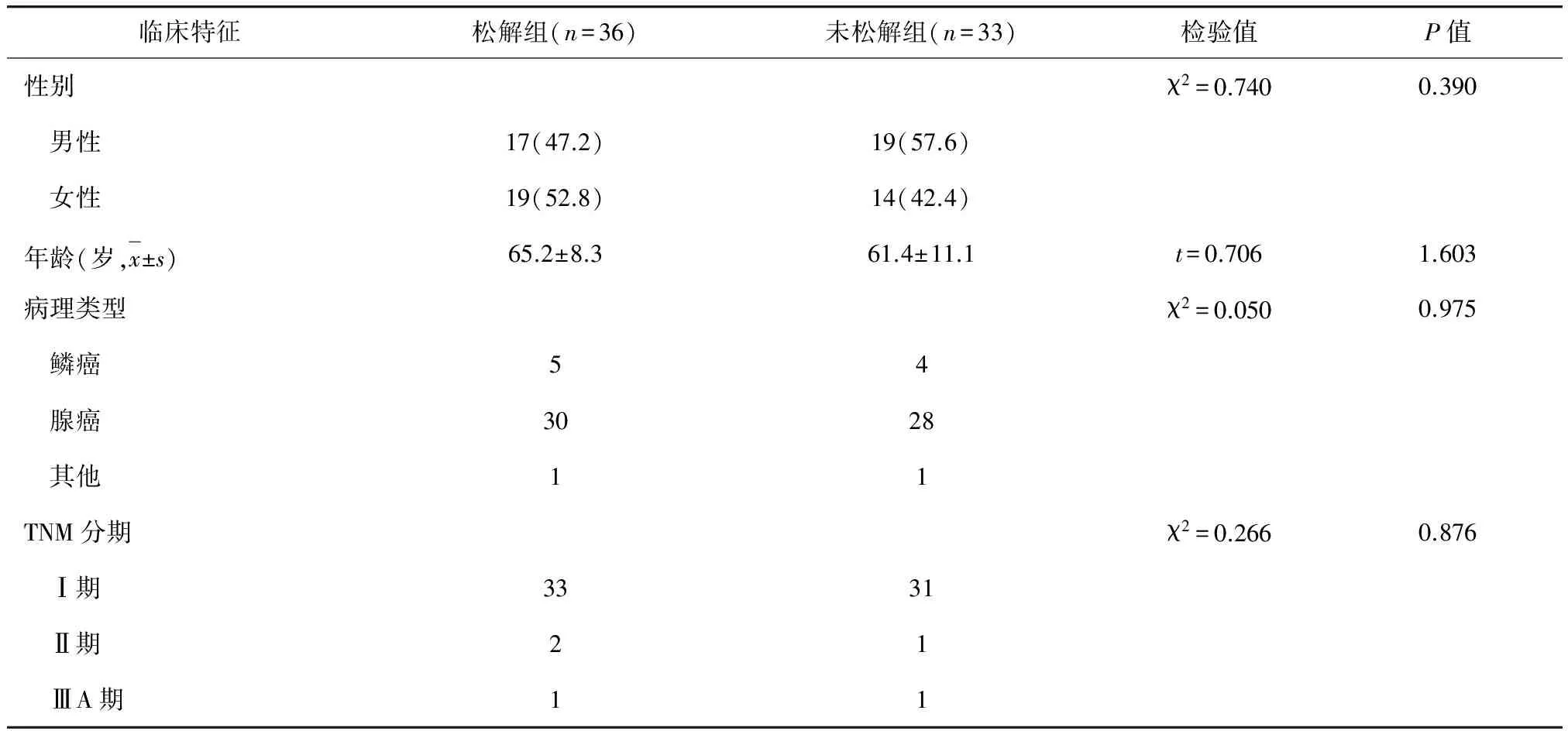
表1 松解组与未松解组患者术前临床资料比较[例(%)]
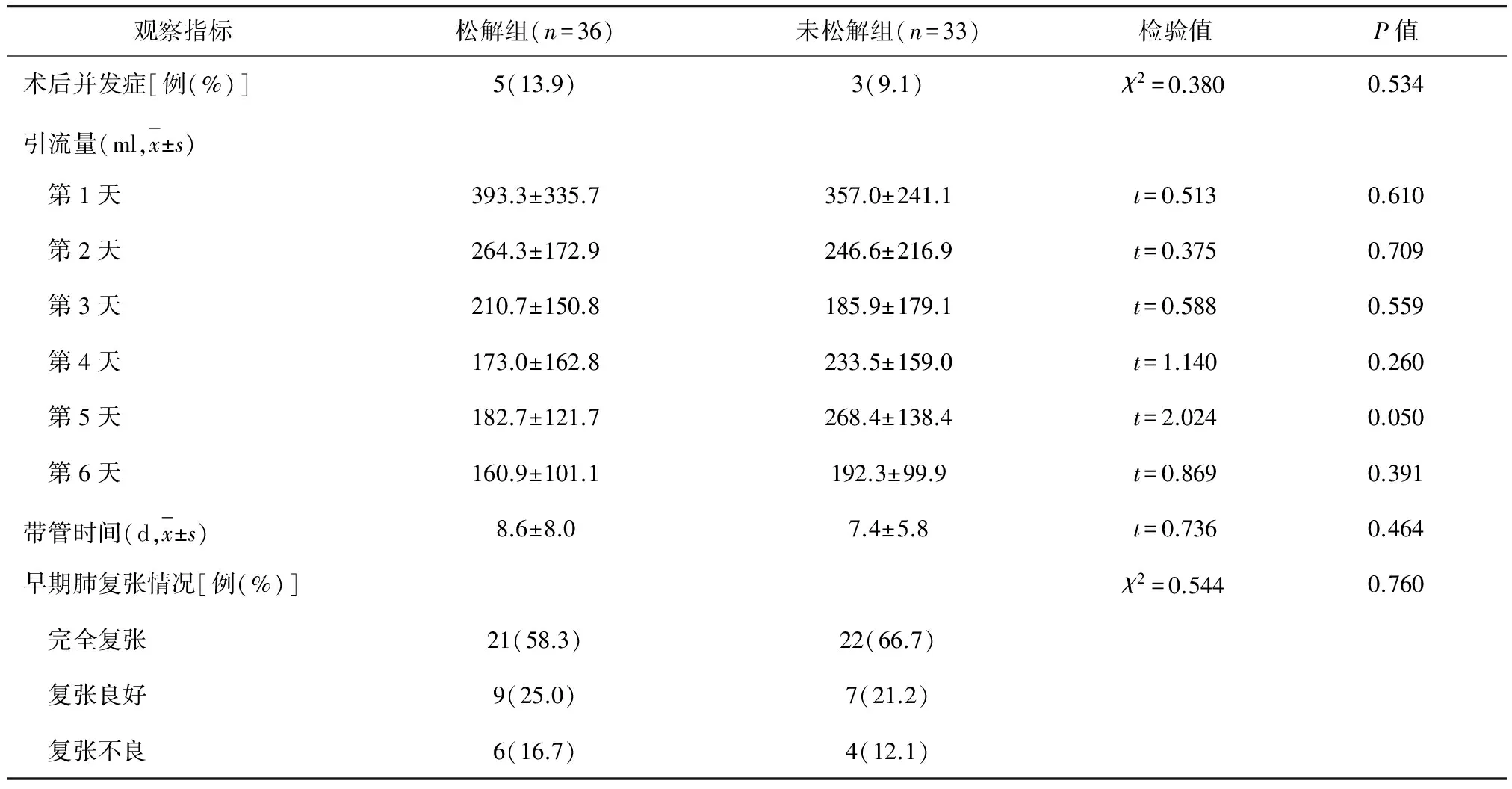
表2 松解组和未松解组患者术中、术后相关指标比较
三、 术后不同时间拔管率比较
分别记录两组患者术后第4~6天拔管例数,发现未松解组患者在第4、5天的拔管率显著高于松解组,差异有统计学意义(P=0.023,P=0.024);但术后第6天两组拔管率比较,差异无统计学意义(P=0.071)(表3)。
表3松解组和未松解组患者术后不同时间拔管率比较[例(%)]
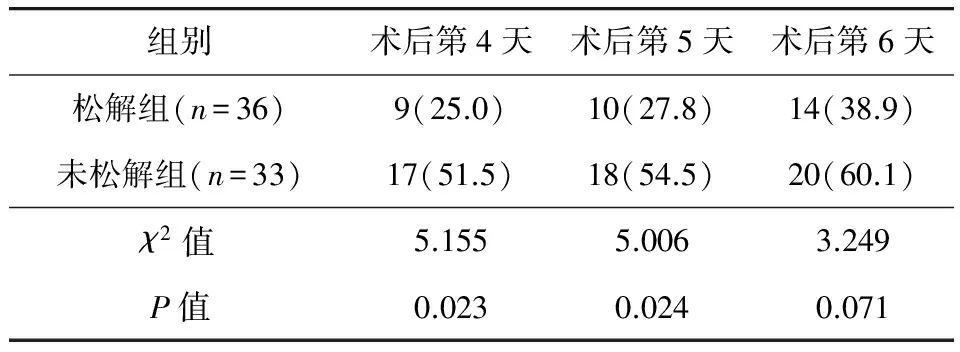
组别术后第4天术后第5天术后第6天松解组(n=36)9(25.0)10(27.8)14(38.9)未松解组(n=33)17(51.5)18(54.5)20(60.1)χ2值5.1555.0063.249P值0.0230.0240.071
讨 论
胸腔镜肺叶切除加纵隔淋巴结清扫术已被认为是早期肺癌手术治疗的标准术式之一[3]。胸腔镜下肺叶切除术已经成为胸外科常规手术,胸腔镜肺切除术的可靠性和微创性已达成共识[4]。本研究纳入的69例患者术中比较顺利,且术后没有出现大量乳糜胸、肺不张、气管狭窄、支气管胸膜瘘等严重的并发症,术后无死亡情况。两组患者均出现反复漏气、肺复张不良及胸腔包裹性积液这一并发症,通过CT引导下置管引流、负压吸引、延迟带管时间治疗,均恢复顺利,进一步证实了此手术方式的安全性。
目前,下肺韧带的功能并不十分清楚。下肺韧带位于下肺叶内侧缘与纵隔外侧面之间,为连接肺下叶与纵隔的双层胸膜反褶,具有固定下肺叶内缘的作用;左右侧下肺韧带位于不同的位置,右侧附着于食管,左侧附着于降主动脉或食管;下肺韧带对胸腔积液有分隔化作用[5,6]。双层胸膜构成了下肺韧带,两者之间形成了胸膜鞘,胸膜鞘不仅含有胶原纤维、弹性纤维、网状纤维等组织,还包括小动脉与静脉丛等血管[7,8]。Riquet等[9]对530例成人尸检发现下肺韧带内存在胸导管的引流分支。Terzi等[10]研究了1 174例胸膜肺手术后乳糜胸的发生结果,发现淋巴液可经过下肺韧带进入胸导管,切断下肺韧带可产生乳糜胸。国内外均报道了与下肺韧带相关的原发或继发性疾病[11-15]。
上肺切除术后是否需松解下肺韧带,仍有不同意见。通常上叶切除后松解下肺韧带,认为具有增加残肺的活动、减少胸腔残腔、促进肺复张、方便引流等作用。Khanbhai等[16]认为目前并没有充分的证据表明上肺切除术后松解下肺韧带可以减少并发症,改善预后。Usuda等[17]认为上肺切除术后是否保留下肺韧带并不确定,松解下肺韧带可能导致支气管狭窄或阻塞,从而引起肺不张;而不松解下肺韧带则可能导致脓胸、胸腔积液和肺复张不良等。国内文献[18]报道了右肺上叶切除后是否松解下肺韧带对胸腔引流量、引流管拔管时间、胸腔穿刺例数和次数、术后住院时间等均无明显影响,术后7 d内两组余肺代偿性膨胀情况相似的结果。本次实验我们得到了右上肺叶切除后是否松解下肺韧带在平均引流量、带管时间、术后第2天早期肺复张以及术后并发症差异比较上并无统计学意义,两组患者均未出现支气管狭窄、气管阻塞、肺不张、中到大量的乳糜胸、支气管胸膜瘘及死亡的结果。这一结果是否提示在实际临床工作中,上肺叶切除后术者可以选择不松解下肺韧带这一做法,而不必拘泥于松解下肺韧带这一习惯?本研究中未松解组患者在第4、5天的拔管率显著高于松解组,差异有统计学意义。拔管条件取决于术后引流、肺复张、漏气及并发症等综合因素,不松解下肺韧带是否存在对残肺更好的支撑作用,有利于肺复张,减少因组织破坏导致的引流增多,有利于减少并发症等潜在因素?我们期待更多研究进一步证实。
当术后患者的24 h引流量<100 ml,肺可以完全复张且无漏气时,可以拔除胸管[19]。Hessami等[20]通过研究证实,将24 h引流量<200 ml作为拔管的指征是安全有效的。Bjerregaard等[21]对599例电视辅助胸腔镜手术(video-assisted thoracic surgery,VATS)肺叶切除患者进行研究,术后胸腔积液量低于500 ml/d 时,拔除引流管是安全有效的,拔管时间平均为2 d,再置管发生率为2. 8%。 Russo等[22, 23]研究结果认为肺楔形切除术后随着肺的复张,残腔在3 d内逐渐恢复,胸腔积液进入正常循环状态。本次实验将拔管指标之一的引流量定为150 ml是合理的,长期的临床观察也证明了其安全性。这样既避免了带管时间过长,也降低了拔管后个体可能出现胸腔积液需要再次抽液、置管的风险。两组患者术后1个月复查胸部CT证实胸部影像表现良好。本次实验发现即使是右上肺叶切除,术后早期(第2天)肺复张指标即可达到要求,未松解组为87.9%,松解组为83.3%。拔管前并不要求肺完全复张,即使有时水柱波动稍大,只要符合拔管的标准就可拔管。有必要在拔管前对夹管进行处理,两组患者均有夹管后出现皮下气肿、高热,开放后出现咳嗽、少量漏气、引流量较多而需要继续引流的情况,夹管处理方式增加了术后拔管尤其是早期拔管的安全性。
下肺韧带与体内的降主动脉、食管、下腔静脉和心包等组织结构关系紧密。目前未发现因松解下肺韧带而导致上述结构损伤的文献报道。但在实际的临床操作中,对上述结构损伤仍有潜在风险,不松解下肺韧带则完全避免上述情况的发生。
综上所述,右上肺叶切除术后是否松解下肺韧带对术后恢复无影响。不松解下肺韧带似乎更有利于早期拔管,同时简化了手术操作,避免了周围器官误伤风险,可以作为术者的一种选择而应用于临床。
1 支修益, 石远凯, 于金明. 中国原发性肺癌诊疗规范(2015年版)[J]. 中华肿瘤杂志, 2015,37(1): 67-78.
2 Ettinger DS, Akerley W, Bepler G. Non-small cell lung cancer[J]. J Natl Compr Canc Nerw, 2010, 8(7):740-801.
3 许林, 张治. 胸腔镜手术与肺癌[J]. 中华肿瘤外科杂志, 2013, 5(3): 137-140.
4 Paul S, Ahorki NK, Sheng S, et al. Thoracoseopie lobectomy is associated with lower morbidity than open lobectomy: a propensity— matched analysis from the STS database[J]. J Thorac Cardiovasc Surg, 2010,139(2):366-378.
5 李家言. 肺韧带影像学[J].中国医学影像技术, 2015,21(2): 318-320.
6 余建群, 杨志刚, 杨开清, 等. 肺韧带对下胸部疾病螺旋cT表现的影响及其解剖学基础[J]. 中华放射学杂志, 2003, 37(1): 67- 69.
7 Tomashefski JF,Wen P, Giampoli E, et al. Pulmonary intralobar sequestration in a patient with cystic fibrosis[J]. Hum Pathol, 1997, 28(12): 1436-1439.
8 Murakami G, Adachi N, Sato I, et al. Venous drainage of the thoracic esophagus toward the pulmonary vein[J]. Okajimas Folia Anat Jpn, 1994, 71(1): 13-19.
9 Riquet M, Le Pimpec Barthes F, Souilamas R, et al. Thoracic duct tributaries from intrathoracic organs[J]. Ann Thorac Surg, 2002, 73(3): 892-898.
10 Terzi A, Furlan G, Magnanelli G, et al. Chylothorax after pleuro-pulmonary surgery: a rare but unavoidable complication[J]. Thorac Cardiovasc Surg, 1994, 42(2): 81-84.
11 Kitagawa H, Goto A, Minami M, et al. Sclerosing hemangioma of the lung with cystic appearance[J]. Jpn J Clin Oncol, 2003, 33(7): 360-363.
12 陈玉辉, 林赐荣, 宋兆祺, 等. 左下肺叶及下肺韧带纤维组织细胞瘤一例[J].中华放射学杂志, 1993,28:627.
13 Zwischenberger JB, Savage C, Alpard SK. et al. Mediastinal transthoracic needle and core lymph node biopsy: should it replace mediastinoscopy [J]. Chest, 2002, 121(4): 1165-1170.
14 Rami Porta R, Mateu Navarro M, Gonzalez Pont G, et al. Results of the surgical treatment of pathologic bronchogenic carcinoma N2 with negative mediastinoscopy[J]. Arch Bronconeumol, 2000, 36(7): 365-370.
15 王永岗, 汪良俊, 张德超, 等. 胸段食管鳞癌淋巴结转移特点及临床意义[J]. 中华肿瘤杂志, 2000, 22(3): 241-243.
16 Khanbhai M, Dunning J, Yap KH, et al. Dissection of the pulmonary ligament during upper lobectomy: is it necessary?[J] Interact Cardiovasc Thorac Surg, 2013,17(2): 403-406.
17 Usuda K, Sagawa M, Aikawa H, et al. Do Japanese thoracic surgeons think that dissection of the pulmonary ligament is necessary after an upper lobeetomy?[J] Surg Today, 2010, 40(11): 1097-1099.
18 齐宏峰. 胸腔镜下右肺上叶切除术中松解下肺韧带对余肺术后代偿性膨胀的影响[J].第二军医大学学报, 2016,37(1):127-128.
19 陈克能, 许绍发. 普通胸外科围手术期治疗手册[M]. 北京: 人民卫生出版社, 2007.
20 Hessami MA, Najaft F, Hatami S, et al. Volume threshold for chest tube removal: a randomized controlled trial[J]. Inj Violence Res,2009,1: 33-36.
21 Bjerregaard LS, Jensen K, Petersen RH, et al. Early chest tube removal after video-assisted thoracic surgery lobectomy with serous fluid production up to 500 ml / day[J]. Eur J Cardiothorac Surg, 2014, 45 (2): 241-246.
22 Russo L, Wiechmann RJ, Magovern JA, et al. Early chest tube removal after video-assisted thoracoscopic wedge resection of the lung[J]. Ann Thorac Surg, 1998, 66(5): 1751-1754.
23 Okada MJ, Tsubota N, Yoshimum M, et al. Proposal for reasonable mediastinal lymphadenectomy in bronchogenic carcinomas: Role of subcarinal nodes in selective dissection[J]. J Thorac Cardiovasc Surg, 1998, 116(6): 949-953
24 丁宁宁, 毛友生. 早期非小细胞肺癌淋巴结转移规律与清扫方式研究进展[J]. 中国肺癌杂志,2016,19(6):359-362.

