不同剂量阿托伐他汀钙对缺血性脑血管病微出血患者血清炎性因子和血脂水平的影响
白毅婕,何剑波,苏 航
随着核磁共振技术的发展,脑微出血(CMBs)进一步得到证实,其从某种意义上反映血管终末期表象,也预示极易出血或有出血转化风险[1-2]。目前,有关不同脑血管病合并CMBs是否更易发生出血性脑血管病转化观点不一[3]。有研究报道,当患者皮层-皮层下出现大量CMBs病灶时,应用抗血小板聚集药物治疗后,引发颅内出血风险较高[4]。因此有学者指出在脑血管病二级预防中,存在大量CMBs者应谨慎选择抗血小板治疗,临床应用他汀类药物防治心脑血管疾病的效果日渐显著[5],且炎性因子可通过多种机制参与脑血管病的病情发展,国内有关阿托伐他汀钙调节炎性因子及血脂水平的报告甚少,尤其是有关剂量的研究[6]。本研究分析不同剂量阿托伐他汀钙对缺血性脑血管病CMBs血清炎性因子和血脂水平的影响。现报告如下。
1 资料与方法
1.1临床资料 选取西电集团医院2014年2月—2016年8月收治的87例缺血性脑血管病CMBs,根据阿托伐他汀钙治疗剂量分为强化降脂组、标准降脂组及弱化降脂组,每组29例。纳入标准:①均符合脑血管病的诊断标准,且经头部影像学检查呈现合并小血管病变及CMBs病灶[7];②配合头颅磁共振检查并按时定期随访;③均获得患者或家属知情且同意;④按时规律遵医嘱并服用不同剂量阿托伐他汀钙。排除标准:①有全身严重并发症;②有严重胃部疾病;③有重大疾病,如恶性肿瘤等;④近期服用过其他调脂药物;⑤对他汀类药物过敏;⑥患脑部疾病而引发神经功能障碍者;⑦患严重肝、肾功能不全者。两组性别、年龄、病程比较差异无统计学意义(P>0.05),具有可比性。见表1。
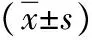
表1 3组缺血性脑血管病微出血患者临床资料比较
注:强化降脂组、标准降脂组、弱化降脂组分别给予阿托伐他汀钙40、20、10 mg口服
1.2治疗方法 3组均给予阿司匹林(拜耳医药保健有限公司,国药准字J20130078)100 mg口服,睡前服用。在此基础上,弱化降脂组给予阿托伐他汀钙(Pfizer Ireland Pharmaceuticals,国药准字J20120050)10 mg口服,睡前服用,强化降脂组给予阿托伐他汀钙40 mg口服,睡前服用;标准降脂组给予阿托伐他汀钙20 mg/d口服,睡前服用。3组均连续治疗6个月。
1.3观察指标及检测方法
1.3.1CMBs灶数量及部位:3组均于治疗前和治疗2个月后复查SW序列,记录CMBs灶数量及部位变化;经MRI及SWI检查;SWI检查用GE3.0T MR机,采用3D梯度回波序列高分辨率,TE 6.6 ms,TR 68 ms,矩阵416×356,层厚2 mm,原始图像采集后传送至工作站进行后处理,磁化率加权,并将磁化率加权图进行MinIP。经过两名临床医师及一名放射科医师完成对CMBs灶的判读。
1.3.2炎性因子:血清超敏C-反应蛋白(hs-CRP)、肿瘤坏死因子-α(TNF-α)及白介素(IL-6)。采用放射免疫法测定hs-CRP,采用酶联免疫吸附试验(ELASA)测定TNF-α、IL-6,严格按照仪器操作流程及试剂盒说明操作。
1.3.3血脂:空腹抽取治疗前、治疗6个月后静脉血10 ml,应用全自动生化检测仪检测血脂水平,主要包括血清总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)。
1.3.4不良反应:观察3组治疗后不良反应情况。
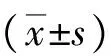
2 结果
2.1炎性因子水平 治疗前,3组hs-CRP、TNF-α及IL-6水平比较差异无统计学意义(P>0.05);治疗后,强化降脂组和标准降脂组炎性因子水平低于治疗前和弱化降脂组,且强化降脂组低于标准降脂组(P<0.05)。弱化降脂组治疗前后hs-CRP、TNF-α及IL-6水平比较差异无统计学意义(P>0.05)。见表2。
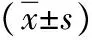
表2 3组缺血性脑血管病微出血治疗前后炎性因子水平变化情况
注:强化降脂组、标准降脂组、弱化降脂组分别给予阿托伐他汀钙40、20、10 mg口服;与治疗前比较,aP<0.05;与弱化降脂组比较,cP<0.05;与标准降脂组比较,eP<0.05
2.2血TC、LDL-C水平及CMBs灶数 治疗后强化降脂组及标准降脂组LDL-C、TC较治疗前和弱化降脂组下降,且强化降脂组低于标准降脂组(P<0.05),弱化降脂组治疗前后比较差异无统计学意义(P>0.05)。3组CMBs灶数治疗前后及组间比较差异无统计学意义(P>0.05)。见表3。
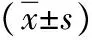
表3 3组缺血性脑血管病微出血血总胆固醇、低密度脂蛋白胆固醇水平及微出血灶数的比较
注:强化降脂组、标准降脂组、弱化降脂组分别给予阿托伐他汀钙40、20、10 mg口服;与治疗前比较,aP<0.05;与弱化降脂组比较,cP<0.05;与标准降脂组比较,eP<0.05
2.3不良反应情况 在治疗过程中,弱化降脂组未出现任何不良反应,强化及标准降脂组均出现1例肌痛患者,未经处理自行缓解,每季度复查肝、肾功能无任何异常。强化降脂组、标准降脂组、弱化降脂组不良反应发生率分别为3.45%、3.45%、0。3组不良反应发生率比较差异无统计学意义(χ2=1.024,P>0.05)。
3 讨论
目前,小血管病变可出现缺血性脑卒中,也可导致脑出血[8-9]。CMBs是脑内小血管病变导致,且以微量出血为主要特点的亚临床疾病[10]。有数据显示,CMBs程度与脑出血发生率呈正相关,而对患者使用抗凝剂、抗血小板药或溶栓治疗与CMBs的发生有关,故CMBs的存在能够增加出血性卒中的发生风险[11-12]。目前,大多数学者认为,LDL-C水平过高可造成血管壁通透性改变,并过多参与体内炎性反应,促进氧自由基形成,加强氧化应激作用,从而加剧血管破裂风险[13-14]。
目前,有关缺血性脑血管病在损伤过程中会造成炎性反应的病理变化,故长时间的炎性反应会对机体及血管产生严重损伤,其中hs-CRP属于一种非特异性炎性反应的高敏感物质,IL-6属于诱导免疫细胞产生炎性因子,TNF-α为人体内重要的多种生物学活性的细胞因子,具有介导炎性反应的作用。李宏毅和张敏[15]研究发现采用阿托伐他汀钙治疗急性脑梗死血清hs-CRP等炎性因子及血脂改善程度最佳。本研究结果显示,治疗前3组hs-CRP、TNF-α及IL-6水平比较差异无统计学意义;治疗后,强化降脂组及标准降脂组炎性因子水平均低于弱化降脂组,且强化降脂组低于标准降脂组,而弱化降脂组治疗前后hs-CRP、TNF-α及IL-6水平比较差异无统计学意义,同上述观点一致,证实阿托伐他汀钙可有效降低急性脑梗死患者的血脂及炎性因子水平,从而降低脑血管病的发生率。
有学者研究指出,他汀类降脂药物可使血清TC水平下降而增加脑出血的风险转化,而降脂治疗能改变血管壁内膜结构,打破氧化应激平衡而造成血管破裂出血[16-17],故对高危转化出血的患者,应该谨慎降脂治疗,但降低TC能有效地对心脑血管病防治发挥重要作用,而他汀类药物是目前降低LDL-C的最强效的指南药物,故临床首选他汀类药物[18-19],其作用机制是选择性抑制还原酶HMG-CoA并能通过增加肝细胞表面LDL-C受体数目降低TC和脂蛋白水平,从而增加LDL-C的摄取和代谢,并有效地降低TC、LDL-C水平。国内外学者研究报道,TC过低也易造成出血风险,只有合适的胆固醇浓度,可对远端玻璃样变和透明脂质样变进行保护[20-22]。有研究报道,强化降脂组中脑卒中、脑出血发生率高于对照组。提示强化降脂过度干预血脂水平会有继发脑血管破裂风险[23]。有研究报道,长期应用阿托伐他汀钙并不能有效促进外周血内皮祖细胞的活化及新生血管的生成,但可有效调节患者的血脂水平[24-25]。本研究结果显示,治疗后强化降脂组和标准降脂组LDL-C、TC较治疗前和弱化降脂组下降,且强化降脂组低于标准降脂组,而弱化降脂组治疗前后比较差异无统计学意义,且3组治疗前后CMBs灶数组内及组间比较差异均无统计学意义,同上述观点一致,为达到更低降脂目标,而降低脑卒中发生率,临床需要规范化使用他汀类药物。
综上所述,阿托伐他汀钙强化降脂可明显改善缺血性脑血管病发作血脂水平,且可降低炎性因子水平,进行短期血脂调节时对CMBs无明显影响,但可作为预防缺血性脑血管病的有效药物。
[1] 陈永连.阿托伐他汀钙对急性冠状动脉综合征患者炎症因子及血脂水平的影响[J].中西医结合心脑血管病杂志,2015,13(17):1985-1987.
[2] 王本国,林棉,杨楠,等.脑梗死后出血转化与脑微出血及其它危险因素的相关性研究[J].中华神经医学杂志,2011,10(8):805-809.
[3] 赵辉,陈丽华.阿托伐他汀钙对2型糖尿病合并高血压患者血脂和炎症指标的影响[J].宁夏医科大学学报,2015,37(12):1442-1444.
[4] 吴霖浦.阿托伐他汀钙强化治疗对动脉粥样硬化脑梗死患者血脂水平及颈动脉斑块的影响[J].广西医学,2016,16(1):71-73.
[5] 李雪玲,邱蓉.阿托伐他汀钙联合氯吡格雷对不稳定型心绞痛患者血脂及血管内皮舒张功能的影响机制[J].中国医药导报,2016,13(15):162-165.
[6] 瞿伦学,刘妍汐,盘毓旻,等.不同剂量阿托伐他汀钙片对老年缺血性脑血管病患者影响的对比研究[J].实用心脑肺血管病杂志,2017,25(2):69-71.
[7] 刘春洁,郑海亮,李晓晴,等.缺血性脑血管病患者脑微出血的危险因素分析[J].中国医药,2016,11(4):533-535.
[8] 梅光艳,李杰.氨氯地平阿托伐他汀钙片对高血压合并冠心病患者血压、血脂水平的影响[J].实用临床医药杂志,2016,20(3):131-132,139.
[9] 宫柏琪,高凌根,马晶莹,等.阿托伐他汀钙对无动脉硬化原发性高血压患者血脂和颈动脉内膜中层厚度的影响[J].现代生物医学进展,2015,15(15):2941-2943.
[10] 郜静,赵鹏,刘敏肖.阿托伐他汀钙对TIA患者颈动脉粥样硬化斑块及脑血流指标的影响[J].海南医学院学报,2017,23(1):56-58.
[11] 刘绪龙.阿托伐他汀强化调脂对缺血性脑卒中患者的影响[J].神经损伤与功能重建,2016,11(3):248-250.
[12] 解冰川,刘惠苗,时军,等.20 mg阿托伐他汀钙对无症状颈动脉不稳定斑块患者hsCRP、MMP-9的影响[J].河北医科大学学报,2016,37(7):753-756.
[13] 刘涛,王辉山,陶登顺,等.阿托伐他汀早期干预对2型糖尿病合并高血压患者血脂及炎症因子水平的影响[J].现代生物医学进展,2015,15(33):6491-6493,6579.
[14] 李振莲,王秀玲,任振芳.普罗布考联合阿托伐他汀钙对急性冠脉综合征病人血脂和chemerin的影响[J].中西医结合心脑血管病杂志,2016,14(6):639-641.
[15] 李宏毅,张敏.阿托伐他汀钙对急性脑梗死患者血脂和血清超敏C反应蛋白的影响[J].中国综合临床,2015,31(5):420-422.
[16] 邵中兴,顾宁.蒲参胶囊联合阿托伐他汀对冠心病合并血脂异常病人血脂水平的影响[J].中西医结合心脑血管病杂志,2016,14(3):282-284.
[17] 王世彬,程丽平,李冲,等.丹红注射液对缺血性脑卒中患者血脂水平、NFDS评分、Barthel指数的影响[J].陕西中医,2015,36(4):390-392.
[18] 杜文秀,李艳艳,史路遥,等.阿托伐他汀钙对急性脑梗死患者血浆S100B和高迁移率族蛋白1水平的影响[J].中华老年心脑血管病杂志,2016,18(9):938-942.
[19] 鞠延玲,藏雪莲,赵旭.氨氯地平阿托伐他汀钙片对冠心病、高血压合并颈动脉粥样硬化患者的IMT、PV、TNF、CRP、血脂水平的影响[J].实用临床医药杂志,2017,21(1):14-18.
[20] Guo Y S, Wang C X, Cao J,etal. Antioxidant and lipid-regulating effects of probucol combined with atorvastatin in patients with acute coronary syndrome[J].J Thorac Dis, 2015,7(3):368-375.
[21] 曹雄彬,戴军,宫丽,等.阿托伐他汀钙对急性脑梗死患者血脂及血清炎性因子水平的影响研究[J].实用心脑肺血管病杂志,2016,25(1):376-378.
[22] 王学敏,蔡文花,李丽敏,等.阿托伐他汀钙、苯磺酸氨氯地平联合护理干预对原发性高血压颈动脉硬化的影响[J].海南医学院学报,2016,22(12):1300-1302,1306.
[23] 王朝阳,陈辉.脂必泰胶囊与阿托伐他汀钙对老年血脂异常患者血脂和炎症因子的影响[J].医药导报,2015,34(8):1047-1049.
[24] 刘洁,银剑斌,杨进,等.不同剂量阿托伐他汀钙对冠心病患者内皮祖细胞水平的影响[J].中华老年心脑血管病杂志,2015,19(11):1171-1174.
[25] 穆万凤.阿托伐他汀钙在颈动脉粥样硬化治疗中的效果观察[J].血管与腔内血管外科杂志,2017,3(2):690-692.

