不伴眼部疼痛的双侧眼眶肌炎一例
刘翠翠 刘俊艳
1病例报告患者女,53岁,研究员。主因“左眼红肿伴眼睑上抬无力4 d,右眼肿胀伴眼睑上抬无力半天”于2017-02-22入院。2017-02-18无明显诱因晨起后出现左眼红肿、左眼睑上抬无力,就诊于某私人诊所,给予“氯霉素、妥布霉素地塞米松”滴眼及“头孢曲松钠”静脉输液3 d后症状无明显改善。4 d后患者自觉右眼睑肿胀,右眼睑上抬费力,双眼无疼痛、流泪症状,不伴发热、头痛、恶心、呕吐、复视、视物不清、饮水呛咳、肢体麻木无力等症状。遂就诊于作者医院门诊。眼部超声检查结果示,左眼上睑、上直肌及眼眶软组织增厚,左侧泪腺稍增大,怀疑炎性病变。眼眶MRI增强扫描结果提示炎性病变,甲状腺相关眼病不除外(图1A)。为进一步治疗收入院。患者自发病以来精神饮食睡眠可,体重无变化,大小便无异常。既往慢性腹泻数年,间断发作,发作时大便不成形,伴有黏液,未诊治。入院后查体:体温36.7℃,心率88次/min,呼吸22次/min,血压123/100 mmHg(1 mmHg=0.133 kPa),营养中等,全身皮肤黏膜无苍白,周身浅表淋巴结未触及,心肺腹查体未及明显异常。神经系统查体:意识清楚,语言流利,左眼稍外凸,左眼周、左眼球结膜红肿,右眼睑轻度水肿,双侧上睑提肌无力,左眼显著,不能自主睁眼,右眼睑上抬可,左眼视力0.8,右眼视力1.0,双侧瞳孔等大等圆,对光反射灵敏,双眼底视乳头无水肿,双眼球各向活动可,无眼震,眼球活动时不伴有疼痛,其余脑神经查体未见明显异常。颈软无抵抗,四肢肌力、肌张力正常,双侧腱反射对称,双侧感觉及共济查体无明显异常,双侧巴宾斯基征阴性,Kernig征、Brudzinski征阴性。血、尿、便常规检查结果正常范围;血生化全项、糖化血红蛋白、血凝分析、红细胞沉降率、甲状腺功能6项、免疫五项、抗可溶性抗原(ENA)多肽检查结果正常范围;风湿三项检查显示,类风湿因子(RF)21.6 IU/mL(正常值0~20 IU/mL)、抗链球菌溶血素“O”(ASO)137.00 IU/mL(正常值0~116 IU/mL)、C反应蛋白(CRP)11.40 mg/L (正常值0~8 mg/L);胸部CT、周身淋巴结超声、甲状腺超声检查未见异常;电子肠镜检查示:慢性乙状结肠炎;颅脑磁共振静脉造影(MRV)、磁共振血管成像(MRA)检查未见明显异常。结合眼部超声及眼眶MRI增强扫描结果诊断为眼眶肌炎(orbital myositis,OM)。给予患者甲泼尼龙240 mg治疗,第2天患者双眼睑上抬无力及肿胀明显好转,3 d后糖皮质激素调整为120 mg静脉点滴,随后调整为醋酸泼尼松80 mg晨起顿服(×3 d),40 mg顿服(×3 d),后每3 d减5 mg至停止。2周后患者症状完全缓解,复查眼眶MRI检查显示病变较前明显缓解(图1B)。半年后随访患者症状无复发。
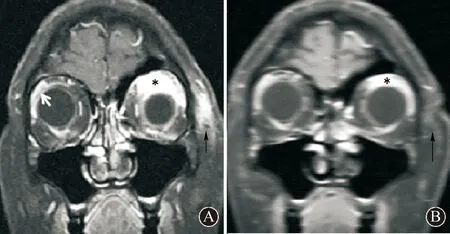
A:治疗前眼眶MRI增强扫描结果显示左侧上睑提肌及上直肌明显增粗强化(星号所示),左侧皮下软组织肿胀、强化(黑色箭头所示),右侧上直肌增粗强化(白色箭头所示);B:治疗后2周复查眼眶MRI增强扫描结果示左侧上睑提肌及上直肌增粗程度较前明显好转(星号所示),左侧皮下组织强化消失(箭头所示) 图 1 患者眼眶MRI增强扫描结果
2讨论OM是一种主要涉及眼外肌的非感染性炎性反应,发病人群为青、中年人,其中女性发病率高于男性。该病的发病机制尚不明确,目前主要认为与自身免疫反应、感染、手术、外伤、临近软组织感染相关。近年亦有研究结果显示OM可能为IgG4相关系统疾病中的一部分[1]。IgG4相关系统性疾病可累及多器官,包括泪腺、唾液腺、胰腺、肠道、肾脏等。该患者有慢性结肠炎病史,结合此次出现OM,考虑极可能为IgG4相关系统疾病,但遗憾的是该患者拒绝进一步完善IgG4检测。
OM多呈急性或亚急性起病,典型表现为单侧痛性眼肌麻痹伴有眼眶局部炎性反应,这种疼痛多在眼球活动时加重。但也有报道显示部分患者可呈慢性进展或无疼痛表现[2]。一项纳入44例OM患者的研究结果显示,双眼受累者占20%,且其中无疼痛表现者所占比例达50%[3]。Montagnese等[4]总结了近15年收治的7例患者,其中仅有2例不伴有眼眶及周围疼痛,而有研究报道85%~100%的患者伴有眼部疼痛[5-6]。本例患者急性起病,病初左眼受累,随后为双眼,但患者无疼痛表现。OM眼肌受累以内直肌最常见,其次是上直肌、外直肌,少有上斜肌及下直肌受累;此外,OM患者可仅表现为单独提上睑肌受累,但较少见。眼眶MRI检查对OM诊断有较高价值,典型特点为MRI平扫时可见眼外肌增粗、肥大,且多位于肌腹、肌腱连接处,增强扫描可见眼眶周围软组织及眼外肌明显强化,但视神经不受累。
部分OM患者症状可自行缓解,但早期和适当的药物治疗可加快缓解过程,并减少并发症的发生。OM的治疗主要为糖皮质激素,在病初应用糖皮质激素后症状迅速缓解被认为是OM的诊断标准之一。治疗方案可为口服泼尼松1 mg/(kg·d),持续2周,随后的6~12周内逐渐减停;有患者按体重1 mg/kg口服泼尼松持续1个月或应用静脉注射甲泼尼龙(500~1000 mg/d)亦获得较好疗效[4,7]。另有研究指出可依据OM发作次数及严重程度选择糖皮质激素用量,如单次病变或程度较轻者可给予泼尼松20 mg口服作为主要治疗,如存在多次或双侧眼外肌受累,可给予泼尼松40~60 mg作为主要治疗方案[3]。
本例患者在发病初3 d内应用头孢曲松治疗无效,因患者拒绝使用大剂量激素治疗,给予起始量为240 mg的甲泼尼龙治疗后症状迅速缓解,复查眼眶增强MRI时病变较前明显缩小,与上述相印证。尽管OM患者对糖皮质激素敏感,但部分患者会出现复发。Montagnese等[4]观察了7例OM患者,有3例复发。对于复发患者可联合应用免疫抑制剂、静脉注射免疫球蛋白或采用新的生物药物如阿达木单抗、英夫利昔单抗等。
OM需与甲状腺眼病、海绵窦炎、海绵窦动静脉漏、眼眶蜂窝织炎、眼眶肿瘤等相鉴别,其鉴别要点主要为甲状腺功能及相关自身抗体检测、颅脑尤其颅底及眼眶磁共振影像学检查。
[1]Wallace ZS,Khosroshahi A,Jakobiec FA,et al. IgG4-related systemic disease as a cause of “idiopathic” orbital inflammation,including orbital myositis,and trigeminal nerve involvement[J]. Surv Ophthalmol,2012,57(1):26-33.
[2]Mannor GE,Rose GE,Moseley IF,et al. Outcome of orbital myositis. Clinical features associated with recurrence[J]. Ophthalmology,1997,104(3):409-414.
[3]Yan J,Wu P. Idiopathic orbital myositis[J]. J Craniofac Surg,2014,25(3):884-887.
[4]Montagnese F,Wenninger S,Schoser B. “Orbiting around” the orbital myositis:clinical features,differential diagnosis and therapy[J]. J Neurol,2015,263(4):631.
[5]Moorman CM,Elston JS. Acute orbital myositis[J]. Eye,1995,9:96-101.
[6]Mombaerts I,Koornneef L. Current status in the treatment of orbital myositis[J]. Ophthalmology,1997,104(3):402-408.
[7]Yazicioglu T,Kutluturk I. Idiopathic orbital myositis in a 9-year-old girl:A case report[J]. Iran J Pediatr,2015,25(3):e371.

