高血压合并糖尿病肾病患者的临床特点分析
蔡 松,邬静娜,张 宇,吴晓红
·诊治分析·
高血压合并糖尿病肾病患者的临床特点分析
蔡 松,邬静娜,张 宇,吴晓红
目的探讨老年和老老年高血压合并糖尿病肾病患者临床特点。方法选择我院150例高血压合并糖尿病肾病患者,其中小于60岁的38例,60~80岁60例,大于80岁52例,分析各组血压昼夜节律、糖化血红蛋白、肌酐清除率、尿微量白蛋白、立位肾素、血管紧张素II、醛固酮水平,糖尿病病程以及降压药应用种类。结果与小于60岁组比较,60~80岁组和大于80岁组在血压昼夜节律上呈现勺型和非勺型少,反勺型血压多的特点,组间比较差异有统计学意义(P<0.01)。与小于60岁组和60~80岁组比较,大于80岁组肾素水平更低,组间比较差异有统计学意义(P<0.05)。与小于60岁组比较,60~80岁组钙拮抗剂(CCB)和α_受体阻滞剂应用更多,组间比较差异有统计学意义(P<0.05),与60~80岁相比,大于80岁组在钙离子拮抗剂、利尿剂、α_受体阻滞剂应用更多,组间差异有统计学意义(P<0.05)。结论老年高血压合并糖尿病肾病患者非勺型和反勺型血压更多,尤其在老老年患者中,且肾素活性随年龄增长降低,建议应用时间治疗学改变投药时间并应用以钙拮抗剂和利尿剂为主的降压药物。
老年;高血压;糖尿病肾病;肾素活性
高血压是多种心脑血管疾病的重要原因和危险因素,高血压影响重要脏器的结构和功能,是心脑血管疾病患者死亡的主要原因之一。随着我国人均寿命的延长和肥胖人群的增多,老年高血压患病人数急剧增加,老年糖尿病的患病率增加,当高血压合并糖尿病肾病时,血压控制达标率更低[1,2],心、脑、肾等靶器官损害更严重。高血压合并糖尿病肾病人群病情更复杂,随着年龄增长这部分患者临床特点如何变化研究较少,本文探讨的主要内容是随年龄增长这部分患者的临床特点有哪些变化。
1 资料与方法
1.1 一般资料:收集2015年1月至2016年12月在我院门诊就诊和住院的高血压合并糖尿病肾病的患者共150例,其中男56例,女94例,平均年龄(63.80±22.92)岁。其中年龄<60岁的38例,60~79岁60例,>80岁52例。入选标准:糖尿病肾病Ⅱ期:一过性尿白蛋白排泄增多出现微量白蛋白尿(尿白蛋白/肌酐比值达30~300mg/g);Ⅲ期:持续微量白蛋白尿期;Ⅳ期:临床糖尿病肾脏病期:尿常规尿蛋白阳性,尿蛋白定量>0.5g/24h。排除标准:(1)不包括肾衰竭Ⅴ期:肾小球滤过率(GFR)<15ml/min的患者。(2)其他原因造成的肾功能不全和尿蛋白阳性。(3)急性心力衰竭和呼吸衰竭、严重抑郁、焦虑状态、失眠等。(4)除外糖化血红蛋白超过9%的患者以及恶性肿瘤晚期等情况。
1.2 方法:根据年龄分为<60岁组(对照组),60~80岁组(老年组),>80岁组(老老年)。分别采集不同组别的基本情况包括:年龄,性别,体重,糖尿病病程及高血压病程,高血压服降压药情况等。同时测实验室指标:禁食8h以上晨起静脉血检测糖化血红蛋白(HbA1c)、血清肌酐、GFR采用中国人修正肾脏病饮食改良(MDRD)公式,简化MDRD计算公式如下:eGFR[ml/(min.173m2)]=175×Scr(mg/dl)-1.234×年龄-0.179(女性×0.79)。晨尿的尿微量白蛋白与肌酐比值(UAER/CR),立位肾素(PRA)、血管紧张素(Ang)、醛固酮(ALD)等。所有患者均做24小时动态血压监测采集白天和晚间的收缩压(SBP)、舒张压(DBP)并分析血压的昼夜节律。比较不同组别各项指标的差异,分析老年和老老年高血压合并糖尿病肾病的临床特点。24小时血压监测:使用伟伦无创便携式动态血压检测仪进行测试,袖带缚于左上臂,调定时间日间(6:00~22:00),三十分钟测一次,夜间(22:00~6:00)一个小时测一次。测白天收缩压(dSBP),白天舒张压(dDBP),夜间收缩压(nSBP),夜间舒张压(nDBP)以及血压昼夜节律=(dSBP-nSBP)/dSBP×100%(<10%非杓形,≥10%杓型,<0%反杓型)[3]。

2 结果
2.1 各组一般情况比较:见表1。三组患者在性别比,体质指数,UAFR/CR、HbA1c、Ang和ALD水平等方面组间差异无统计学意义。与对照组相比,老年组和老老年组,糖尿病病程更长,在血压昼夜节律上看勺型和非勺型血压更少,反勺型血压更多,组间比较有统计学意义。与对照组比,老老年组高血压病程更长,肾素水平更低,与老年组比,老老年组高血压病程更长,肾素水平更低,肌酐清除率更低,组间比较有统计学意义。
2.2 各组降压药种类的比较:见表2。与对照组比,老年组钙离子拮抗剂(CCB)和α_受体阻滞剂应用更多,组间比较有统计学意义,老老年组CCB、利尿剂、α_受体阻滞剂应用更多,ARB应用更少,组间有统计学意义。与老年组比,老老年组在CCB、利尿剂、α_受体阻滞剂应用更多,组间比较有统计学意义。
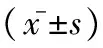
表1 各组一般情况比较
注:与对照组比较*P<0.05,**P<0.01;与老年组比较#P<0.05,##P<0.01

表2 各组降压药种类的比较[例(%)]
注:与对照组比较*P<0.05,**P<0.01;与老年组比较#P<0.05,##P<0.01
3 讨论
本文重点研究了老年和老老年高血压合并糖尿病肾病患者的临床特点,从数据中可以看出虽然随着年龄的增长老老年患者肌酐清除率有所下降,但UAFR/CR并无差异,在糖尿病病程和血糖控制程度相似的情况下,老年和老老年高血压非勺型和反勺型血压明显增多,且随着年龄增长反勺型血压比例更高。有研究发现与杓型高血压患者相比,非杓型高血压和反勺型高血压患者夜间血压没有充分下降,是心血管危险的判断指标,与心、脑、肾等靶器官损害密切相关,是独立于血压负荷的高危因素[4,5],所以在老年高血压合并糖尿病肾病人群更应该积极监测24小时血压动态,识别非勺型和反勺型血压,通过选择适当的降压药物,给予合适的给药时间,使降压效果和高血压的昼夜节律一致,使全天血压平稳下降,维持夜间血压适度下降,恢复正常的杓型血压曲线,降低心脑血管等靶器官损害的危险性[6]。因此,对这部分患者不但要控制血压水平,还要恢复其正常血压节律,从而最大限度地降低靶器官损害和心脑血管事件的发生率和死亡率。
肾素-血管紧张素-醛固酮系统激活在高血压发病机理中占重要地位,它通过收缩小动脉,增加交感神经活性,钠水潴留等机理造成血压升高[7]。从本文中可以发现随着年龄增长血浆肾素活性有降低趋势,尤其是老老年肾素水平相对较低,与文献报道老年高血压相对于中青年高血压属于低肾素型高血压一致[8],即使是合并糖尿病肾病,在老老年高血压人群肾素水平也不高,提示我们这部分患者ACEI或ARB效果可能欠佳,CCB和利尿剂效果更好,从我们观察的患者用药情况看确实在老年和老老年高血压中CCB、利尿剂应用比例高,而中青年高血压ACEI/ARB应用更多。另外有研究发现,血浆肾素活性具有周期性变化的特点,其活性于夜间睡眠时达高峰,而在每天下午降至谷值[9],所以建议反勺型和非勺型高血压晚间服用ACEI/ARB,能起到加强降压效果同时恢复勺型血压的效应。当然有一部分老年患者存在肾动脉狭窄或肾灌注不足,也会出现肾素活性增加,所以通过肾素、血管紧张素和醛固酮的检测可以帮助我们更好地指导治疗[10]。
总之,老年高血压合并糖尿病肾病患者非勺型和反勺型血压更常见,尤其在老老年患者中,建议应用时间治疗学改变投药时间,晚间服药可能会有更佳的疗效。另外,随着年龄的增长肾素活性逐渐降低,提示以钙拮抗剂和利尿剂为主的降压药物更为安全有效。但是这部分患者病情比较复杂,还需进一步的临床研究证实以上推断。
[1]孙宁玲.达标降压治疗是减少心脑血管事件的关键[J].中华心血管病杂志,2004,6(32):40-41.
[2]杜瑞雪,叶平,范利,等.高龄老年难治性高血压的临床特点和靶器官损害分析[J].临床荟萃,2010,2(25):102-104.
[3]王吉,骆雷鸣.动态血压新的参数在老年高血压中的研究[J].医学综述,2015,10(21):1791-1793.
[4]高春燕,陈丽曼,娄满,等.非杓型高血压的研究进展[J].中国心血管病研究,2015,1(13):8-10.
[5]苗冬梅,颜勇,张莉,等.高血压合并慢性肾脏病患者的动态血压分析[J].中国综合临床杂志,2008,4(24):354-355.
[6]崔瑶,秦明照,陈莹,等.老年2型糖尿病合并慢性肾脏病患者的临床特点及相关因素分析[J].中华全科医生杂志,2014,7(13):554-556.
[7]倪晓俊,刘丰.夜间高血压的研究新进展[J].岭南心血管病杂志,2013,5(19):653-655.
[8]马世兴,赵慧,王玉,等.老年慢性肾脏病合并高血压患者血压特点分析[J].中华高血压杂志,2016,95(8):800.
[9]辛俊.老年高血压与肾素-血管紧张素-醛固酮系统的关系[J].中国老年学杂志,2008,1(28):80-81.
[10]夏曙光,陈宇杰.反杓型高血压患者血浆D.二聚体、纤维蛋白原、C反应蛋白水平的变化和临床意义[J].临床内科杂志,2013,30(11):767-768.
北京市东城区科委(编号:S20160121006)
100010 北京市隆福医院心内科
蔡松(1970_),主任医师
R544.1;R587.1
B
1009_816X(2017)04_0300_03
10.3969/j.issn.1009_816x.2017.04.18
2017_3_10)

