19284份血培养的真菌分布和临床特点分析
李春年 吴小军
19284份血培养的真菌分布和临床特点分析
李春年 吴小军
目的研究武汉大学人民医院真菌性败血症患者的病原学及临床特点。方法收集武汉大学人民医院2010年10月至2015年9月19284份血培养中真菌阳性病例的临床资料,回顾性分析患者血培养结果、临床特点、基础疾病、易患因素及预后等特点。结果19284份血培养中共检查病原菌2063株,真菌39株。39株真菌中念珠菌为主要病原菌,其中非白色念珠菌最多,占56.41%,其次为白色念珠菌,占35.89%。真菌检出率较高的科室为重症监护室,占58.97%。所有患者均有基础疾病,且合并多种易患因素,死亡率达56.67%。结论真菌性败血症常发生于有基础疾病且合并多种易患因素的患者,念珠菌为最常见的病原菌,以非白色念珠菌为主,患者预后欠佳。
血培养;真菌;真菌性败血症
近年来,由于广谱抗生素、激素的滥用,免疫抑制剂运用增加,透析、介入治疗、器官移植等技术的开展,艾滋病、糖尿病、恶性肿瘤放疗或化疗的患者增多,及人口老龄化,导致免疫力低下人群增多,使院内真菌感染的发病率逐年增高。目前真菌感染遍布临床各科室,由于病原菌种类不断变化,菌株耐药现象日益严重,其诊断、治疗十分困难,已成为院内感染死亡的主要原因之一,严重地威胁着患者的生命。因此,了解真菌性败血症的病原学及临床特点,对于临床早期诊断、及时治疗具有重要意义。本研究对武汉大学人民医院2010年10月至2015年9月的39份真菌血培养阳性结果进行了病原学检测及临床特点分析,旨在了解临床真菌感染现状,并为诊断、治疗提供参考资料。
资料与方法
一、标本来源
2010年10月至2015年9月,我院住院患者疑为血液感染的血培养标本共19284份,共检出病原菌2063株,真菌检出共39株,共30例患者。
二、仪器和试剂
BACT/Alert-120全自动血培养仪、BACT/Alert-120专用血培养瓶为美国欧加隆公司产品。柯玛嘉念珠菌显色培养基为法国CHROMagar公司产品;VITEK-32微生物自动分析仪为法国梅里埃公司产品。
三、方法
血培养仪显示出阳性瓶后,首先进行涂片革兰染色,如为真菌孢子,转种柯玛嘉念珠菌显色培养基,置于35℃,培养18-24h,如菌落显翠绿色为白色念珠菌,蓝灰色为热带念珠菌,其他的菌落用VITEK-32微生物自动分析仪的YBC卡进行进一步鉴定。
结 果
一、真菌菌株检出率
19284份血培养中共检查病原菌2063株,真菌共39株,真菌阳性率为0.20%,占同期检查病原菌的1.89%。30例患者中共有6例患者两次以上检出真菌,大部分为同一菌株,一名患者先后检出两种真菌,分别为克柔念珠菌和白色念珠菌,期间间隔1天。患者年龄分布中最小年龄为出生后1天,最大为93岁,其中男性22例,女性8例。≦18岁的患者共3例(占11.11 %),19-59岁的患者共14例(占44.44 %),≧60岁的患者共13例(占 40.74%)。
二、真菌菌株类型分布
39份血培养中念珠菌为主要病原菌,共36株(占92.30%),其中非白色念珠菌较多,共22株(占56.41%)。各菌株分布以白色念珠菌和近平滑念珠菌最为多见,其次为热带念珠菌和克柔念珠菌,最后为光滑念珠菌、季也蒙念珠菌、丝状杆菌、新生隐球菌和新型隐球菌。其中近平滑念珠菌和白色念珠菌分别有14株(各占35.89%),具体分布(见表1)。

表1 39株真菌菌株分布
三、真菌菌株科室分布
血培养检出的真菌以重症监护室最多(23株,占58.97%),其次为肝胆外科和神经内科(各3株,占7.96%)(见表2)。
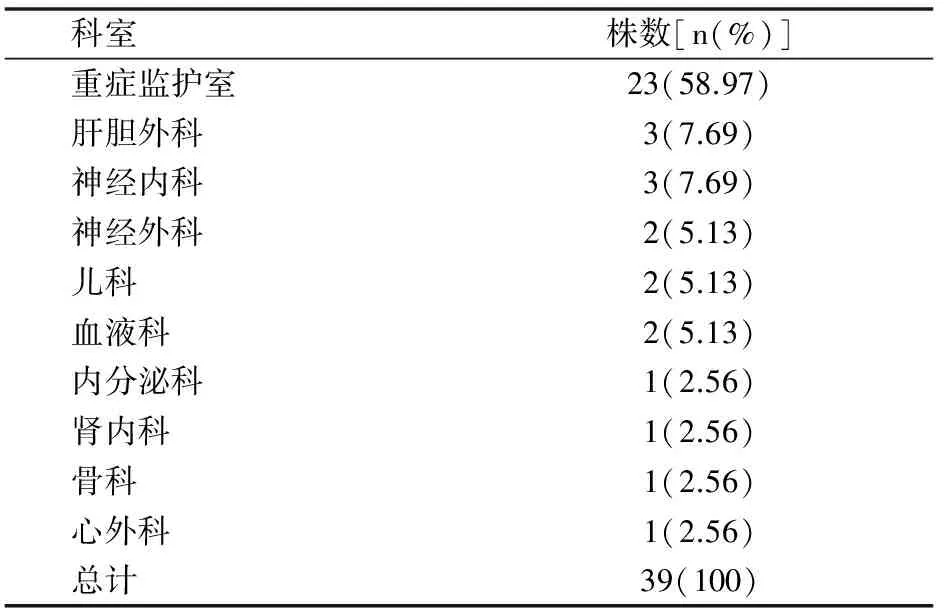
表2 39株真菌科室分布
四、基础疾病及易患因素
基础疾病:肺部感染12例、心脑血管意外6例(包括急性冠脉综合症2例、急性脑出血2例、急性脑梗死1例、心搏骤停综合症1例)、恶性肿瘤化疗或化疗5例(包括急性白血病化疗2例、肺癌化疗1例、喉癌放疗1例、淋巴瘤化疗1例)、2型糖尿病4例、早产儿并新生儿呼吸窘迫综合症2例、多发伤2例、肠穿孔1例(见表3)。易患因素:应用广谱抗生素30例(全部患者均使用过广谱抗菌治疗,其中10例使用3联以上抗菌治疗)、入住ICU 23例、留置导尿管18例、中心静脉置管13例、肠外营养13例、呼吸机辅助呼吸11例(其中4例气管插管)、伴随菌血症8例、手术及引流管5例(见表4)。

表3 基础疾病分布

表4易患因素分布
五、患者预后
30例患者中5例患者治愈后出院,8例患者自动要求出院或转院,17例患者死亡,死亡率达56.67%。
讨 论
真菌感染多为机会性感染,根据侵犯人体部位的不同,临床上将致病真菌分为浅部真菌病和深部真菌病。深部真菌病指能侵犯人体皮肤、黏膜、深部组织和内脏,如肺、肾、脑、消化道等,甚至引起全身播散性感染。本研究为真菌性败血症,为深部真菌病,常发生于免疫力低下的危重患者。
近10年深部真菌感染的发病率显著升高,其中念珠菌性败血症已成为院内血流感染的第四位[1]。目前普遍认为真菌败血症发生可能与患者免疫力低下、合并多种易感因素有关。在本研究中,老年患者占40.74%,患者常合并多种疾病,其中以肺部感染最为常见,占30%,其次为心脑血管意外、恶性肿瘤化疗或放疗。全部患者均使用过广谱抗生素,部分患者使用三联以上抗生素,且多数患者可有侵入性操作,如吸痰、留置尿管、中心静脉置管、气管插管及机械通气、术后引流管、肠外营养等。从科室分布来看,以重症监护室最多,其次为肝胆外科和神经内科最为常见,于(表3)可见,入住重症监护室为真菌感染的重要因素,这是由于入住重症监护室的患者一般病情较重,机体免疫机能下降,可合并多种脏器功能损害,且常合并多种易患因素有关,有研究指出重症监护室占据医院真菌感染的25-50%[2]。高血压、糖尿病、恶性肿瘤、肾功能不全等患者常免疫力低下,尤其是糖尿病患者的高糖环境为真菌提供了良好的生活环境,容易导致真菌感染。26%左右的患者同时合并细菌性败血症。细菌性败血症临床上常倾向于使用广谱、足量、足疗程抗生素治疗,而真菌感染性败血症常继发于需使用广谱抗生素的细菌感染,有研究表明这类患者感染常难以控制,治疗困难,预后差,死亡率高[7]。
本研究中,念珠菌是引起真菌性败血症的主要病原菌,占92.30%,这与目前大多数研究报道一致[1]。多数研究显示,白色念珠菌是引起真菌性败血症最常见病原菌,其次为近平滑念珠菌、光滑念珠菌、热带念珠菌及克柔念珠菌[3]。但最新研究表明,近年来由非白色念珠菌引起的侵袭性念珠菌病不断增多,侵袭性念珠菌病中白色念珠菌比例逐渐减少,大约有50%由非白色念珠菌引起,这可能与菌株耐药有关[2]。在本组资料中,非白色念珠菌(占56.41%)较白色念珠菌(占35.89%)更多见,这可能与地域差异、抗生素及抗真菌药物的使用情况不同有关。本实验中,隐球菌所占比例不高,为5.12%,研究指出HIV感染者和艾滋病病人更易罹患隐球菌病,可能与外周血CD4细胞计数低有关[4],而本研究中两例患者并非艾滋病患者。目前霉菌性败血症发病率不高,多数研究认为其常发生在恶性血液系统疾病中,可能与免疫抑制及白细胞减少有关[5],本组研究中仅有一例血培养中发现丝状杆菌,患者为急性白血病患者,并于短期内死亡。
真菌性败血症预后常欠佳,研究指出真菌性败血症与死亡率显著相关,危重症患者的粗死亡率甚至高达40%-75%[1-2],且治疗延迟12-24小时可导致粗死亡率增加2倍[3]。本研究中死亡率高达56.67%。因此在临床工作中消除易感因素、早期诊断、及时并合理的抗真菌治疗在降低真菌性败血症发病率和死亡率中起至关重要的作用,然而真菌性败血症常无特异性症状和体征,容易误诊及漏诊。目前对于真菌性败血症的早期诊断方法有Ostrosky-Zeichner预测规则及 Candida评分[1-2]。研究指出合并有多种高危因素如长期使用广谱抗生素或免疫抑制剂、近期大型手术、中心静脉置管、肠外营养、糖尿病等,当这些患者出现持续发热或病情较前恶化时均应考虑真菌性败血症的可能。对于高危患者应特别注重真菌感染的监测,可定期行血液、痰液、尿液及引流液的真菌培养。需注意的是仅有50%的血培养可呈阳性,因此血培养阴性并不能完全排除真菌性败血症,当临床怀疑时可行血涂片查找真菌孢子和菌丝协助诊断,可反复送检,必要时行内脏穿刺并采集标本进行真菌培养[1]。甘露聚糖、(1,3)-β-d-葡聚糖检测、真菌特异性DNA及特异性抗体等血液学检查也可协助诊断[2]。虽然目前暂无明确证据表明早期移除导管有利于预后,但目前普遍推荐当怀疑中心静脉置管感染时,应及时拔除或更换导管[6],并可送检导管尖端分泌物培养。
目前,应用于临床的抗真菌药物种类有限,主要有唑类、多烯类和棘白菌素类,我国常经验性使用氟氯康唑或两性霉素B治疗真菌感染,以前者居多,也因此导致近年来氟氯康唑的耐药问题日益严重。棘白菌素已推荐作为首选药物用于严重真菌感染的患者,包括血流动力学紊乱或怀疑合并器官受累[3]。
然而我国普遍忽视了真菌的耐药问题,多数机构仅进行真菌菌种的培养鉴定,未进行真菌药物敏感试验测定,这也是我院治疗的一个缺陷所在,积极进行药物敏感试验有利于选用合理有效抗真菌药物,提高药物疗效及改善患者预后。
综上所述,真菌为机会致病菌,常发生于免疫力低下且合并多种易患因素患者,念珠菌为真菌性败血症主要致病菌,以白色念珠菌和近平滑念珠菌最为常见,真菌性念珠菌临床表现缺乏特异性,需临床医生了解其易患因素并对高危患者进行病原学监测,旨在早期诊断并及时治疗。
[1] Calandra T,Roberts JA,Antonelli M,et al.Diagnosis and management of invasive candidiasis in the ICU: an updated approach to an old enemy[J].Crit Care,2016,20(1):125.
[2] Pemán J,Zaragoza R.Current diagnostic approaches to invasive candidiasis in critical care settings[J]. Mycoses,2010,53(5):424-433.
[3] Mikulska M,Del Bono V,Ratto S,et al.Occurrence, presentation and treatment of candidemia[J].Expert Rev Clin Immunol,2012,8(8):755-765.
[4] Gaona-Flores VA,Campos-Navarro LA,Cervantes-Tovar RM,et al.The epidemiology of fungemia in an infectious diseases hospital in Mexico city: A 10-year retrospective review[J].Med Mycol,2016,54(6):600-604.
[5] Guarro J.Fusariosis, a complex infection caused by a high diversity of fungal species refractory to treatment[J].Eur J Clin Microbiol Infect Dis,2013,32(12):1491-1500.
[6] Janum S,Afshari A.Central venous catheter (CVC) removal for patients of all ages with candidaemia[J].Cochrane Database Syst Rev,2016,7:CD011195.
[7] 张黎,刘正印,徐英春,等.70例真菌血症的临床特点分析[J].中华内科杂志,2012,51(12):952-956.
Distributionandclinicalcharacteristicsoffungiin19284bloodculture
LIChun-nian,WUXiao-jun
People’sHospitalofWuhanUniversity,Wuhan,Hubei430060,China
ObjectiveTo study the etiology and clinical characteristics of fungemia in People’s Hospital of Wuhan University.MethodsThe clinical data of fungal positive cases in blood culture were collected from October 2010 to September 2015 in People’s Hospital of Wuhan University. TheResultsof blood culture, clinical features, underlying diseases, predisposing factors and prognosis were analyzed retrospectively.ResultsA total of 2063 strains of pathogens and 39 strains of fungi were tested in 19284 blood cultures. 39 strains of fungi were mainly Candida, which was the most non-Candida albicans, accounting for 56.41%, followed by Candida albicans, accounting for 35.89%. Fungal detection rate was higher in Intensive Care Unit, accounting for 58.97%. All patients suffered from underlying disease with predisposing factors, with a mortality of 56.67%.ConclusionFungemia usually occurs in patients with underlying diseases and predisposing factors. Candida is the most common pathogen, mainly non-Candida albicans with poor prognosis.
blood culture; fungi; fungemia
10.3969/j.issn.1009-6663.2017.12.012
430000 湖北 武汉,武汉大学人民医院呼吸内科
吴小军,Email:wuxiaojunrmyy@126.com
2017-04-20]

